Материал: ОТВЕТЫ ДЕТСКИЕ ИНФЕКЦИИ Теория
тиопентал натрия применяют при эпилептическом статусе, рефрактерном к другим
видам лечения, в условиях работы специализированной реанимационной бригады скорой
медицинской помощи: внутривенно микроструйно — 1—3 мг/(кгхч), максимальная доза
— 5 мг/(кгхч) (противопоказание — шок); при продолжающемся эпилептическом статусе
в условиях работы специализированной бригады скорой медицинской помощи — перевод
на искусственную вентиляцию легких (ИВЛ) с последующей госпитализацией в реанимационное отделение стационара;
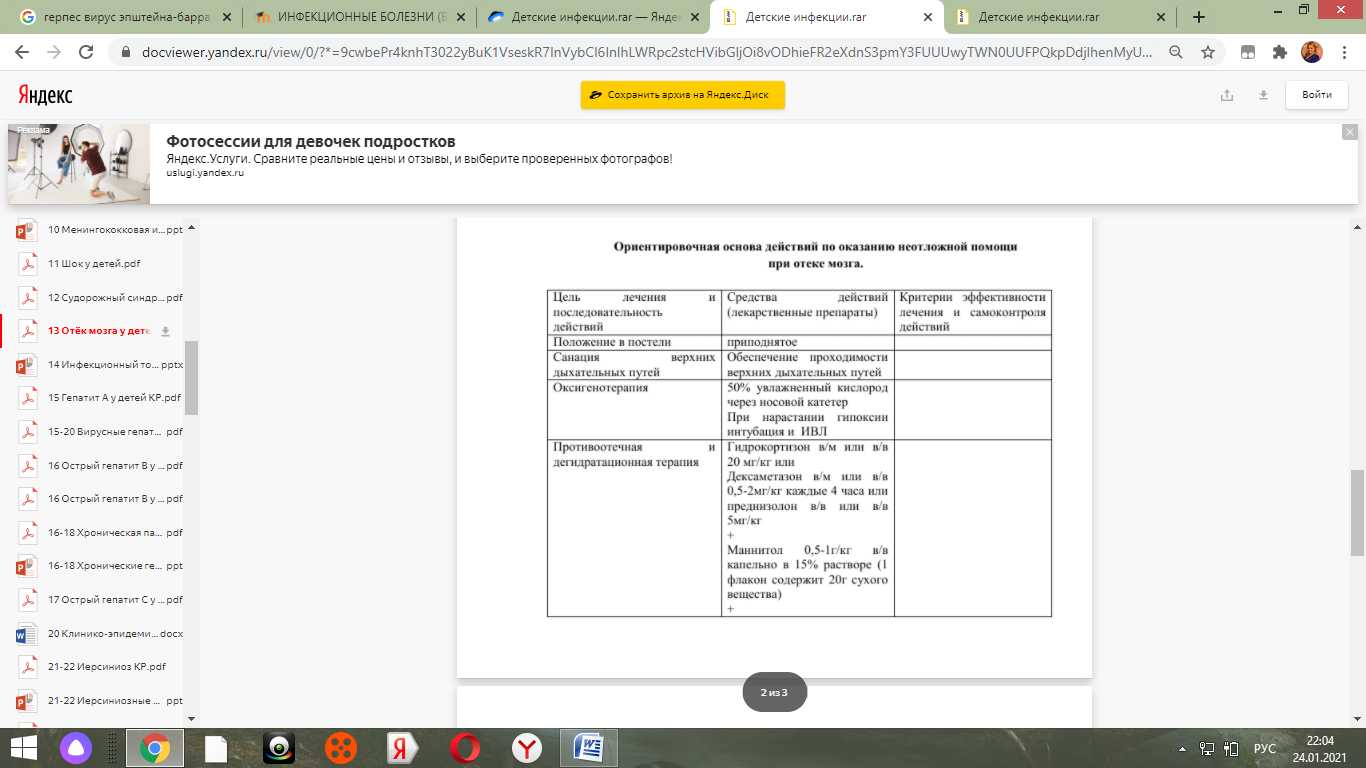
при нарушении сознания для предупреждения отека мозга назначают фуросемид в
дозе 1—2 мг/кг внутривенно или внутримышечно, дексаметазон в дозе 0,1—0,3 мг/кг
внутримышечно, маннитол внутривенно медленно струй-но или капельно в виде 10—20%
раствора в дозе 0,5—1,5 г/кг (не подтверждено в многоцентровых исследованиях,
международных и зарубежных национальных рекомендациях) (D, 2+);
при продолжительных фебрильных судорогах и невозможности применения
жаропонижающих препаратов внутрь, в условиях отсутствия других средств возможно
введение внутримышечно 50% раствора метамизола натрия из расчета 0,1 мл на год (10
мг/кг) и 2% раствора хлоропирамина в дозе 0,1—0,15 мл на год жизни, но не более 0,5 мл
детям до года и 1 мл — детям старше 1 года жизни (D, 2+) (применяют только в России);
при гипогликемических судорогах внутривенно струйно вводят 20% раствор
декстрозы из расчета 2 мл/кг с последующей госпитализацией в эндокринологическое
отделение стационара;
при гипокальциемических судорогах внутривенно медленно вводят 10% раствор
кальция глюконата в дозе 0,2 мл/кг (20 мг/кг) (после предварительного разведения 20%
раствором декстрозы в 2 раза) (D, 2+).
Необходимо отметить, что у детей грудного возраста и при эпилептическом статусе седативные препараты могут вызвать остановку дыхания. При угрозе остановки дыхания в условиях некупируемых судорог необходимы вызов специализированной выездной бригады скорой медицинской помощи, перевод ребенка на ИВЛ с последующей экстренной медицинской эвакуацией в реанимационное отделение стационара.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
дети первого года жизни;
впервые случившиеся судороги;
больные с судорогами неясного генеза;
больные с фебрильными судорогами на фоне неврологических заболеваний
(ДЦП, нейродегенеративных заболеваний и др., если имеются медицинские
документы или визуальный осмотр позволяет это заподозрить);
дети с судорогами на фоне инфекционного заболевания.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ
ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ
ПОМОЩИ
Пациенты с судорогами в соответствии с показаниями к госпитализации подлежат
медицинской эвакуации в многопрофильный детский (или инфекционный) стационар
скорой медицинской помощи, где имеются возможности для диагностики основного
заболевания.
Больным в СтОСМП или (при его отсутствии) в боксированном инфекционном
отделении выполняют:
измерение ЧД, ЧСС, АД, проводят термометрию, пульсоксиметрию, глюкометрию,
ЭКГ;
общий анализ крови, мочи, биохимический анализ крови [глюкоза, электролиты
(кальций, магний, калий, натрий)], исследование КЩС, определение
уровня пролактина в сыворотке крови;
определение возможной инфекционной этиологии судорог на фоне лихорадки и,
при возможности, идентификацию возбудителя;
консультацию врача-невролога, по показаниям — врача-нейрохирурга, врачаинфекциониста, врача анестезиолога-реаниматолога и других специалистов;
при необходимости — использование методов нейровизуализации (МРТ головного
мозга и шейного отдела позвоночника, в том числе сосудов);
обязательно проведение спинномозговой пункции при подозрении на энцефалит
или менингит;
при подозрении на менингококкемию назначают антибиотикотерапию —
внутривенное или внутримышечное введение хлорамфеникола из расчета
разовой дозы 25 мг/кг (80—100 мг/кг, но не более 2 г/сут) или цефотаксима
в разовой дозе 50—100 мг/кг только при наличии внутривенного доступа и
инфузионной терапии;
при симптомах дегидратации назначают инфузионную терапию (под контролем
диуреза) 10-20% раствором декстрозы или 0,9% раствором натрия хлорида из расчета
30—50 мл/кг массы тела в сутки;
проведение электроэнцефалографического исследования в течение нескольких
дней после приступа (по данным некоторых авторов, регистрации ЭЭГ в течение первых
часов после приступа не показательна, так как первоначально происходит замедление
фоновой биоэлектрической активности мозга).
Дальнейшее ведение больного зависит от уточненного диагноза заболевания в
условиях стационара.
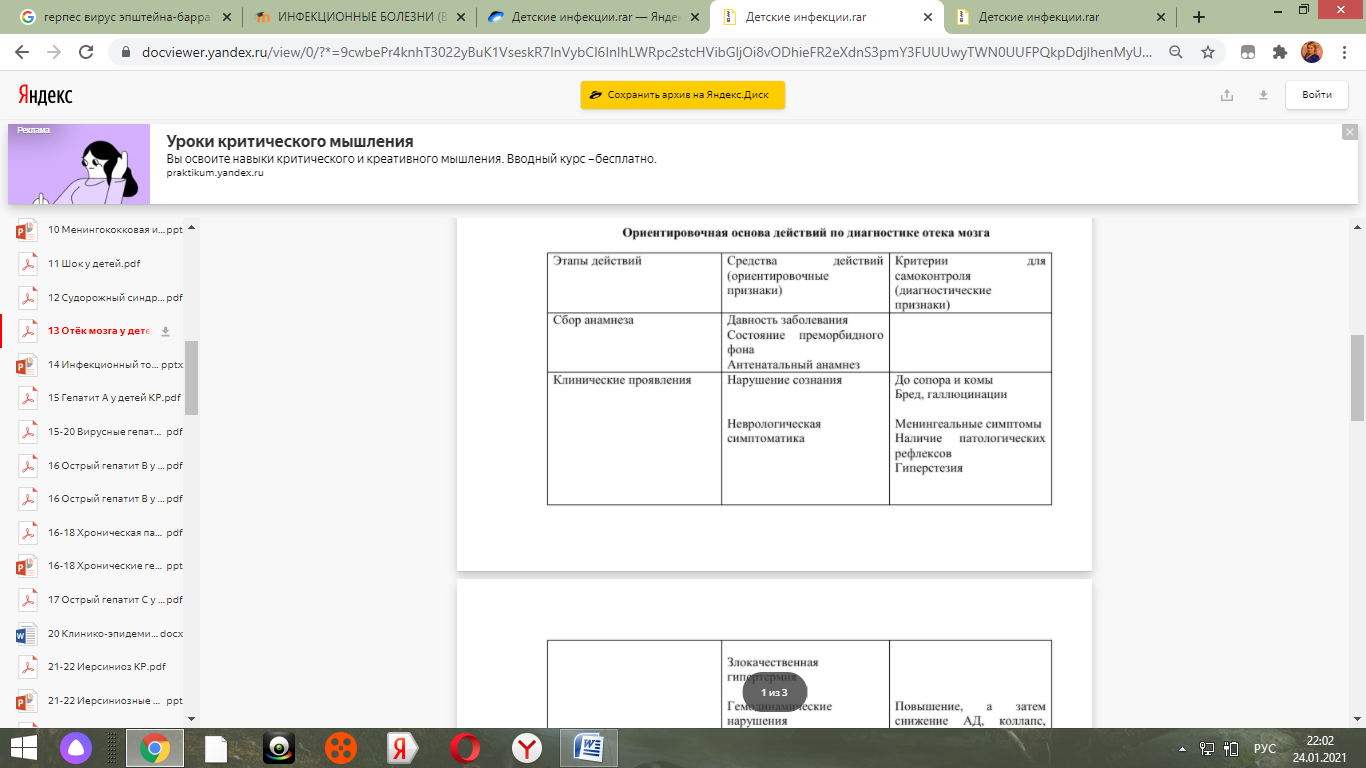
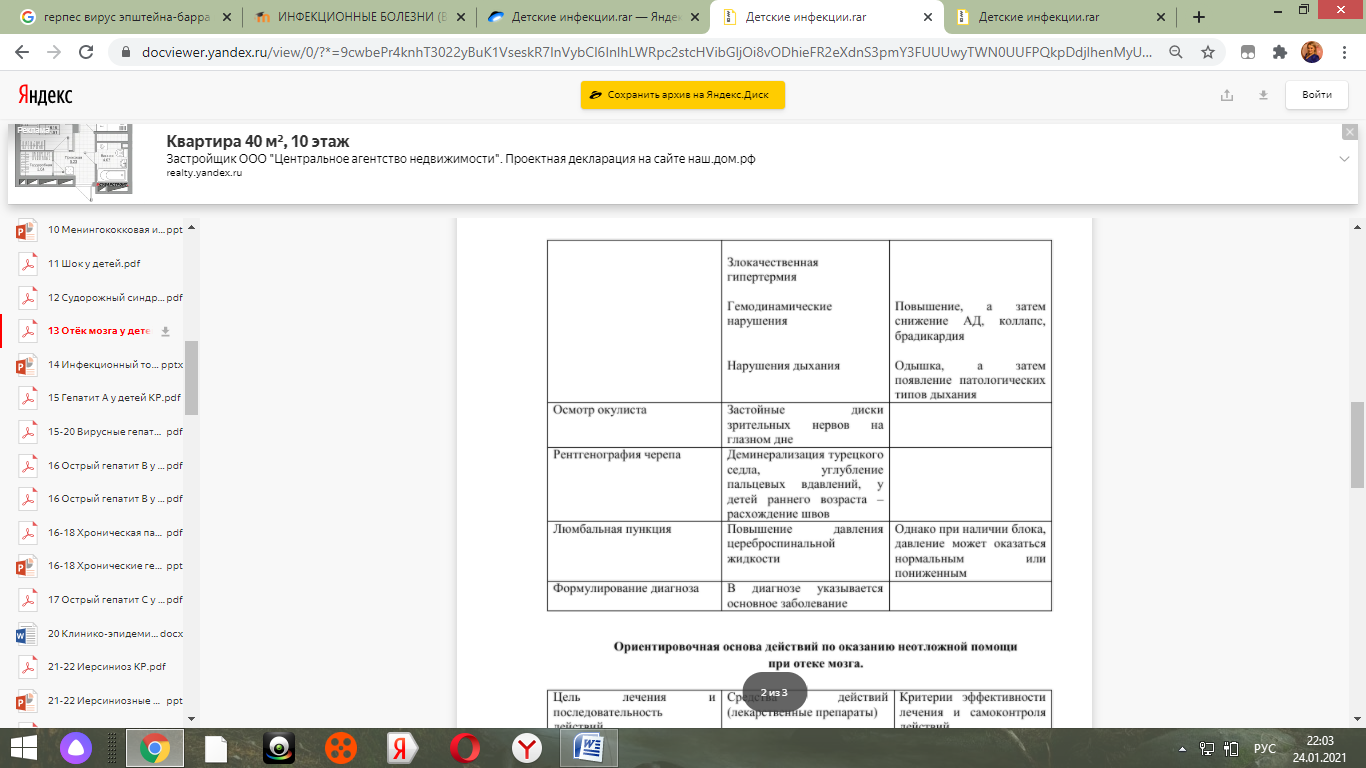
13. Отек набухания мозга при инфекционной патологии у детей. Возможные причины развития. Патогенез. Клиника. Исходы. Лечение, в т.Ч. Неотложная терапия на догоспитальном этапе.
Отек мозга - Это патологическое состояние, возникающее как универсальная неспецифическая реакция мозга, характеризующаяся сложными нарушениями водно-ионного равновесия в системе нейрон-глия-адвентиций.
По патогенезу отек мозга может быть:
Вазогенным
Цитотоксическим
Осмотическим
Гидростатическим
По распространенности отек мозга делят на:
Генерализованный – охватывает весь мозг и развивается при интоксикациях,
тяжелых ожогах, часто приводит к ущемлениям
Местный – наблюдается при объемных образованиях (вокруг опухолей, абцессов),
при ушибах, инфарктах мозга и может вызвать большее или меньшее вклинение мозга.
Причины отека мозга у детей:
Общие инфекции
Токсические и гипоксические состояния
Острые нейроинфекции
Эпилептический статус
Нарушение мозгового кровообращения
Опухоли головного мозга
Соматические заболевания
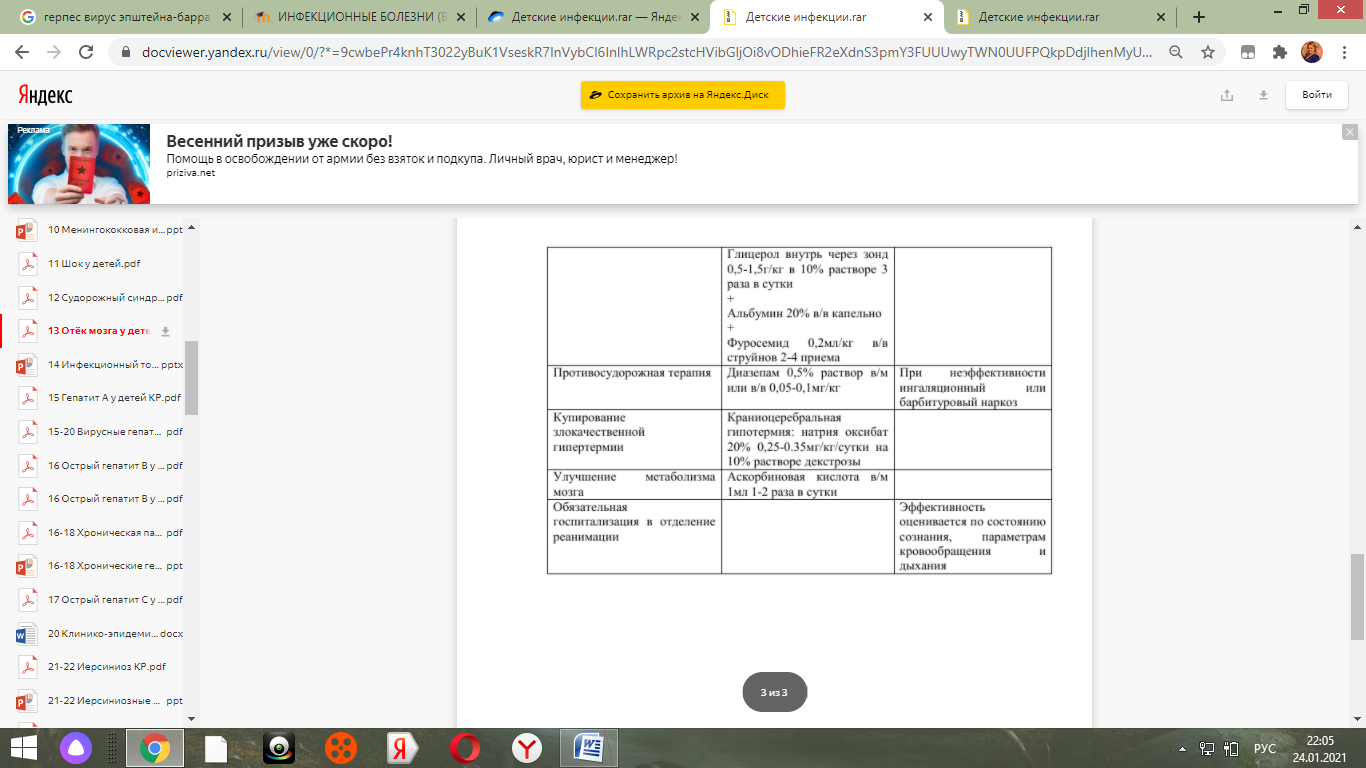
14. Синдром инфекционного токсикоза. Возможные причины. Патогенез. Клиника. Лечение.
Инфекционный токсикоз – неспецифический клинический симптомокомплекс, развивающийся в ответ на действие инфекционного патогена, характеризующийся быстро наступающим срывом компенсаторных механизмов, направленных на поддержание гомеостаза, стремительно нарастающим расстройством кровообращения,
самоповреждением органов и систем, токсемией.
Под самоповреждением имеется в виду повреждение органов в результате нарушений микроциркуляции.
Подавляющее число токсикозов приходятся на относительно небольшое количество заболеваний. Наиболее яркие клинические проявления токсикоза имеют место при менингококковой инфекции. Достаточно часто данное состояние возникает при кишечных инфекциях различной этиологии (шигеллезы, сальмонеллезы, эшерихиозы,
ротавирусная инфекция, острые кишечные инфекции, вызванные стафилококками, клебсиеллами, протеем и др.), гриппе, дифтерии и других заболеваниях.
АФО детей раннего возраста:
Высокая потребность в воде, в 3 раза превышающая у взрослых (при расчете на кг массы).
Относительно большие потери воды с дыханием, мочой, потоотделением.
Физиологическая напряженность обменных процессов.
Слабость адаптивных механизмов, быстрый переход приспособительных реакций в патологические.
Физиологическая незрелость, легко наступающая недостаточность функции печени, почек, легких, кишечника, РЭС (органы детоксикации).
Высокая чувствительность сосудистых стенок и
клеточных мембран к кислородному голоданию и
действию токсических факторов.
ПАТОГЕНЕЗ:
Пусковым моментом инфекционного токсикоза является воздействие различных токсинов или непосредственно самих микроорганизмов(при
вирусных инфекциях).
Микроорганизмы и их токсины обладают тропностью к различным органам и системам, но прежде всего, страдает эндотелий сосудов, что влечет за собой повышение проницаемости сосудистой стенки, активацию свертывающей системы крови, внутрисосудистое тромбообразование и нарушение микроциркуляции и гемодинамики в целом, с последующим развитием гипоксии различных органов и тканей.
Формирование патологических изменений происходит при участии ответной реакции макроорганизма. Активируется гипоталямо-гипофизарно-надпочечниковая система – выброс в кровоток биологически активных веществ: катехоламинов, гистамина, серотонина и гормонов коры надпочечников, что также увеличивает проницаемость сосудистой стенки и повышает тонус мелких сосудов, активизирует свертывание крови, запуская и усугубляя внутрисосудистое тромбообразование – ДВС-синдром.
Итог – возникновение острых расстройств гемодинамики (централизация кровообращения), сопровождающееся нарушением микроциркуляции –
гипоксия
Дефицит энергии нарушает, в том числе, и функцию натриево-калиевого насоса, способствуя формированию ионного дисбаланса, гипергидратации клеточных структур и возникновению отека-набухания органов и тканей, прежде всего головного мозга.
В дальнейшем гипоксия влечет за собой, в случае определенной продолжительности, гибель клеточных структур с последующей токсемией продуктами их деградации, которая в еще большей степени усугубляет патологический процесс.
Гемодинамические расстройства усугубляются истощением коры надпочечников и, как результат, падением сосудистого тонуса. При отсутствии адекватных терапевтических мероприятий формируется полиорганная недостаточность и, в конечном итоге, летальный исход.
Сердечно-сосудистая недостаточность:
В результате потери жидкости или пареза сосудов и выхода жидкости в около сосудистое пространство, возникает несоответствие между ОЦК и объемом сосудистого русла – гиповолемия.
Снижается ударный объем сердца, и минутный объем (на начальных этапах поддерживается за счет тахикардии).
Угнетается сократительная способность миокарда.
На снижение ОЦК организм отвечает централизацией кровообращения за счет перекрытия периферических сосудов, кровоснабжающих органы и ткани, что ведет к их гипоксии.
Периферическое кровообращение страдает не только из-за
нарушения микроциркуляции, но и из-за уменьшения притока
крови из центральных отделов сосудистого русла.
Надпочечниковая недостаточность
В ответ на стрессовое воздействие происходит выброс корой надпочечников гормонов и биологически активных веществ. После массивного выброса наступает истощение коры надпочечников.
В случае выраженных нарушений микроциркуляции кровоизлияние в вещество надпочечников.
Надпочечниковая недостаточность приводит к падению сосудистого тонуса и развитию шока.
Кровоизлияние в кору надпочечников – синдром
Уотерхауса-Фридериксена является фатальным и
влечет за собой летальный исход.
Нарушение функции легких
В результате централизации кровообращения нарушается микроциркуляция в легочной ткани, приходящая кровь сбрасывается по артериовенозным шунтам и не обогащается кислородом.
Нарушение микроциркуляции приводит к пропотеванию жидкости в альвеолы и
возникновению отека легких.
Формируется дыхательная недостаточность, приводящая к дыхательной гипоксии, которая усугубляет гипоксию метаболическую.
Нарушение функции почек
Нарушение кровоснабжения коркового вещества, приводит к снижению или
прекращению клубочковой фильтрации.
Развиваются олиго- и анурия сначала за счет кровотока по артериовенозным шунтам, а затем и некроза проксимальных канальцев в результате гипоксии.
Чаще всего клинически не манифестируется.
Нарушение функции кишечника
Гипоксические процессы способствуют увеличению проницаемости кишечной стенки, в кровь попадают токсические продукты, образующиеся в процессе пищеварения, токсины бактерий и сами бактерии.
Нарушаются моторная, секреторная, переваривающая, всасывающая и др. функции − диарейный синдром.
Нарушение функции кишечника вносит существенный вклад в водно-электролитный дисбаланс.
Таким образом, ведущим звеном патогенеза при токсикозах у детей является нарушение гемодинамики с централизацией кровообращения и нарушением микроциркуляции.
Степени эксикоза:
I степень – легкая, потеря до 5% от массы тела.
II степень – среднетяжелая, потеря более 5 до 9% от массы тела.
III степень – тяжелая, потеря более 9% от массы тела.