Материал: ОТВЕТЫ ДЕТСКИЕ ИНФЕКЦИИ Теория
С целью дезинтоксикации осуществляется инфузионная терапия, для борьбы с ликворно-гипертензионным синдромом — дегидратация (введение мочегонных: фуросемида, ацетазоламида). При фебрилитете — назначают жаропонижающие (ибупрофен, парацетамол), при судорожном синдроме — детомидин, диазепам, вальпроевую кислоту. Одновременно проводят нейропротекторную и нейротропную терапию — назначают ноотропы (гамма-аминомасляная кислота, пирацетам, глицин), витамины группы В
39. Вирусные энцефалиты. Этиология. Патогенез. Клиника, течение. Дифференциальный диагноз. Исходы и последствия. Лечение. Диспансеризация.
Вирусные энцефалиты это воспаление вещества головного мозга, которое может развиваться под воздействием различных факторов, при этом проявляясь приблизительно одинаковыми симптомами: общемозговыми, очаговыми.
ЭТИОЛОГИЯ
Чаще энцефалиты вызывают вирусы семейства Herpesviridae (HSV1,2; VZV; EBV; CMV, HHV6), вирусы кори, краснухи
При первичных энцефалитах страдает главным образом серое вещество (клетки коры, подкорковые ганглии, ядра сствола), вирусам свойственна избирательность
Патогенез
Из мест первичной локализации (кожа, подкожная клетчатка, желудочно-кишечный тракт) вирус лимфогенным и гематогенным путями проникает в общий кровоток (вирусемия), а затем в ЦНС. Поражается серое вещество головного и спинного мозга. В процесс вовлекаются твердые и мягкие мозговые оболочки. В связи с вирусемией возникают интоксикация и поражение висцеральных органов (надпочечники, селезенка, а также сердечно-сосудистая система и др.).
КЛИНИКА:
Общемозговые симптомы:
головная боль — она чаще всего выражена во всех областях головы (диффузная), может быть давящей, распирающей;
тошнота и рвота, не приносящая облегчения;
слабость, снижение трудоспособности;
нарушение сознания: от небольшой сонливости и замедления реакции до глубокого угнетения сознания с утратой реакции на внешние раздражители (оклик, болевое раздражение);
эпилептические припадки;
лихорадка (повышение температуры тела более 38° С).
ОчАГОВЫЕ СИМПТОМЫ:
Поражение лобной доли:
снижение интеллекта;
дурашливость (поведение, характеризующееся глупыми шутками, болтливостью);
нарушение речи — нечленораздельная речь пациента (словно « каша во рту»). Это называется моторной афазией;
вытягивание губ трубочкой (как при сосании) — спонтанно или при прикосновении каким-либо предметом к губам (так называемые оральные автоматизмы);
шаткость походки: часто пациент при ходьбе имеет склонность к падениям на спину.
Поражение височной доли может проявляться следующими симптомами:
нарушения речи: пациент не понимает обращенную к нему речь, хотя слышит ее (родной язык звучит для него как иностранный). Это называется сенсорной афазией;
выпадение полей зрения (отсутствие зрения в какой-либо части зрительного поля);
судорожные приступы, которые наблюдаются в конечностях или во всем теле.
Поражение теменной доли может проявляться следующими симптомами:
нарушение чувствительности в одной половине тела (человек не чувствует прикосновений, не ощущает температуру и боль при болевых раздражениях);
нарушение способности считать (арифметический счет);
нарушение схемы тела: при этом больной может быть уверен, что у него удлинились конечности или их стало больше, чем было до этого;
анозогнозия — отрицание собственного заболевания, развившегося дефекта.
Поражение затылочной доли может проявляться следующими симптомами:
нарушение зрения — слепота или ограничение видимого поля зрения на один или оба глаза;
мелькание простейших элементов (искры, вспышки) перед глазами.
Поражение мозжечка может проявляться следующими симптомами:
нарушение координации движений (движение размашистые, нечеткие);
шаткость походки: пациент при ходьбе отклоняется в сторону, могут быть даже падения;
крупноразмашистый горизонтальный нистагм (маятникообразные движения глаз, « глаза бегают» из стороны в сторону);
снижение мышечного тонуса (мышечная гипотония).
ДИАГНОСТИКА
Диагностика «ЭНЦЕФАЛИТА» производится путем сбора анамнеза, клинического осмотра, дополнительных методов обследования и направлена на определение тяжести, этиологии и показаний к лечению. Подозрение на «ЭНЦЕФАЛИТ» у врача возникает на развитии у ребенка симптомов очагового поражения ЦНС или симптомов нарушения сознания или фокальных судорог, требующих уточнения причин развития.
МРТ,КТ гловного мозга
При выполнении диагностической люмбальной пункции определяет плеоцитоз, кото-
рый более характерен для острого и затяжного течения энцефалита.
Первоначально нейтрофильный или смешанный плеоцитоз через 10-14 дней
ЦСЖ при благоприятном исходе приобретает лимфоцитарный характер, уменьшается коли-
чество клеток. При плеоцитозе наблюдается изменение цвета ЦСЖ, она может приобретать
опалесцирующий характер.
- Исследование крови, ЦСЖ
Терапия энцефалита назначается при подозрении на заболевание, в виду риска быстрого развития осложнений.
Этиотропная терапия. При подозрении на вирусный энцефалит назначается стартовая этиотропная терапия – ацикловир в дозе 10 мг/кг 3 раза в сутки каждые 8 часов в/в капельно и одновременно рекомбинантные интерфероны-α2 для внутримышечного введения и рекомбинантные интерфероны-α2 с витамином Е и С в свечах. В последующие сутки, при уточнении этиологии рекомендуется или продолжить начатую терапию или перейти на этиотропное лечение согласно выявленному возбудителю.
Патогенетическая терапия.
1 Противоотечная терапия (при явлениях отека мозга).
- Гормональная терапия: назначается дексазон из расчета 1 мг/кг в сутки в 4 введения
в течение 3-5 дней.
- Осмодиуретики (маннитол из расчета 0,25-0,5 г/кг) с последующим введением фуро-
семида (лазикс) 1-2 мг/кг через 30-40 мин.
- Ограничение объема инфузионной терапии (75% от физиологической потребности).
Показания для гормональной терапии:
- отек головного мозга и нарушение сознания
- тяжелая и крайне-тяжелая степень неврологических нарушений.
Симптоматическая терапия.
Одним из важных направлений симптоматического лечения является противосудо-
рожная терапия, направленная на купирование судорожного синдрома в остром периоде и
профилактику развития симптоматической эпилепсии в периоде реконвалесценции.
Применяются вальпроаты в дозе 6-15 мг/кг- 5 мин (болюсно) для купирования приступа судорог, затем поддерживающая инфузия -1-2 мг/кг/час (суммарно – 30 мг/кг/сутки), не
более 2500 мг в сутки. В дальнейшем перевод на прием внутрь (сироп, капли, гранулы про-
лонгированного действия)- 20-40 мг/кг/cутки.
Диспансеризация:
Врач-невролог
1-й год - через 1 мес., затем 1 раз в 3 мес.; 2-3-год – 1 раз в 6 мес., 4-5 год – 1 раз в год.
По показаниям – чаще. Врач-ортопед, врач – офтальмолог - через 1 месяц после выписки, далее – по показаниям
40. Полиомиелит. Этиология. Эпидемиология, патогенез. Классификация клинических форм. Клиника. Дифференциальный диагноз. Течение, исходы. Лечение. Профилактика, Диспансеризация.
Полиомиелит - Детский спинальный паралич
антропонозное заболевание, вызываемое 1, 2 и 3 серотипами полиовирусов, передающееся фекально-оральным, воздушно-капельным
механизмом, и проявляющееся развитием различных по тяжести клиническими формами,
среди которых наиболее характерными являются паралитические формы с вялыми парезами нижних конечностей.
Этиология.Возбудители полиомиелита – РНК-содержащие полиовирусы 3-х серотипов (1, 2, 3). Относятся к семейству пикорнавирусов (Picornoviridae), роду Энтеровирусов (Enterovirus)
Патогенез.
Дикий полиовирус, попадая в глотку, ЖКТ (кишечник), прикрепляется к рецепторам эпителиальных клеток, где происходит его первичное размножение (энтеральная фаза). Размножение вируса происходит в региональных лимфатических узлах кишечника, в пейеровых бляшках (лимфогенная фаза).
В последующем вирус попадает в кровь (фаза вирусемии), что приводит к диссеминации вируса и размножению его во многих органах и тканях: селезёнке, печени, лёгких, сердечной мышце.
С этой стадией патогенеза связано развитие латентных и абортивных форм болезни. Размножение вируса возможно в мышечной ткани, что определяет развитие миалгического синдрома до появления параличей. Следующим этапом развития болезни является проникновение вируса в ЦНС (невральная фаза) через гематоэнцефалический барьер (ГЭБ). Возможно и периневральное (или ретроаксональное) распространение вируса по вегетативным волокнам из ЖКТ в сегменты спинного мозга. Вирус поражает серое вещество спинного мозга и ствола, преимущественно мотонейроны передних рогов спинного мозга, двигательные клетки черепных нервов (языкоглоточного, блуждающего, лицевого и др.).
1. Полиомиелит без поражения ЦНС
а) вирусоносительство;
б) инаппарантная (бессимптомная или асимптомная или латентная форма);
в) висцеральная («малая болезнь»), абортивная форма;
2. Полиомиелит с поражением ЦНС
а) паралитическая формы:
- спинальная (в зависимости от уровня поражения – поясничный, грудной, шейный
Отделы спинного мозга);
- бульбарная (поражение ядер краниальных нервов)
- понтинная (поражение ядер 7 пары);
- сочетанные формы (бульбоспинальная, понтоспинальная, бульбопонтоспинальная);
- церебральная форма (синдром полиоэнцефалита).
б) непаралитические формы (менингеальная форма или синдром серозного менингита).
3. С учетом осложнений
3.1. осложнения острого периода
- дыхательная недостаточность;
- сердечная недостаточность;
- другие редкие осложнения (парез кишечника или мочевого пузыря и др.);
- вторичная бактериальная инфекция (локальная или системная, сепсис).
3.2 осложнения резидуального периода
- со стороны опорно-двигательного аппарата (деформации костей, отставание в росте
костей);
- со стороны других органов и систем (сердечной, вегетативной).
4. В зависимости от течения
- острое;
- затяжное;
- хроническое (постполиомиелитный синдром)
Клиническая картина
Инкубационный период варьирует от 4 до 35 дней, составляя в среднем 7-14 дней.
Вирусоносительство - форма, при которой наблюдается выделение вируса из кишечника, но отсутствуют как клинические, так и лабораторные признаки инфекции.
Инаппарантная форма (или асимптомная форма) характеризуется отсутствием
клинических проявлений. Данную форму диагностируют только в очагах инфекции на
основании выделения вируса из фекалий, ротоглотки и/или на основании серологических
реакций (увеличения титра антител). При отсутствии роста антител может быть
диагностировано вирусоносительство.
Висцеральная форма («малая болезнь» или абортивная форма) протекает как
неспецифическое фебрильное заболевание продолжительностью 2-5 дней с катаральными
явлениями (гиперемия и болевой синдром в ротоглотке) и/или дисфункцией ЖКТ (рвота,
жидкий стул, боли в животе). Не сопровождается поражение нервной системы и
характеризуется благоприятными исходами.
Менингеальная форма (или непаралитическая форма) протекает в виде серозного
менингита с одно- (2/3 больных) или двухволновым (1/3 больных) течением. Клиническая
картина не отличается от серозного менингита энтеровирусной этиологии.
Характерна выраженность вегетативных проявлений в виде потливости, особенно головы,
лабильности пульса и АД (гипотония, тахикардия). Ликвор прозрачный, давление повышено, умеренный лимфоцитарный плеоцитоз – до 30-400 клеток в 1 мкл, нормальное илиповышенное до 1 г/л содержание белка.
Паралитическая форма
Спинальная форма – до 95% - параличи ног, рук
Бульбарная форма –до 4% нарушается глотание, речь, поражение дыхательного и сердечно-сосудистого центров
Понтинная форма – до 2% - паралич лицевых мышц
Смешанные формы – наиболее тяжелая бульбоспинальная
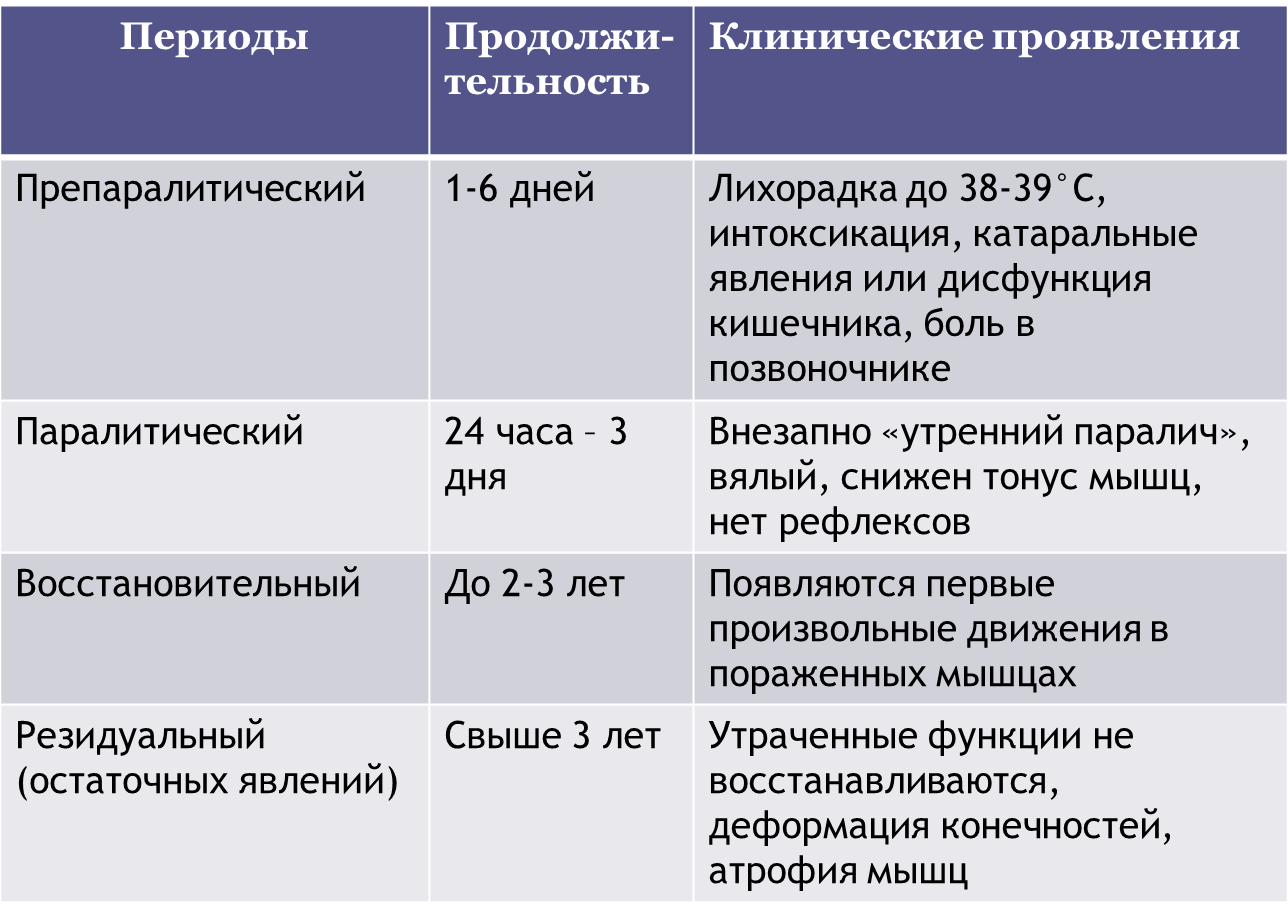
В течение паралитической формы полиомиелита различают 4 периода:
препаралитический (1-6 дней), паралитический (1-3 дня), восстановительный (до 2-3 лет),
резидуальный (свыше 3 лет).
Дифференциальная диагностика полиомиелита определяется его клинической формой.
При менингеальной форме проводят дифференциальный диагноз с другими серозными менингитами (энтеровирусным, паротитным, туберкулёзным), а в ранние сроки болезни при нейтрофильном плеоцитозе в СМЖ необходимо исключать и бактериальные гнойные менингиты. Для менингеальной формы полиомиелита характерна выраженность болевого синдрома, наличие симптомов натяжения нервных стволов и корешков спинномозговых нервов, болезненности нервных стволов при пальпации
Спинальная форма паралитического полиомиелита дифференцируется с болезнями опорно-двигательного аппарата, для которых характерна не паретическая, а щадящая походка, боль при пассивных движениях в суставах, сохранность мышечного тонуса, а также сохранение или повышение глубоких рефлексов. СМЖ при исследовании нормальная, а в крови отмечаются воспалительные изменения.
Лечение. Специфического лечения нет.
Абортивная форма полиомиелита не требует специального лечения, кроме
строгого постельного режима до нормализации температуры и симптоматических средств
(антипиретики и анальгетики).
При менингеальной форме применяются рекомбинантные интерфероны (виферон,
интераль, реаферон) или индукторы интерферона (анаферон детский, циклоферон),
ноотропы (пантогам, энцефабол, пикамилон, ноотропил, аминалон
При паралитических формах полиомиелита лечение зависит от периода болезни и
носит непрерывный, последовательный характер.
В первую неделю болезни необходим физический покой, исключение в/м инъекций,
купирование болевого синдрома и назначение противовирусных препаратов
(рекомбинантные интерфероны: виферон в свечах до 14 дней, интераль в/м, затем индуктор гамма-интерферона анаферон детский до 1 мес.), сосудистых препаратов (цитофлавин, актовегин,
трентал, сермион и др.).
Прогноз зависит от клинической формы и тяжести болезни. Наиболее
неблагоприятен при паралитической форме полиомиелита с нарушением дыхания.
Профилактика и мероприятия в очаге. Включает в себя обязательную
вакцинацию, преимущественно комбинированную схему: вакцинация 1 и 2 —
инактивированной полиовакциной, вакцинация 3 и все ревакцинации (всего 2) — оральной
живой полиовакциной Сейбина. Схема: 3-4,5-6 мес. R1-2-3 – 18 мес., 20 мес., 14 лет.
Вакцины
ОПВ
Имовакс Полио –
Полиорикс –
Комбинированные
Тетраком, Пентаксим – включают Имовакс Полио.
Инфанрикс Пента, Гекса, Полио-Хиб – включают Полиорикс.
Правила выписки пациентов. Выписка проводится не ранее 14-16 дня при менингеальной форме полиомиелита и не ранее 30-35 дней — при паралитической форм.
Диспансеризация. Реконвалесценты полиомиелита должны состоять на диспансерном учете не менее 5 лет. Ежегодно не менее 2 раз в год осуществляется ЭНМГ мониторинг, реконвалесценты получают нейрореабилитационную терапию (2-3 курса в год), а 1 раз в год — санаторно-курортное лечение. Дети, перенесшие полиомиелит, подлежат вакцинации инактивированной вакциной по обычной схеме