Материал: Лекции онко
Синдромсдавлениянижнейполойвены(отеки ног, варикоцеле, расширения подкожных вен брюшной стенки, тромбоз глубоких вен нижних конечностей, протеинурия) развивается у 50% больных при опухолевом тромбозе НПВ или при ее сдавлении опухолью или увеличенными лимфатическими узлами.
РП часто сопровождается развитием, так называемых, паранеопласти- ческих синдромов, наблюдаемых более чем у половины больных. Нормальная почечная паренхима продуцирует разнообразные биологически активные вещества (эритропоэтин, ренин, простациклины, тромбоксаны и т.д.). Наличие опухоли может приводить к их повышенной секреции или к продукции таких гормонов, как паратгормон, инсулин, глюкагон. В результате у пациентов могут возникать артериальная гипертензия, эритроцитоз, гиперкальциемия, гипертермия и др. Появление вышеуказанных симптомов может быть единственным проявлением заболевания и должно настораживать врача в отношении возможного опухолевого поражения почек. После радикального удаления опухоли паранеопластические проявления, как правило, исчезают, но могут возникнуть вновь при рецидивировании или продолжении болезни. Таким образом, клинические проявления паранеопластического синдрома могут быть использованы также и для мониторинга заболевания.
Редкой формой паранеопластического синдрома(1,7%) является амилоидоз. Сохраняющийся после нефрэктомии амилоидоз является крайне неблагоприятным фактором прогноза.
В некоторых случаях при РП развиваются признаки печеночной недостаточности при отсутствии метастатического поражения печени: у больных отмечается гипоальбуминемия, повышение щелочной фосфатазы, лейкопения, лихорадка, возможно появление очагов некроза печеночной паренхимы (синдром Штафера). Восстановление функции печени после нефректомии является благоприятным прогностическим признаком.
Особое место в клинической картине РП занимают симптомы, обусловленные развитием метастазов, так как более 25% больных на момент установления диагноза уже имеют отдаленные метастазы. При метастатическом поражении легких появляются кашель и кровохарканье. Костные метастазы могут манифестировать болевым синдромом, развитием патологи- ческих переломов, компрессией спинного мозга, появлением пальпируемой опухоли. Поражение головного мозга сопровождается быстрым появлением и нарастанием неврологической симптоматики. Множественные метастазы в печень могут проявляться желтухой.
Как правило, появление общих симптомов: анемия, высокая СОЭ, потеря аппетита, похудание, слабость – является признаком распространенного опухолевого процесса.
484
Диагностика и стадирование рака почки
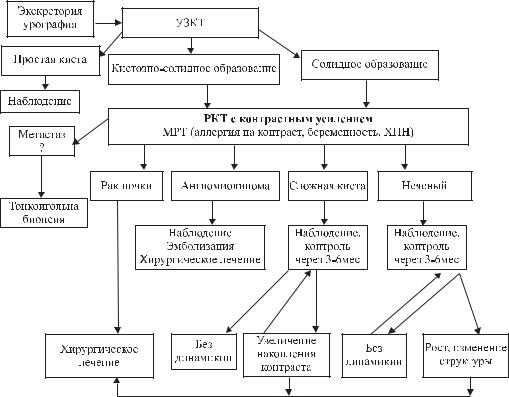
В результате проявления современных неинвазивных диагностических методов, таких как УЗКТ, РКТ, МРТ, алгоритм обследования больных РП изменился. Зачастую опухоли почки обнаруживают случайно при ультразвуковой компьютерной томографии (УЗКТ), выполняемой по поводу другого заболевания. Несмотря на высокую диагностическую ценность УЗКТ последняя всегда должна быть дополнена рентгеновской КТ, которая в настоящее время является основным методов диагностики объемных образований почки.
Алгоритм диагностики опухолей почки
Выделительная урография исторически являлась первым рентгенологическим методом диагностики, позволяющим объективно установить наличие опухоли почки. В настоящее время эта методика используется чаще как дополнительный метод исследования.
Для диагностики и стадирования широко применяются УЗИ, компьютерная томография (в том числе спиральная КТ), рентгенография легких.
485
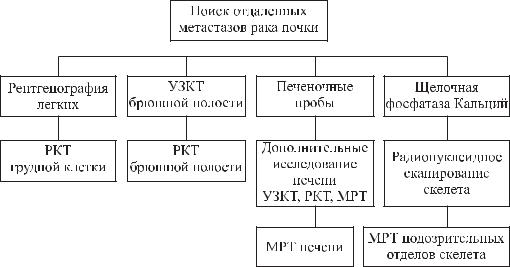
Радиоизотопное сканирование скелета показано при наличии болей в костях и повышении уровня щелочной фосфатазы.
Магнитно-резонансная томография (МРТ) выполняется больным с аллергией на йодсодержащие контрастные вещества, хронической почечной недостаточностью, опухолевым тромбозом НПВ, а также для подтверждения наличия костных метастазов. Радионуклидная ренография выполняется для оценки функционального состояния пораженной и здоровой почек, что может иметь большое значение для решении вопроса о тактике лечения.
Алгоритм программы стадирования рака почки
Экскреторная урография в настоящее время реже применяется для диагностики РП, чаще для оценки функции контралатеральной почки. Характерными признаками объемного образования считаются:
–увеличение размеров почки:
–деформация контуров;
–наличие кальцификатов;
–деформация чашечно-лоханочной системы;
–«ампутация» одной из нескольких чашечек;
–медиализация мочеточника.
Если диагноз опухоли почки был установлен при ультразвуковой или рентгеновской компьютерной томографии, экскреторная урография не дает дополнительной информации для стадирования. Однако это исследование показано больным с макрогематурией для дифференциальной диагностики с папиллярными образованиями верхних мочевыводящих путей.
486
Ультразвуковая компьютерная томография почек, с использованием 3,5 и 5-МНг линейных датчиков, в настоящее время является основным методом первичной диагностики рака почки. Метод позволяет не только диагностировать объемное образование почки, но и провести дифференциальный диагноз между простой или комплексной кистой и солидной опухолью. Несомненными достоинствами метода являются также его низкая стоимость, отсутствие побочных эффектов и возможность использования с целью скрининга РП. Относительными недостатками УЗИ являются зависимость результатов от квалификации врача, недостаточно хорошая визуализация почек у тучных больных и при метеоризме. Точность УЗКТ в выявлении малых (<3см) опухолей почки составляет 79% по сравнению с 67% при использовании экскреторной урографии. Дифференциальный диагноз между опухолью менее 3см в диаметре и ангиомиолипомой невозможен в 32% случаев. Использование допплеровского датчика позволяет определить гиперваскуляризацию опухоли, что более характерно для злокачественного процесса, однако этот критерий не является бесспорным, так как до 20% опухолей почки отличаются низкой васкуляризацией. Бесспорными достоинствами метода являются возможность интраоперационной оценки распространенности опухоли при выполнении резекции почки, определения протяженности опухолевого тромбоза НПВ и оценки распространенности поражения печени.
В качестве методов уточняющей диагностики используются рентгеновская компьютерная томография (РКТ), магниторезонансная томография (МРТ), ангиография (АГ), изотопные исследования, биопсия опухоли.
Рентгеновская компьютерная томография является основным методом визуализации объемных образований почки. Точность РКТ в диагностике рака почки достигает 95%. РКТ довольно четко выявляет наличие венозной инвазии. Обычный РП визуализируется как мягкотканый узел, деформирующий корковый слой и проникающий в околопочечное пространство или полость лоханки. Контуры узла могут быть как четкими, ровными, так и не четкими, волнистыми или бугристыми. В зависимости от степени васкуляризации опухоли ее внутренняя структура может быть различной: повышенной или пониженной плотности.
Опухоли различных размеров могут иметь некротические зоны и подвергаться кистозной трансформации, что обычно отчетливо отображается при РКТ. Внутренняя структура таких кистозных образований чаще всего неоднородна. Капсула подобных «кист» неравномерно утолщена, внутри нее или по ее поверхности могут определяться кальцинаты. Следует отметить что, при МРТ кальцинаты не визуализируются. Выявление кальцинатов в
487
капсуле кистозных образований почек является настораживающим симптомом, часто свидетельствующим о наличии опухолевого процесса.
Внутривенное контрастирование повышает эффективность РКТ в случаях, когда характер образований или причина деформации почки не совсем ясны. Если обнаруживаемое образование имеет иную степень контрастирования, чем внешне не измененная паренхима почки, это следует расценивать как признак опухолевого процесса.
Дифференциальная диагностика доброкачественных и злокачественных опухолей обычно невозможна без морфологического исследования, за исключением почечной ангиомиолипомы, патогномоничным признаком который является наличие жировых включений.
Увеличение размеров и дефекты наполнения почечной вены указывают на ее вовлечение в опухолевый процесс. Одновременное контрастирование опухоли и крови в НПВ ограничивает использование РКТ для выявления венозной инвазии. Общая точность РКТ в диагностике опухолевого тромбоза НПВ составляет от 68 до 59%.
Магниторезонансная томография (МРТ) занимает важное место в диагностике объемных образований почек. Особенно это касается обследования больных с выраженным нарушением почечной функции, аллергическими реакциями на йод содержащие контрастные растворы, противопоказаниями к ионизирующему излучению. Несмотря на высокую разрешающую способность, возможность выявления и диагностики малых опухолей почек с помощью МРТ ограничена, из за близкой интенсивности сигнала нормальной почечной паренхимы и РП. Бесспорным достоинством МРТ является возможность визуализации опухолевого тромба обтурирующего НПВ и точ- ное определение его протяженности без применения контрастирования.
Противопоказаниями к проведению МРТ являются клаустрофобия, наличие у больного водителя ритма, металлических протезов, хирургических металлических скрепок.
Ангиография (АГ), ранее бывшая ведущим методом диагностики опухолей почек, сейчас применяется только в тех случаях, когда требуется точ- ная информация об особенностях кровоснабжения почек и при подозрении на поражение магистральных сосудов. АГ показана также в тех случаях, когда имеется большая опухоль почки, опухолевый тромбоз НПВ или когда планируется резекция почки, эмболизация почечной артерии.
Наиболее важные лабораторные параметры определяемые у больных раком почки включают определение уровня гемоглобина и СОЭ, креатинина (функцианальное состояние почек), щелочной фосфатазы (метастазы в печень, кости), сывороточного кальция (гиперкальциемия).
488