Материал: Лекции онко
кой состояния ректовагинальной перегородки, УЗИ малого таза и определение уровня СА 125. Пациенткам с наличием в анамнезе семейного рака яичников необходимо проводить генетическое тестирование для определения мутаций BRSA-1 и BRSA-2. В связи с этим важно также отметить значение нормализации основных физиологических функций организма женщин – сохранение гормонального равновесия. Риск возникновения наиболее распространенных среди них опухолей повышается при любых нарушениях, связанных с их детородной функцией. Это слишком раннее или позднее начало половой жизни, ее нерегулярность, аборты, ранние или поздние роды, прием гормональных противозачаточных средств, отказ от кормления грудью или деторождения, наследственность.
Первичная профилактика рака яичников заключается в коррекции ановуляции, и гиперстимуляции овуляции (например, при мощи стероидной контрацепции у женщин старше 40 лет). Беременность и роды снижают риск возникновения рака яичников, отказ от гормональных препаратов, стимулирующих овуляцию, также снижает риск возникновения рака яич- ников. Активное выявление факторов риска заболевания рака яичников, а также выявление и активное наблюдение групп риска по заболеванию опухолями яичников.
Основой профилактики рака всегда была и остается вторичная профилактика – ранее выявление и своевременное лечение больных с предопухолевыми заболеваниями и лечение больных раком в ранней стадии.
К одному из наиболее активных методов ранней диагностики и профилактики РЯ следует отнести, прежде всего, профилактические медицинские осмотрынаселения.Опытпоказал,чтодиспансерныйметодявляетсянаиболееэффективным. Он позволяет активно бороться с заболеваниями такими путями:
1) активно выявлять больных, особенно с доброкачественными и пограничными опухолями яичников и их хирургическое лечение;
2)взятие на учет отдельных групп здоровых и больных с отягощенной наследственностью, предполагаемыми и возможными факторами риска возникновения опухолей яичников и активного наблюдения за ними;
3)своевременное и планомерное применение лечебных и профилакти- ческих мероприятий для предупреждения рецидивов заболевания, скорейшего восстановления здоровья и трудоспособности;
4)выяснение факторов внешней среды, влияющих на состояние здоровья человека, проведения мероприятий по улучшению условий труда и быта, трудоустройства в соответствии с состоянием здоровья.
574
ГЛАВА XXIV
ЛИМФОГРАНУЛЕМАТОЗ
Профессор Попович А.Ю.
Лимфогранулематоз (ЛГМ), лимфома Ходжкина – это злокачественная опухоль лимфатических узлов и лимфатической системы, поражающая в поздних стадиях другие ткани и органы. При ЛГМ в лимфоидной ткани находят, характерные для этого заболевания, крупные многоядерные клетки Бере- зовского-Штернберга-Рида, получившие название в память об ученых, принимавших участие в их открытии и изучении. Впервые заболевание описал английский врач Томас Ходжкин в 1832 году. В 1890 году С.Я.Березовский, а в 1898 году Карл Штернберг – описали крупные многоядерные клетки, которые обнаруживались в пораженных опухолью лимфатических узлах и тканях. Позднее, в 1902 году, Дороти Рид детально описала и зарисовала эти клетки. Термин «лимфогранулематоз» был введен в 1904 году на VII Съезде немецких патологов в Вене. В самой последней классификации опухолей кроветворной и лимфоидной тканей Всемирной Организацией Здравоохранения (ВОЗ) в 2001 году для обозначения этой болезни предложен термин «лимфома Ходжкина».
ЛГМ является частым заболеванием, заболеваемость в США – 2,8, в России – 2,3, в Украине – 2,4 на 100000 (1200 больных ежегодно) населения. Болезнь может возникнуть в любом возрасте, часто встречается у детей позднего подросткового возраста и имеет два возрастных пика. Пик заболеваемости у молодых лиц наблюдают в возрасте 15-35 лет; характерны одинаковая частота среди мужчин и женщин, преобладает относительно доброкачественное клиническое течение. Второй пик – у взрослых старше 50 лет характеризуется более высокой заболеваемостью мужчин. Семейные случаи заболевания ЛГМ крайне редки.
Вероятность возникновения заболевания возрастает в 3 раза при инфицировании вирусом Эпштейна-Барр, при развитии иммунодефицита (приобретенного и врожденного) аутоиммунных заболеваниях. Однако научного подтверждения роли определенных вирусов в возникновении ЛГМ на сегодняшний день нет.
Установлено, что в 5% случаев ЛГМ сочетается с туберкулезом, в подобных ситуациях зачастую отмечается отрицательная реакция Манту. Больные ЛГМ подвержены различным вирусным инфекциям, у них часто отме- чается тяжелое течение опоясывающего лишая (Herpes zoster).
В настоящее время наиболее обоснованной считается модель возникновенияЛГМ,предложеннаяV.Diehl(1997г.),согласнокоторойклеткиБерезовско-
575
го-Штернберга-Рида являются следствием неконтролируемой моноклональной пролиферации зрелых В-клеток зародышевого центра фолликула лимфатического узла, которые в силу различных причин, избежали апоптоза.
С целью дифференциальной диагностики ЛГМ в качестве маркеров могут применяться антигены CD15 и CD30.
ЛГМ характеризуется злокачественной гиперплазией лимфоидной ткани с образованием лимфогранулем в лимфатических узлах и внутренних органах. Как правило, изменения начинаются в одной группе лимфати- ческих узлов (надключичной или подмышечной области, шеи, паха, средостения), в дальнейшем распространяясь на другие группы, часто с одновременным поражением внутренних органов, содержащих лимфоидную ткань (селезенка, желудочно-кишечный тракт, печень).
Диагноз ЛГМ устанавливается исключительно гистологически на основе выявления клеток Березовского-Штернберга-Рида. Адекватная диагностика возможна только при исследовании структуры всего лимфатического узла, так как нередки случаи частичного поражения его ткани. В неясных случаях показано иммуногистологическое исследование.
Различают периферическую форму ЛГМ (поражение поверхностных лимфатических узлов), а также – медиастинальную, абдоминальную, легоч- но-плевральную, желудочно-кишечную и более редкие варианты костной, кожной и нервной форм заболевания.
Морфологическая классификация лимфогранулематоза
Современная морфологическая классификация ВОЗ выделяет 4 основные формы лимфомы Ходжкина:
1.Вариант с нодулярным склерозом (30-45%): I тип – смешанно-клеточный;
II тип – с лимфоидным истощением.
2.Смешанно-клеточный вариант (30-45%).
3.Вариант с большим количеством лимфоцитов, классическая лимфома Ходжкина (10%).
4.Вариант с лимфоидным истощением (10%)
Клиника лимфогранулематоза
Клиника ЛГМ складывается из местных и общих проявлений. Основным симптомом заболевания является увеличение лимфатических узлов, которые имеют плотно-эластичную консистенцию, безболезненны, не спаяны между собой и с кожей.
Вначале чаще всего поражаются надключичные (50-55%), шейные (50-55%) и подмышечные (10%) лимфоузлы. В отличие от инфекционных заболеваний, увеличенные лимфатические узлы безболезненны, их размеры не уменьшаются со временем и при лечении антибиотиками.
576
Боли при ЛГМ, как правило, отсутствуют, но приблизительно 25% больных отмечают появление болевых ощущений в увеличенных узлах после приема алкоголя.
При локализованном поражении шейных лимфатических узлов увеличенные узлы нередко принимают за туберкулезный лимфаденит и, не проводя никаких диагностических мероприятий, лечат больного противотуберкулезными средствами, в то время как болезнь продолжает прогрессировать и распространяться, захватывая другие группы лимфатических узлов и внутренние органы. Изьязвление лимфатических узлов и появление свищей при ЛГМ бывает крайне редко и требует тщательного морфологического исследования на предмет наличия туберкулеза, актиномикоза или других инфекционных заболеваний.
При увеличении медиастинальных лимфоузлов могут быть боли в груди, кашель, умеренная дисфагия, синдром сдавления верхней полой вены, гидроторакс, перикардит. Опухоль может прорастать в легкое, перикард, трахею, пищевод, грудину, грудную стенку. При гидротораксе и перикардите практически всегда обнаруживается транссудат в котором клетки Березовского-Штернберга-Рида, как правило, не выявляются.
Легкие поражаются при ЛГМ наиболее часто из нелимфоидных органов(в 20-30% случаев), изменения могут быть очаговыми или инфильтративными, нередко с распадом и образованием полостей, что всегда требует тщательной дифференциальной диагностики с туберкулезом и другими, в том числе грибковыми, инфекциями. Легочные изменения, как правило, развиваются на фоне увеличения медиастинальных лимфоузлов из которых опухоль в ряде случаев может врастать непосредственно в легкое.
При увеличении забрюшинных лимфоузлов отмечаются ночные боли в пояснице, менее выраженные в согнутом положении, на корточках. Увели- чение селезенки отмечается у 25% больных ЛГМ, явления гиперспленизма крайне редки. Описаны случаи проращения желудка увеличенными забрюшинными лимфоузлами.
Поражение печени встречается у 10-12% больных, протекает бессимптомно и не сопровождается узловыми изменениями и увеличением органа. Диагноз устанавливаетсянаоснованиигистологическогоизучениябиоптатапечени.При прогрессировании заболевания печень поражается у половины больных.
Костные метастазы находят у 15-20% больных ЛГМ, чаще поражаются позвонки, грудина, кости таза. Жалобы на боли в костях могут на несколько месяцев опережать появление рентгенологически выявляемых очагов деструкции.
Поражение костного мозга встречается у 15-20% больных, протекает бессимптомно, проявляется анемией, лейко- и тромбоцитопенией, диагностируется на основании гистологического исследования биоптата, полученного при трепанбиопсии подвздошной кости.
Остальные органы и центральная нервная система поражаются при ЛГМ редко, с частотой не более 1-3%.
577
Различают два варианта течения ЛГМ:
–бессимптомное,проявляющеесятолькоувеличениемлимфатическихузлов;
– с симптомами общей интоксикации.
Симптомы интоксикации встречаются у 1/3 больных ЛГМ: наиболее типичны для заболевания периодические волнообразные повышения температуры, кожный зуд, проливной пот, нарастающая слабость, а также специфические изменения со стороны крови (лейкоцитоз или лейкопения, моноцитоз, анемия и др.).
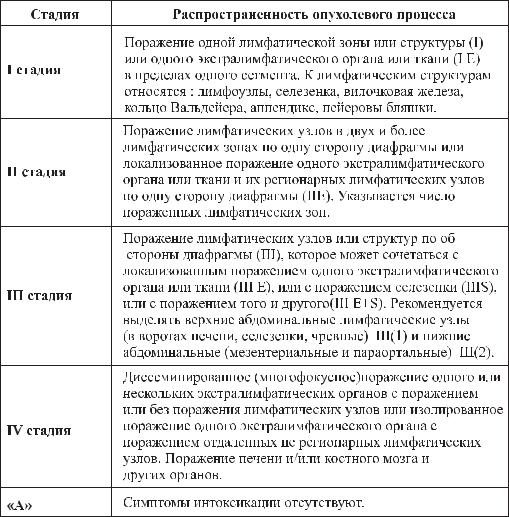
Международная клиническая классификация лимфогранулематоза (лимфомы Ходжкина)
578