Материал: Лекции онко
6.Ангиография (АГ) – позволяет обнаружить распространение опухоли желчного пузыря на сосуды гепатодуоденальной связки, то есть, подтвердить нерезектабельность процесса. При выявленных метастазах в печени, других отдаленных метастазах или асците АГ нецелесообразна.
7.ÏÝÒ – позитронно-эмиссионная томография. Несмотря на положительные отзывы, указывающие на высокую специфичность данного метода
âдиагностике опухолей желчного пузыря и ВЖП, опыт применения ПЭТ невелик. Роль и место данного исследования уточняется.
8.Пункционная биопсия (ПБ) – имеет принципиальное значение во всех случаях, когда опухоль нерезектабельна. ПБ желательна при местнораспространенном РЖП, не исключающем вероятность хирургического лечения.
9.Исключение отдаленных метастазов (рентгенологическое исследование легких, средостения).
10.Лапароскопия имеет большое значение в диагностике и лечении больных РЖП. При диагностированном РЖП этот метод позволяет осмотреть брюшину, печень и структуры, прилежащие к желчному пузырю, чтобы оценить операбельность. Не менее важная роль лапароскопии обусловлена большим распространением эндоскопических холецистэктомий. При случайном обнаружении рака в желчном пузыре, удаленном во время лапароскопической операции, дальнейшая тактика будет зависеть от глубины инвазии опухолью стенки желчного пузыря.
При наличии предварительных инструментальных данных (УЗИ+РКТ/ МРТ), заставляющих подозревать I или II стадию РЖП, от лапароскопической холецистэктомии следует отказаться. В данном случае целесообразна лапаротомия, интраоперационная диагностика, включающая интраоперационное УЗИ, экспресс – биопсию, и адекватная по объему операция. До операции РЖП удается установить в 68% случаев.
Дифференциальную диагностику РЖП проводят с осложненными формами желчекаменной болезни и полипозом желчного пузыря.
Лечение больных раком желчного пузыря
Хирургическое лечение.
Удельный вес радикальных операций составляет всего 32%. Радикальная операция выполняется при I, II, III стадии.
При раке желчного пузыря, прорастающем стенку органа до мышечного слоя и глубже, и отсутствии отдаленных метастазов (T1b-T4,N0-N1,M0) выполняется холецистэктомия вместе с резекцией IVb и V сегментов печени и удалением фасциально-клеточных футляров, содержащих лимфоидные эле-
434
менты, общей печеночной артерии и всех трубчатых структур гепатодуоденальной связки, включая заднюю группу панкреатодуоденальных лимфоузлов. При инвазии прилежащих органов осуществляется их резекция.
Максимальная по объему операция, выполняемая по поводу рака желч- ного пузыря с инвазией печени, ВЖП, включая устье левого печеночного протока, 12ПК с метастазами в регионарные лимфатические узлы, подразумевает выполнение правосторонней (или левосторонней) расширенной гемигепатоэктомии, резекцию левого печеночного протока, панкреатодуоденальную резекцию.
Стандартная холецистэктомия – допустимая операция только при раке in situ и инвазии в пределах слизистой оболочки желчного пузыря (T1àN0M0) без метастазов в регионарные лимфоузлы. Такая распространенность рака желчного пузыря может быть определена только при патологоанатомическом исследовании удаленного органа и до операции установлена точно быть не может. Если в результате патологоанатомического исследования желч- ного пузыря, удаленного в результате холецистэктомии, обнаружен рак жел- чного пузыря с инвазией в мышечный слой и глубже, показана резекция IV и V сегментов печени и лимфаденэктомия в объеме, указанном выше. Местное распространение опухоли предусматривает комбинированное вмешательство: резекция печени, прилежащих органов (ободочная кишка, желудок, 12ПК) и операция на путях лимфооттока. Уровень осложнений – 4067%. Летальность – 11-12%. Длительность подобных операций может составить 12 часов.
Гепатопанкреатодуоденальная резекция – особенно тяжело переносимая операция (удаление помимо желчного пузыря и большей части ВЖП, правой или левой полупечени, панкреатодуоденального комплекса) – осложнения развиваются у 100% больных, летальность – 28-43%. При одновременной резекции и пластике сосудов летальность достигает 67%. Несостоятельность панкреатодигестивного соустья – 28,6%, кровотечение в области операции – 42,9%, почечная недостаточность – 71,4%. Плохая переносимость – главная причина, сдерживающая более широкое применение таких операций.
Паллиативные операции выполняют при III и IV стадии, они включа- ют циторедуктивную холецистэктомию с криодеструкцией или электрокоагуляцией ложа желчного пузыря. Паллиативные циторедуктивные операции по поводу рака желчного пузыря с определенными метастазами в пече- ни не продлевают жизнь больным.
Симптоматические операции выполняют при IV стадии РЖП, они направлены на отведение желчи в случаях обтурационной желтухи.
435
Микроскопически радикальные операции (отсутствие резидуальной опухоли, метастазов в лимфоузлы, печень и других отдаленных метастазов) производятся менее чем у 20% оперированных больных. В большинстве своем опухоль у них обнаружена случайно при гистологическом исследовании удаленного по поводу холецистита желчного пузыря и ограничена слизистой оболочкой без метастазов в регионарные лимфоузлы и печень – T1àN0M0. Среди последних 5 – 10-летняя выживаемость достигает 92%.
Для стадии T2N0M0 – 5-летняя выживаемость 32%.
Для стадии T3N0M0 – 5-летняя выживаемость 11%.
При инвазии сосудов желчного пузыря и гепатодуоденальной связки 5- летней выживаемости нет.
Комбинированное лечение больных раком желчного пузыря
Комбинированное лечение больных раком желчного пузыря показано пациентам с большей распространенностью опухоли, чем T1àN0M0, но при отсутствии отдаленных метастазов. Основано на совместном использовании хирургического и лекарственного лечения.
Хирургический этап – резекция IV и V сегментов печени с холецистэктомией и опе-рацией на путях регионарного лимфооттока.
В дальнейшем – химиотерапия противоопухолевыми препаратами (несколько курсов на основе фторурацила, митомицина, доксорубицина, препаратов платины). Адъювантная химиотерапия изучена недостаточно. Описаны случаи успешного применения внутриартериальной химиотерапии.
Лучевая терапия после операции, по-видимому, мало эффективна. Облучение проводят в дозе 50-100Гр дробно через 4 недели после операции. Возможна сочетанная лучевая терапия – дистанционная в дозе 50Гр в соче- тании с введением по чрезпеченочному дренажу в желчные протоки 192Ir на срок от 21 до 100 часов. Облучение ослабляет болевой синдром.
Наилучшие отдаленные результаты обусловливает комбинированное лечение местнораспространенного рака желчного пузыря (без отдаленных метастазов), состоящее из хирургического удаления опухоли (расширенная холецистэктомия с резекцией печени, микроскопически радикальная операция) с дооперационной или послеоперационной дистанционной радиотерапией мелкими фракциями до СОД не менее 54Гр и химиотерапией фторурацилом, 5-летняя выживаемость – 64%.
При местнораспространенном нерезектабельном раке желчного пузыря возможно химиолучевое лечение. После купирования механической желтухи проводится дистанционная гамматерапия мелкими фракциями до СОД не менее 40Гр, далее – химиотерапия.
436
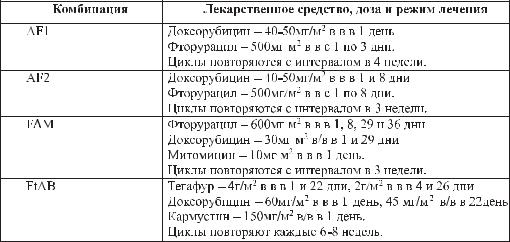
Системное лекарственное лечение больных раком желчного пузыря
При диссеминированных формах рака желчного пузыря применяется комбинированная цитостатическая химиотерапия.
Преимущественно применяются схемы на основе доксорубицина: AF1 (доксорубицин + фторурацил )
AF2 (доксорубицин + фторурацил )
FAM (доксорубицин + фторурацил + митомицин) FtAB (тегафур + доксорубицин + кармустин).
Ниже приведены основные режимы лекарственной терапии рака жел- чного пузыря.
Объективный эффект отмечается у 20-25% больных (Гарин А.М. и Хлебнов А.В., 1995).
2. Другие схемы лечения:
гемцитабин – 1000 мг/м2 в/в в течение 30 мин. 1 раз в неделю каждые 3 нед., перерыв – 1 нед. (до 10 циклов). Объективный эффект зафиксирован у 36% больных, у 25% больных отмечена стабилизация процесса, у 40% – прогрессирование. Медиана продолжительности жизни – 7 мес.
Профилактика и прогноз РЖП
Профилактика заключается в холецистэктомии. Из 100 удаленных желч- ных пузырей в одном находят рак, однако летальность при холецистэктомии также может достигать 1%, включая случаи гангрены желчного пузыря на фоне сахарного диабета, а также больных с холангитом и панкреатитом.
437
Прогноз в целом неудовлетворительный. Пятилетняя выживаемость в условиях комплексного лечения не превышает 7-8%. Средняя продолжительность жизни больных, подвергнутых лучевой терапии, составляет 9- 13 месяцев.
Основной прогностический фактор – это стадия заболевания. Прогностические данные по выживаемости больных РЖП по данным японских уче- ных (2002г.) свидетельствуют, что при I – II стадии одногодичная выживаемость достигнута у 92%, 3-летняя – у 90%, 5-летняя у 80% больных. При III стадии одногодичная выживаемость составляет 78%, 3-летняя – 44,5%, 5-летняя – 33%. Медиана выживаемости – 22,4 мес.
Ïðè T4N1M0 одногодичная выживаемость составляет 52%, 3-летняя – 24%, 5-летняя – 17%. Медиана выживаемости – 12 мес.
Ïðè T4N1M1 одногодичная выживаемость составляет 37%, 3-летняя – 7%, 5-летняя – 3%. Медиана выживаемости – 6,6 мес. Медиана выживаемости после паллиативных операций составляет 4,7 месяцев.
438