Материал: Лекции онко
ком меланомы. Диспластические невусы выявляют у 5-10% населения в целом и у 40% больных со спорадической меланомой (на долю которой приходится 90% всех меланом). Существование семейных меланом свидетельствует о значении генетических факторов в их возникновении. При этом в некоторых семьях меланома развивается почти исключительно из диспластических невусов. Эта форма заболевания наследуется аутосомно - доминантно и обусловлена мутацией 9р16. В других семьях риск меланомы не сопряжен с наличием диспластических невусов, а опухоль может развиваться как из диспластического невуса, так и на чистой коже. Однако в любом случае диспластический невус служит фактором риска меланомы. У больных диспластическими невусами и двумя случаями меланомы в семейном анамнезе риск заболеть меланомой в течение жизни превышает 50%. Количество диспластических невусов может колебаться от одного до нескольких сотен. Когда их много, они могут отличаться друг от друга неоднородностью цвета (светло-коричневого, коричневого, черного, красного, розового). Характерны нечеткие, разлитые границы, периферические участки находятся на уровне кожи, размеры диспластических невусов обычно > 6 или 10 мм в диаметре.
Более редкие предшественники меланомы – врожденные невоклеточные невусы. Эти невусы либо присутствуют при рождении, либо постепенно проступают на коже в течение первых недель после рождения (так называемые поздние невусы). Гигантский врожденный невоклеточный невус – это редкий порок развития. Он представляет собой бляшку размерами от 20 см до целых анатомических областей; возможно поражение более половины поверхности тела. Обычно это одиночное образование но в сопровождении многочисленных мелких врожденных невоклеточных невусов. Бляшка имеет тем- но-коричневую окраску и четкие границы. Поверхность – от гладкой до склад- чатой, может быть покрыта грубыми волосами. Риск развития меланомы из гигантского врожденного невоклеточного невуса в течение жизни составляет около 6%. Мелкие и крупные врожденные невоклеточные невусы встре- чаются у 1% населения. Это коричневые или темно-коричневые бляшки с гладкой или бородавчатой поверхностью и четкими границами. Иногда вокруг волосяных фолликулов наблюдаются гипер- и гипопигментированные пятна, что придает бляшке пестрый вид. Порой невусы покрыты толстыми, грубыми волосами. Известно, что меланома может развиваться из мелких и крупных врожденных невоклеточных невусов, но количественно риск никем не оценивался. При гистологическом исследовании удаленных меланом в 2-6% случаев обнаруживают патоморфологические признаки предшествующего врожденного невоклеточного невуса.
Среди факторов, способствующих малигнизации невусов, следуют отметить избыточную инсоляцию, различные виды травм (более 50% больных связывают заболевание с механической травмой), функциональные изменения эндокринной системы (при половом созревании, беременности, климаксе), генетические факторы (цвет кожи, волос, глаз, наличие веснушек, родинок и др.)
36
Существует ряд клинических признаков малигнизации невусов (А.И. Пачес, 1997):
1.Нарушение или полное отсутствие кожного рисунка, шелушение невуса.
2.Изменение цвета невуса, его резкая пигментация (вплоть до черного цвета),
àв некоторых случаях уменьшение пигментации.
3.Неравномерная окраска, частичное (неравномерное) или полное изменение окраски невус-меланомы.
4.Появление блестящей глянцевой поверхности невуса.
5.Появление воспалительной ареолы вокруг невуса (появление красноты в виде венчика).
6.Изменение конфигурации по периферии, «размывание» границ контура невуса (фестончатости краев).
7.Увеличение в размерах и уплотнение невуса, горизонтальный рост.
8.Вертикальный рост невуса над окружающими тканями.
9.Появление у основания невуса и на поверхности невуса узловатых мелких папилломатозных элементов с очагами некроза.
10.Возникновение зуда, жжения, покалывания и напряжения кожи в области невуса.
11.Появление трещин, изъязвления, кровоточивости и мокнутия поверхности невус-меланомы.
12.Возникновение дочерних пигментированных или розовых образований (сателлитов) в коже вокруг невуса-меланомы.
13.Отсутствие или воспаление волосяного покрова на поверхности невуса. При появлении таких изменений необходимо провести углубленное
обследование пациента с целью исключения меланомы кожи.
Меланома кожи традиционно считается злокачественной опухолью с вариабельным и непредсказуемым течением. С одной стороны в 80-90% случаях можно достигнуть стойкого излечения на ранних стадиях развития, а другой стороны стандартная операция удаления локальной инвазивной меланомы не всегда гарантирует больному длительного безрецидивного выживания и отсутствия метастазов.
В клиническом развитии меланома кожи часто демонстрирует феномен частичной спонтанной регрессии и в 1-2% случаев полную регрессию первичного очага, в связи с чем считается иммуногенной опухолью. Микроскопический очаг регрессии представлен инфильтратом, состоящим из Т- и В- лимфоцитов, макрофагов и клеток Лангерганса или дендритных клеток.
Т-клетки могут экспрессировать рецептор к ИЛ-2 и HLA-DR- антигены, вследствие их специфической активации. Лимфоидный инфильтрат замещает пигментные злокачественные клетки, что проявляется очагом просветления на поверхности меланомы. При полной регрессии на коже определяется полностью депигментированный очаг, который со временем приобретает цвет окружающей кожи.
37
Феноменспонтаннойрегрессиимеланомыкожисвидетельствуетосуществованииспецифическоговоздействиянаформирующуюсяопухоль.Однакоегонельзя отнестикположительномуфакторупрогноза,т.к.,несмотрянаегоприсутствие,опухольспособнаметастазировать.
Научныйпрогрессвпониманиибиологическихсвойствмеланомыкожичеловека был достигнут в 60 – х годах XX столетия и связан с именами американских ученых – патологов Кларка и Бреслоу. В 1967 годуW.H. Clark внедрил в практику микроскопическуюдиагностикуинвазииопухоливнижележащиеслоидермы.Была предложенаметодикамикростадированиялокальноймеланомыкожи,котораяосновываласьнаанатомическомстроениикожисвыделением5уровнейинвазии:
I уровень – клетки меланомы в пределах эпидермиса (меланома in situ)
II– опухольразрушаетбазальнуюмембрануиинвазируетверхниеотделы сосочкового слоя дермы
III – клетки меланомы заполняют сосочковый слой дермы IV– инвазия ретикулярного слоя дермы
V – инвазия подлежащей жировой клетчатки
В 1970 годуA. Breslow предложил методику установления микростадии первичноймеланомыкожи,сутькоторойзаключаласьвизмерениитолщиныопухоли или ее максимального вертикального размера в миллиметрах в гистологическом препаратеспомощьюокулярногомикрометра.Онопределил,чтомеланомытолщиной менее 0,76 мм редко дают метастазы. По данным ряда исследований 8-летняя выживаемость при таких меланомах составляет 98%. Среди других независимых прогностическихпоказателейрассматриваютсячастотаметастазовиизъязвление опухоли (неблагоприятные признаки), а также такие признаки, как клеточный тип опухоли,инвазиясосудов,инфильтрацияопухолилимфоцитами,локализацияопухоли (конечности,туловище),толщинаопухоли(<1,7мми>1,7мм),регрессияопухоли.В последниегодыизученымногочисленныепризнаки,отражающиеразличныеуровни структурнойифункциональнойорганизацииопухоли,направленныенапоискновых прогностическихкритериевпризлокачественноймеланоме.Вкачествепримератаких исследованийможнопривестиизучениесодержанияядернойДНКвмеланоцитах, экспрессиимутированногогена-супрессорар53.Однако,насегодняшнийдень,про- анализировавданныелитературыозначениипрогностическихфакторов,приоритетнымиявляютсятолщинаопухоли,поливозраст,локализацияопухоли.Внастоящее времяустановленычеткиеморфологическиекритериидвухфаз(радиальнойивертикальной)ростамеланомы,резкоотличающиесяпоисходузаболевания,нопризнакимикростадированиямеланомвсеещенесовершенны.
Клинико – морфологическая характеристика меланомы
В настоящее время наибольшее признание получила нейроэктодермальная теория тканевого происхождения (гистогенеза) меланом кожи. Меланобласты (предшественникимеланоцитов)возникаютвневральномгребешкеивпоследую-
38
щеммигрируютвэпидермис.Меланомакожиисходитизмеланоцитовилиизневусныхклеток.Меланоцитырасполагаютсявбазальномслоеэпидермисаполиниидермоэпидермальнойграницы,основнойихфункциейявляетсясинтезпигментамеланина, который захватывается и накапливается эпидермальными клетками. В своем развитиимеланомапроходитдвефазы:горизонтальную(илифазурадиальногороста)сраспространениемопухоливпределахэпителиальногопластаипоследующую вертикальную,характеризующуюсяинвазиейчерезбазальнуюмембранувдермуи подкожнуюжировуюклетчатку.
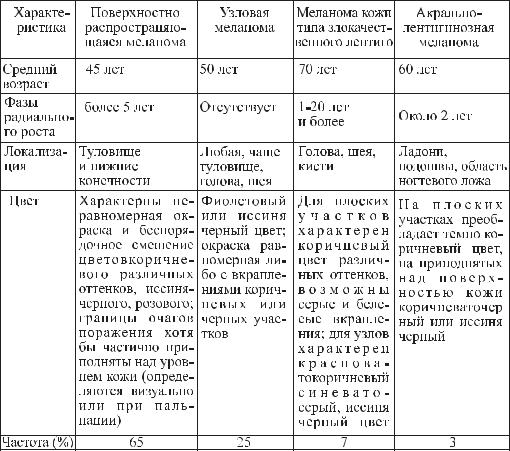
Основываясь на гистологическом типе и характере роста первичной опухоли W.H.Clarkпредложилклинико-гистологическуюклассификацию,согласнокоторой выделяютчетыреосновныеморфологическиеформымеланомы:
1)поверхностно распространяющаяся меланома;
2)узловая меланома;
3)меланома типа злокачественного лентиго;
4)акрально - лентигинозная меланома.
39
Три из четырех форм – поверхностно распространяющаяся меланома, лентиго – меланома и акральнолентигинозная меланома – сначала растут в пределах эпидермиса, не прорастая в дерму. Это так называемая фаза радиального роста, во время которой эффективно хирургическое лечение. У узловой меланомы фаза радиального роста с низким потенциалом метастазирования (II уровень инвазии по Кларку). Затем фаза радиального роста облигатно переходит в фазу вертикального роста, с инвазией ретикулярного
èподкожно – жирового слоя кожи и высоким потенциалом метастазирования.
Óузловой меланомы фаза радиального роста практически отсутствует, опухоль сразу прорастает в дерму и начинает метастазировать. Эта опухоль встречается преимущественно у представителей всех рас, но чаще всего ею страдают японцы. Поверхностно распространяющаяся меланома встреча- ется главным образом среди белого населения. У мужчин излюбленная локализация – спина, у женщин – спина и голени. Из диспластических невусов обычно развиваются поверхностно распространяющиеся меланомы.
Первые признаки меланомы – увеличение размеров пигментного образования и изменение его окраски (70% случаев замечают сами больные). Кровоточивость, изъязвление и боль появляются значительно позже. Опухоли могут иметь различную форму, размеры, расположение и окраску. Размеры могут быть от нескольких миллиметров до 1-3см, форма – овальной, округлой, полигональной, треугольной. Поверхность опухолевого очага может быть гладкой, лакированной, мокнущей, изъязвленной, легко кровото- чащей, покрытой корочками. Консистенция опухоли, как правило плотная, реже эластичная. Кожный рисунок на поверхности меланомы исчезает. Пигментация бывает равномерной, но чаще в пределах одной опухоли встре- чается несколько цветовых сочетаний. Цвет меланомы может быть различ- ным: коричневый, черный, синий, серый, фиолетовый, розовый. Иногда меланома может быть лишена пигмента. Достоверные клинические признаки меланомы – появление новых «дочерних» узелков или пигментных включений в окружности опухоли (кожных метастазов).
В 1949г. В. Sylven предложил клиническую классификация степени распространения меланом кожи. Автор различал 3 стадии опухолевого процесса. К первой (I) клинической стадии были отнесены те случаи заболевания, при которых у пациентов имелась только первичная опухоль любого размера и формы роста без клинически определяемых регионарных и отдаленных метастазов. Вторая (II) клиническая стадия заболевания определялась при наличии у больных первичной меланомы кожи и/или ее метастазов в регионарных лимфатических узлах. Третья (III) стадия заболевания характеризовалась наличием отдаленных метастазов меланомы кожи, как при первичной опухоли и регионарных метастазах, так и без них, т.е. при диссеминации опухолевого процесса.
40