Материал: Лекции онко
Наследственныйнеполипозныйколоректальныйрак(«синдромЛинча»), составляет от 5% до 10% всех случаев колоректального рака, его признаками,
âсоответствии с «амстердамскими критериями» (1991года) являются:
–наличие в семье трех и более близких родственников имеющих подтвержденный морфологически диагноз рака толстой кишки;
–последовательное поражение раком двух поколений родственников;
–хотя бы один случай выявления заболевания в возрасте моложе 50 лет. ННКРР наследуется по аутосомно–доминантному типу и отличается
ранним возникновением опухоли, в возрасте 40–44 лет, и множественным поражением преимущественно правой половины толстой кишки. При этом синдроме может наблюдаться повышенный риск развития других злокаче- ственных опухолей: рака эндометрия, молочной железы, яичников, желудка, тонкой кишки, переходно-клеточные опухоли почек и т.д.
Наследственный колоректальный рак на фоне семейного аденоматоза (СА) кишки возникает вследствие мутаций в АРС гене, которые в 95% случаев приводят к развитию рака, как правило, в возрасте до 40 лет. При этом в 60% случаев возникает рак толстой кишки, а в остальных – рак тела матки, молочной железы, желудка. Синдром встречается в 1 случае на 8000 новорожденных, поражает до половины членов данной семьи и характеризуется развитием множественных аденом в толстой кишке. Нередко на фоне аденом развивается первично – множественный рак толстой кишки.
Диффузный семейный полипоз (аденоматоз) – один из наиболее важных и частых факторов развития РПК. Заболевание передается по аутосом- но-доминантному признаку и может поражать нескольких членов семьи. Полипы чаще всего возникают и начинают клинически проявляться после 10 – 12 летнего возраста и могут поражать не только толстую кишку, но и другие отделы желудочно-кишечного тракта. Количество полипов в толстой кишке при диффузном полипозе может колебаться от нескольких десятков до нескольких тысяч.
Прочие факторы риска развития РПК:
1.Язвенный колит, особенно панколит и заболевание давностью более 10 лет (10% риск).
2.Болезнь Крона.
3.Рак или аденома толстой кишки в анамнезе.
4.Синдром полипоза: диффузный семейный полипоз, одиночные и множественные полипы, ворсинчатые опухоли.
5.Рак женских гениталий или молочной железы в анамнезе.
6.Синдромы семейного рака.
7.Иммунодефицит.
294
Классификации рака прямой кишки
ÒN М классификация (6-е издание, 2002 год)
Ò– первичная опухоль.
Òx – недостаточно данных для оценки первичной опухоли. Т0 – первичная опухоль не определяется.
Òis– преинвазивная карцинома (carcinoma in situ): интраэпителиальная инвазия или инвазия собственной пластинки слизистой оболочки.
Ò1 – опухоль инфильтрирует подслизистую основу. Т2 – опухоль инфильтрирует мышечную оболочку.
Ò3 – опухоль инфильтрирует подсерозную основу или параректальную клетчатку.
Ò4 – опухоль распространяется на другие органы или структуры и/или прорастает висцеральную брюшину.
Примечание: опухоль, макроскопически прорастающая в другие органы или структуры, классифицируется как Т4, однако если инвазия в соседние органы и структуры микроскопически не подтверждена, опухоль классифицируется как рТ3.
N – регионарные лимфатические узлы.
Регионарными лимфатическими узлами являются периректальные, а также лимфатические узлы, располагающиеся вдоль нижней мезентериальной, прямокишечных и внутренних подвздошных артерий.
Nx – недостаточно данных для оценки состояния регионарных лимфатических узлов.
N0 – нет признаков метастатического поражения регионарных лимфоузлов. N1 – метастазы в 1-3-х регионарных лимфатических узлах.
N2 – метастазы в 4 и более регионарных лимфатических узлах.
М – отдаленные метастазы.
Ìx – недостаточно данных для определения отдаленных метастазов. М0 – отдаленные метастазы не определяются.
Ì1 – имеются отдаленные метастазы.
рТ N M патоморфологическая классификация
Категории рТ, рN и рМ отвечают категориям Т, N и М. рN0 – гистологи- чески должно быть исследовано 12 и более регионарных лимфатических узлов. Если исследованные лимфоузлы без опухолевого роста, но их коли- чество меньше, то категория N классифицируется как рN0.
295
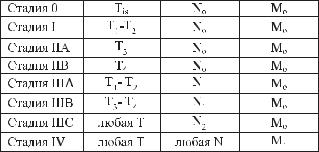
Группировка по стадиям
Макроскопические формы рака прямой кишки
1- экзофитная – опухоли, растущие в просвет кишки (32,5%), чаще встре- чаются в ампулярном отделе прямой кишки.
2- блюдцеобразная (переходная) – опухоли овальной формы с приподнятыми краями и плоским дном (49,5%).
3- эндофитная – опухоли, инфильтрирующие стенку кишки, не имеющие четких границ (21,6%), чаще поражают супраампулярный отдел кишки.
Гистологическая классификация рака прямой кишки
Злокачественные опухоли: Аденокарцинома – 90-95%; Слизистая аденокарцинома – 10%;
Перстневидно-клеточная карцинома – 4%; Плоскоклеточная карцинома – 1 – 2%; Железисто-плоскоклеточная карцинома – менее 1%; Недифференцированная карцинома – менее 1% Неклассифицируемая карцинома – менее 1%
Метастазирование рака прямой кишки
Внутристеночное распространение опухоли при раке ПК чаще происходит в проксимальном направлении (15%) и несколько реже (6%) – в дистальном. При экзофитных опухолях раковые клетки распространяются на 40 – 45 мм. от видимого края опухоли. Опухоли супраампулярного отдела длительное время растут в толще стенки кишки, охватывая ее циркулярно и в последующем прорастают в окружающую клетчатку, распространяются на стенки таза. У женщин поражаются задняя стенка матки, влагалище, крестец, у мужчин – семенные пузырьки, предстательная железа, мочевой пузырь.
Рак прямой кишки активно метастазирует лимфогенным и гематогенным путем.
296
Регионарные лимфогенные метастазы при аденокарциноме выявляются у 50% больных, при слизистом раке – у 70%, при недифференцированных опухолях – у 82% (Dukes, 1950). Принято рассматривать (В.Р. Брайцев) два основных пути лимфооттока от прямой кишки:
–опухоли расположенные ниже 5-6 см от заднего прохода метастазируют по ходу средних и нижних прямокишечных сосудов в лимфоузлы по задней поверхности прямой кишки, крестцовые и подчревные лимфатические узлы; в некоторых случаях рак нижнеампулярного отдела может метастазировать вверх, по ходу верхней прямокишечной артерии;
–опухоли, расположенные выше 5-6 см от заднего прохода метастазируют по ходу верхней прямокишечной и нижней брыжеечной артерий и далее, в парааортальные лимфоузлы.
Гематогенные метастазы рака прямой кишки чаще развиваются в печени и легких.
Клиника рака прямой кишки
Клиника рака прямой кишки зависит от локализации и степени распространенности опухоли. В ранних стадиях на протяжении длительного периода времени (до полутора – двух лет) заболевание протекает бессимптомно и может быть выявлено только при целенаправленном эндоскопическом исследовании.
Âбольшинстве случаев (70–90%) первым проявлением заболевания бывают патологические выделения из прямой кишки при дефекации и попытке выпустить газы (так называемый симптом «ложного друга»). Выделения могут быть слизисто-гнойными, но чаще имеют кровянистый характер, или это неизмененная кровь. Причина выделений – изъязвление поверхности опухоли с развитием воспаления и кровотечения, поэтому появление явной примеси крови в кале чаще бывает при экзофитном и недифференцированном раке или при распространенном опухолевом процессе. Вначале кровь выделяется в виде отдельных прожилок на поверхности кала, затем появляютсяобильныекровянистыевыделения,предшествующиеактудефекации(при геморрое кровотечение, как правило, в конце акта дефекации, «струйкой»).
Âранних стадиях вполне возможны небольшие кровотечения без видимых изменений окраски кала, поэтому исследование кала на скрытую кровь при РПК вполне обосновано. Длительная потеря крови даже в небольших количествах может привести к развитию анемии.
Другая группа симптомов связана с сужением просвета и нарушением функции прямой кишки. Вначале это запоры, которые сменяются профузными зловонными поносами, обусловленными развитием выше места су-
297
жения процессов гнилостного брожения, сопровождающихся повышенной продукцией слизи и разжижением каловых масс. При значительном сужении и деформации просвета кишки кал может принимать характерную «лентовидную» форму. Раздражение стенки кишки опухолью приводит к появлению ложных позывов – тенезмов, сопровождающихся выделением скудного количества слизи или кровянисто–гнойного отделяемого, этот симптом чаще встречается при раке ректосигмоидного отдела. Крайняя степень стеноза прямой кишки, с сужением ее просвета до 8–10 мм, сопровождается развитием кишечной непроходимости (наблюдается у 10 – 15% больных): прекращается выделение кала и газов, отмечается вздутие нижних отделов живота, появляются схваткообразные боли, локализующиеся в тазу, затем присоединяются тошнота и рвота, развивается интоксикация.
Боли при РПК могут носить различный характер в зависимости от при- чины их возникновения:
–периодические боли, утихающие после дефекации, связаны с нарушениемкишечнойпроходимостиичащевстречаютсяприректосигмоидномраке;
–постоянные умеренные боли, иррадиирующие в крестец более характерны для распространенного опухолевого процесса, распространяющегося на окружающие ткани;
–боли в заднем проходе при акте дефекации характерны для нижнеампулярных раков.
Субфебрилитет или, реже, гипертермия – встречаются при развитии гнойно-воспалительных осложнений, нарушениях функции мочевыводящей системы и метастатическом поражении печени.
Изменения общего состояния: похудание, слабость, ухудшение аппетита, снижение работоспособности и т.д. встречаются, главным образом, при распространенном опухолевом процессе и обусловлены его осложнениями или развитием отдаленных метастазов.
Диагностика рака прямой кишки
ДиагностикаРПКнепредставляеттрудностей,таккаконотноситсяквизуальным опухолям и в 50–75% случаев достаточно ректальногопальцевогоисследования для установления диагноза. Исследование проводится в положениях на спине, на животе и при натуживании, оцениваются уровень и распространенность опухоли по стенке кишки, глубина инвазии, наличие изьязвления, подвижность. Женщинам одновременно выполняется вагинальное исследование. Пальцевое исследование предшествует ректороманоскопии.
Эндоскопическое исследование – ректороманоскопия с биопсией опухоли обязательна для верификации диагноза, с целью изучения вышележащих отделов толстой кишки показана колоноскопия.
298