Материал: Лекции онко
N – регионарные лимфатические узлы (внутригрудные, прескаленные и надключичные).
Nx – недостаточно данных для оценки состояния регионарных лимфатических узлов.
N0 – нет даных о поражении лимфатических узлов (материал для гистологического исследования после лимфаденэктомии должен включать не менее 6 лимфатических узлов).
N1 – поражение перибронхиальных лимфатических узлов и/ или корня легкого и внутрилегочных узлов на стороне поражения, включая непосредственное распространение опухоли на лимфатические узлы N2 – поражение одного или нескольких лимфатических узлов средостения на стороне патологии и/ или бифуркационных лимфатических узлов.
N3 – поражение одного или нескольких контрлатеральных лимфатических узлов средостения, контрлатеральных узлов корня или предлесничных, или надключичных лимфатических узлов на стороне поражения, или на противоположной стороне.
M – отдаленные метастазы.
Mх – недостаточно данных для определения отдаленных метастазов M0 – отдаленные метастазы не определяются
M1 – определены отдаленные метастазы, включая отдельные узлы в другой доле легкого на стороне поражения или контрлатеральные.
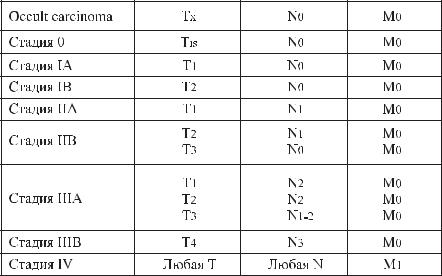
Группировка по стадиям
136
Характерным для РЛ является лимфогенное метастазирование. Согласно Международной анатомической классификации (1980) лимфоузлы легкого и средостения подразделяются на группы, соответствующие этапам регионарного метастазирования:
1)пульмональные ( внутрилегочные ) лимфоузлы, расположенные вдоль сегментарных бронхов – первый этап метастазирования;
2)бронхопульмональные лимфоузлы, расположенные вдоль долевых бронхов и крупных сосудов – второй этап метастазирования;
3)лимфоузлы, расположенные вдоль главных бронхов и окололегочных со- судов,верхниеинижниетрахеобронхиальные–третийэтап метастазирования;
4)паратрахеальные, превенозные, параэзофагеальные, парааортальные (медиастинальные ) лимфоузлы – четвертый этап метастазирования.
Кроме того, необходимо принимать во внимание особенности зонального лимфооттока. В левом легком верхняя зона соответствует верхней части верхней доли. Отток лимфы из этой зоны направлен в левые паратрахеальные лимфоузлы, соединяющиеся с передними левыми медиастинальными узлами и узлами в области левого возвратного нерва. Средняя зона включа- ет язычковые сегменты и верхнюю часть нижней доли, лимфатические сосуды этой зоны впадают в левые и правые паратрахеальные, а также и бифуркационные лимфоузлы. Отток лимфы от нижней зоны – базальных сегментов нижней доли, направлен в бифуркационные лимфоузлы.
Справа лимфоотток из верхней и средней долей преимущественно направлен в правые паратрахеальные лимфоузлы, а из нижней доли – в бифуркационные.
Практически процесс лимфогенного метастазирования очень вариабелен
èв каждом случае индивидуален. Имеет значение блокирования лимфатическихузловразличнымипредсуществующимипатологическимипроцессами,что приводит к дезорганизации лимфооттока. Кроме того следует иметь в виду, что у 15-25% больных раком легкого выявляются так называемые «прыгающие» метастазы в лимфоузлы следующего этапа метастазирования, минуя предыдущий.Последнееявляетсяоднимизосновныхаргументоввпользунеобходимости выполнения расширенной лимфаденэктомии при раке легкого.
Клиника рака легкого
Клинические проявления РЛ зависят от локализации, формы роста опухоли и степени распространенности опухолевого процесса.
Принято выделять три периода в течении заболевания:
1. Биологический период, время от возникновения опухоли до появления минимальных рентгенологических проявлений;
137
2.Доклинический период (бессимптомное течение заболевания) при наличии минимальных рентгенологических и эндоскопических признаков опухоли;
3.Клинический период.
Клинико-анатомическая классификация рака легкого
Наиболее часто встречаются две основные клинические формы РЛ: Центральный рак легкого – опухоль развивающаяся из крупного ( сег-
ментарного, долевого, главного ) бронха:
•Эндобронхиальный
•Перибронхиальный узловой
•Разветвленный
Периферический рак легкого – опухоль развивающаяся в слизистой мелкого и мельчайшего бронха и растущая в виде узла, расположенного в периферийных отделах легкого(узловой рак):
•Узловой
•Пневмониеподобный (бронхиолоальвеолярный)
•Рак верхушки легкого (рак Панкоста)
Атипичные формы рака легкого.
•Медиастинальная форма – характеризуется массивным прорастанием средостения и поражением медиастинальных лимфатических узлов, преимущественно с одной стороны(часто сопровождается синдромом сдавления верхней полой вены).
•Костная форма связана с развитием обширного раннего метастатического поражения костей и развитием болевого синдрома.
•Мозговая форма является следствием метастатического поражения головного мозга, сопровождается развитием неврологической симптоматики.
Клинические проявления рака легкого можно условно разделить на три группы:
– первичные (местные) симптомы, обусловленные самой опухолью;
– вторичные симптомы, связанные с развитием осложнений, вызванных опухолевым ростом;
– общие симптомы, причиной которых является воздействие опухоли на организм.
Первичные симптомы или местные проявления рака легкого обусловлены собственно опухолью, наиболее частые из них: кашель, кровохарканье, боли в груди, субфебрилитет.
Кашель – наиболее частый из ранних симптомов РЛ, встречается у 80-90% больных. Он в большинстве случаев является следствием раздражения стенки
138
бронхарастущейопухольюисопутствующимместнымвоспалительнымпроцессом.Поэтомуприэндобронхиальныхопухоляхкашельвозникаетвраннихстадиях заболевания, когда опухоль еще не выходит за пределы бронхиальной стенки. При перибронхиальных и периферических опухолях кашель появляется позже, при сдавлении или проращении бронха извне. Вначале кашель, непостоянный, затем он становится постоянным, мучительным, иногда приступообразным. У курильщиков и пациентов страдающих сопутствующей патологией, у которых кашель был до возникновения опухоли, следует обратить внимание на изменение характера кашля связанное с развитием злокачественной опухоли.
Кровохарканье, второй по частоте, но самый важный симптом РЛ, встре- чается у 30-50% больных. Именно кровохарканье заставляет в большинстве случаев пациента обратиться к врачу. Причиной кровохарканья в ранних стадиях рака легкого является изъявление поверхности опухоли вследствие развития воспалительного процесса, поэтому кровохарканье, что чрезвы- чайно важно, может быть даже при небольших (1-2 мм) эндобронхиальных опухолях. В таких случаях кровохарканье чаще бывает эпизодическим, иногда
–однократным, в виде прожилок крови в мокроте.
Âраспространенных стадиях заболевания причиной кровохарканья чаще бывает деструкция опухоли и, возникающее вследствие этого, кровотече- ние из сосудов опухоли или легкого. Поэтому мокрота в виде «малинового желе» – это, в большинстве случаев, признак распространенного процесса.
Несмотря на то, что кровохарканье встречается при многих заболеваниях, при его появлении необходимо в первую очередь исключить рак легкого с обязательным применением эндоскопического исследования.
Боли в грудной клетке встречаются у 30-40% больных РЛ, в основном при распространенном опухолевом процессе. В ранних стадиях РЛ боли практически не встречаются. Это связано с тем, что болевые ощущения возникают главным образом при проращении опухолью париетальной плевры, грудной стенки, трахеи, диафрагмы, крупных сосудов и нервных сплетений.
Имеется ряд специфических болевых симптомов РЛ:
–боли в надключичной области, иррадирующие в руку – при раке верхушки легкого (Панкоста), прорастающим плечевое нервное сплетение;
– боли в костях и суставах (при синдроме Пьера-Мари Бамбергера);
– боли в костях и позвоночнике, обусловленные метастатическим процессом;
– головные боли при метастазах в головной мозг.
Субфебрильнаятемператураможетбытьследствиемразвитияателектаза или локального воспалительного процесса в зоне эндобронхиальной опухоли.
139
Вторичные симптомы чаще сопутствуют распространенному опухолевому процессу, наиболее частыми из них являются: одышка, гипертермия, слабость, осиплость голоса, гидроторакс.
Одышка отмечается у 25-40% больных РЛ, главным образом при центральном раке, сопровождающемся обтурацией крупного бронха. В ряде слу- чаев одышка может носить рефлекторный характер или обусловлена гемодинамическими нарушениями. Выраженная одышка в покое или при физи- ческой нагрузке, как правило свидетельствует о наличии запущенного опухолевого процесса или гидроторакса (плеврит).
Гипертермия с подьемами температуры до 38 – 39 градусов чаще сопровождает обтурационные осложнения при центральном раке ( обтурационный пневмонит, ателектаз) или является следствием развития параканкрозного воспалительного процесса. В некоторых случаях повышение температуры обусловлено метастатическим процессом или общим воздействием опухоли на организм. В этих случаях противовоспалительная терапия оказывается неэффективной. Повышение температуры может быть при распаде периферической опухоли с возникновением гнойной полости и обильным выделением гнойной мокроты как при абсцессе легкого.
К вторичным симптомам относится и так называемый «синдром сдавления верхней полой вены» (кава-синдром), который заключается в нарушении венозного оттока от верхней половины туловища и головы при сдавлении метастазами верхней полой вены. Синдром проявляется цианозом, гиперемией и отеком кожи головы и верхней половины туловища, расширением шейных и подкожных вен, появлением сети межвенозных анастомозов на передней грудной стенке. Синдром верхней полой вены является признаком неоперабельности опухолевого процесса. Как ни странно, но синдром верхней полой вены часто расценивают как аллергическую реакцию, дерматит и т.д., до тех пор, пока не появятся другие признаки опухолевого процесса.
Осиплость голоса вследствие поражения возвратного нерва и пареза гортани часто сопутствует распространенному опухолевому процессу, иногда при этом отмечается и поперхивание пищей, особенно жидкой. Как правило, изменения голоса объясняются «простудой», «ларингитом» и т. д., тем более, что вначале они могут быть преходящими. Разрешить сомнения может только ларингоскопия, при которой выявляется парез голосовой связки. Наличие симптома в большинстве случаев свидетельствует о неоперабельности опухоли, однако иногда, особенно слева, радикальная операция оказывается возможной.
140