Материал: Лекции онко
4.Метастатические опухоли и распространение на мочевой пузырь других опухолей
5.Неклассифицируемые опухоли
До 95% опухолей мочевого пузыря имеют эпителиальное происхождение. Наиболее распространенной (более 90%) гистологической формой злокачественных эпителиальных новообразований мочевого пузыря является переходноклеточный рак. Обычно выделяют две его формы: папиллярную, которая составляет 70–75% впервые выявленных опухолей, и непапиллярную. Среди непапиллярных опухолей выделяют карциному in citu и инвазивный рак.
Макроскопически фокусы Са in citu выглядят как эритематозные или бархатистые участки слизистой, иногда последняя может быть отечной. Микроскопически это плоское поражение, в котором эпителий содержит клетки, цитологически являющиеся злокачественными. Неопластические изменения могут наблюдаться во всей толще эпителиального слоя, они могут иметь место только в поверхностных или только в базальных эпителиальных клетках, могут быть представлены отдельными злокачественными клетками или группами клеток, рассеянных среди нормального уротелия.
Инвазивный переходноклеточный РМП может быть представлен макроскопически в виде узловых образований, полиповидной или грубоворсинчатой опухоли, иногда – в виде изъязвления или отечной гиперемированной слизистой.
Высокодифференцированный переходноклеточный рак по гистологической картине мало отличается от переходноклеточной папилломы. Однако сосочки часто имеют неправильную форму, они толще и короче, чем при папилломе, с булавовидными утолщениями апикальных отделов. Мономорфность и правильная полярность эпителия сочетаются с более выраженной, чем в папилломе, многорядностью, наличием митозов, иногда со значительным количеством и даже преобладанием темных клеток с узкими палочковидными ядрами и базофильной цитоплазмой. Можно обнаружить отдельные участки выраженного клеточного атипизма, где выявляются клетки с крупными гиперхромными ядрами и полной или частичной утратой полярности, а также имеются признаки инвазии в подлежащую ткань. Но эти отличительные признаки нередко раскрываются лишь при тщательном изучении срезов из разных мест опухоли, в том числе обязательно – срезов, проходящих через ножку или широкое основание опухоли. Низкодифференцированный рак нередко частично сохраняет папиллярное строение, но резко полиморфные клетки обычно лишены полярности. Основная масса опухо-
504
ли часто состоит из солидных структур или диффузно-инфильтрирующих раковых клеток с гиперхромными ядрами, лишь местами сохраняющих черты переходного эпителия. Переходноклеточный рак средней степени зрелости занимает промежуточное положение между высоко– и низко дифференцированным.
Плоскоклеточный рак составляет около 5% случаев в зонах, не эндэмичных по шистосомозу, а в областях, где шистосомоз распространен, на его долю приходится около 75% новообразований мочевого пузыря. Около 0,5-2% злокачественных эпителиальных опухолей мочевого пузыря представлены аденокарциномой. Реже имеет место недифференцированный рак.
Метастазирование рака мочевого пузыря
Для рака мочевого пузыря характерно лимфогенное метастазирование. Поражение регионарных лимфоузлов отмечается у 66%-75% больных инвазивным и у 5% пациентов с поверхностным раком мочевого пузыря. В 78% случаев поражаются тазовые лимфатические узлы. Наиболее часто выявляются метастазы в обтураторных (74%), наружных подвздошных (65%) и паравезикальных (16%) лимфоузлах.
Отдаленные метастазы развиваются у 50% больных инвазивным раком мочевого пузыря и практически не встречаются при поверхностных опухолях. Наиболее часто поражаются печень (38%), легкие (36%), кости (27%), надпочечник (21%).
Классификация рака мочевого пузыря
Более 90% опухолей мочевого пузыря представлено переходно-клеточным раком. Оставшиеся 10% составляют плоскоклеточный рак и аденокарцинома.
Наиболее распространенной в настоящее время является классификация TNM, стадирование согласно которой наиболее адекватно отражает прогноз заболевания.
TNM Клиническая классификация (6-е издание, 2002 г). Классификация применима только к раку при наличии морфологической
верификации диагноза. Категории Т, N, M оцениваются на основании данных физикального обследования, лучевых и эндоскопических методов диагностики. Регионарными лимфатическими узлами являются лимфоузлы таза, располагающиеся ниже уровня бифуркации общих подвздошных артерий.
Т – первичная опухоль
Добавление (m) должно быть сделано к соответствующей категории Т для указания множественности поражения. Добавление (is) может быть сделано к категории Т для указания одновременного присутствия карциномы in situ.
505
ÒÕ – первичная опухоль не может быть оценена Т0 – нет данных о первичной опухоли Тà – неинвазивная папиллярная карцинома
Tis – карцинома in situ (плоская опухоль)
Ò1 –опухольраспространяетсянасубэпителиальнуюсоединительнуюткань Т2 – опухолевая инвазия мышечного слоя Т2à – опухолевая инвазия поверхностного мышечного слоя (внутренняя
половина)
Ò2b – опухолевая инвазия глубокого мышечного слоя (наружная половина) Т3 – опухоль распространяется на паравезикальную клетчатку Т3à – микроскопически
Ò3b – макроскопически (экстравезикальный конгломерат)
Ò4 – Опухоль распространяется на любой из следующих органов: предстатель ную железу, матку, влагалище, стенку таза, брюшную стенку
Ò4à – опухолевая инвазия предстательной железы или матки, или влагалища
Ò4b – опухолевая инвазия стенки таза или брюшной стенки
N – регионарные лимфатические узлы
NX – регионарные лимфатические узлы не могут быть оценены N0 – нет метастазов в регионарных лимфатические узлах
N1 – метастаз в одном регионарном лимфатическом узле не более 2 см в наибольшем измерении
N2 – метастаз в одном регионарном лимфатическом узле более 2 см, но не более 5 см в наибольшем измерении, или множественные лимфатические узлы, ни один из которых не больше 5 см в наибольшем измерении.
N3 – метастазы в регионарных лимфатических узлах более 5 см в наибольшем измерении
М – отдаленные метастазы
ÌÕ – отдаленные метастазы не могут быть оценены М0 – нет отдаленных метастазов М1 – отдаленные метастазы
pTNM – патологоанатомическая классификация
pT, pN и pM категории соответствуют T, N и М категориям.
G – гистопатологическая градация
GX – степень дифференцировки не может быть оценена G1 – высоко дифференцированная опухоль
G2 – умеренно дифференцированая опухоль
G3-4 – низко дифференцированная / недифференцированная опухоль
506
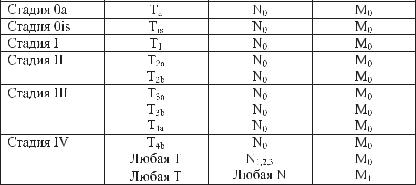
Группировка по стадиям
Необходимо еще отметить, что в связи с большой клинической значимостью инвазии опухоли в мышечный слой, иногда новооброзавания разделяют на две группы:
–поверхностные (Тà, Tis è Ò1)
–мышечно-инвазивные. (Ò2 – Ò4)
Принято считать, что, в целом, поверхностные опухоли характеризуются наиболее благоприятным прогнозом и требуют выполнения менее обширных хирургических вмешательств.
Клиника рака мочевого пузыря
Клинические проявления заболевания зависят от стадии РМП. Начальные стадии заболевания чаще всего протекают бессимптомно либо схожи с симптомами других заболеваний мочевы делительной системы, такими, как инфекции мочевыделительной системы, простатит, мочекаменная болезнь и т.д.
Основным и зачастую наиболее ранним рака мочевого пузыря является макрогематурия. Обычно гематурия появляется внезапно «среди полного благополучия» и, в отличие от гематурии при мочекаменной болезни, не сопровождается болями. Интенсивность и продолжительность гематурии не зависят ни от размеров опухоли, ни от локализации ее в мочевом пузыре. Гематурия может прекратиться так же неожиданно, как началась, и не повторяться длительное время; иногда интервал между эпизодами гематурии достигает нескольких лет.
Чаще всего гематурия бывает тотальной, но при локализации опухоли в шейке мочевого пузыря может носить терминальный характер, т.е. возникать только в конце акта мочеиспускания. Интенсивная гематурия сопро-
507
вождается выделением сгустков неправильной формы; иногда сгустки могут приводить к «тампонаде мочевого пузыря» и задержке мочеиспускания.
Дизурия – учащенное и болезненное мочеиспускание с наличием императивных позывов, занимает второе место среди клинических проявлений рака мочевого пузыря. Патогенез дизурии при разных формах и стадиях болезни различен. Так, у больных c интраэпителиальной карциномой (Tis) дизурия, вероятнее всего, обусловлена изменением порога чувствительности рецепторного аппарата в структурах, формирующих позывы к мочеиспусканию. При инфильтрирующих формах рака учащение мочеиспускания связано, главным образом, с ригидностью стенок и уменьшением емкости мочевого пузыря вследствие обширного поражения опухолью.
Экстраорганное распространение опухолевого инфильтрата сопровождается появлением болей над лобком, в промежности и в области крестца. Обтурация устьев мочеточников ведет к уретеропиелоэктазии, пиелонефриту и почечной недостаточности.
Физикальное обследование.
При осмотре важно оценить общее состояние больного. При массивной гематурии имеются проявления анемии: бледность кожных покровов, слабость, вялость. При тампонаде мочевого пузыря, острой задержке мочи больного беспокоят постоянные позывы на мочеиспускание, чувство распирания в проекции мочевого пузыря, боль в надлобковой области. В данной ситуации переполненный мочевой пузырь пальпируется над лоном. При увеличении объема опухоли снижается емкость мо- чевого пузыря, нарушается его резервуарная функция, что проявляется постоянными позывами на мочеиспускание с небольшим количеством выделяемой мочи, частичным недержанием. При блоке опухолью устья мочеточника и развитии гидронефроза положителен симптом поколачи- вания, пальпируется увеличенная почка. Кроме того, необходимы тщательный осмотр и пальпация зон возможного лимфогенного метастазирования. При местно-распространенном процессе информативна бимануальная пальпация мочевого пузыря, которая позволяет оценить размеры, подвижность опухоли, наличие инфильтрации окружающих тканей.
508