Материал: Лекции Хомича Цитология
Прекапіляри (прекапілярні артеріоли). Їх стінка утворена ен-
дотеліоцитами, які розташовані на базальній мембрані, та поодинокими гладкими м’язовими клітинами. Останні, в місцях розгалуження прекапілярів на капіляри, розташовані щільно і утворюють прекапілярний сфінктер, який регулює надходження крові до капілярів.
Капіляри – це найтонші та найменші і найчисленніші кровоносні судини організму. Через їх стінку відбувається обмін речовин між кров’ю та тканинами. Обмінні процеси відбуваються завдяки тонкій стінці цих судин, незначній швидкості течії крові (0,5 мм/с) і низькому її тиску (20–30 мм рт. ст.) в них. Вони відсутні в епітеліальній і хрящовій тканинах. Довжина капілярів становить 0,7–0,9 мм, а діаметр – 4–8 мкм. Окремі типи капілярів (синусоїдні) можуть мати діаметр 30–40 мкм і більше. Капіляри, з’єднуючись між собою, утворюють сітки, які можуть мати різну архітектоніку. Вони також можуть формувати петлі (у сосочковому шарі шкіри тощо) і клубочки (у нирках). Щільність розміщення капілярів неоднакова в різних органах, що залежить від їх морфофункціональних особливостей. Найбільша вона у сірій речовині органів нервової системи, міокарді, печінці, нирках, ендокринних залозах і скелетних м’язах (1500–3000 на 1 мм2 площі).
Значно менше капілярів у шкірі, слизових і серозних оболонках, кістках і сухожилках. До 50 % капілярів тканин органів у звичайних фізіологічних умовах є нефункціонуючими (закритими). Просвіт таких капілярів зменшений, ними тече тільки плазма крові. При інтенсивній роботі органів нефункціонуючі капіляри стають функціонуючими (відкритими). При цьому просвіт їх збільшується і ними транспортуються усі складові крові.
За довжиною в кровоносних капілярах виділяють артеріальну і венозну частини. Артеріальна частина починається з прекапілярів. Її просвіт вузький і у ній тиск крові більший за осмотичний. Внаслідок цього відбувається фільтрація плазми з крові в оточуючі тканини. Венозна частина капіляра має більший просвіт. У ній тиск крові менший за осмотичний. Це зумовлює транспорт тканинної рідини у кров.
Стінка кровоносних капілярів утворена шаром ендотеліоцитів, які знаходяться на базальній мембрані і клітинами – перицитами. Останні містяться у розщепленнях (роздвоєннях) базальної мембрани. Перицити – це відросчасті, малодиференційовані сполучнотканинні клітини, які у вигляді своєрідних корзинок оточують кровоносні капіляри. Вважають, що вони беруть участь у скороченні стінки капілярів та її регенерації.
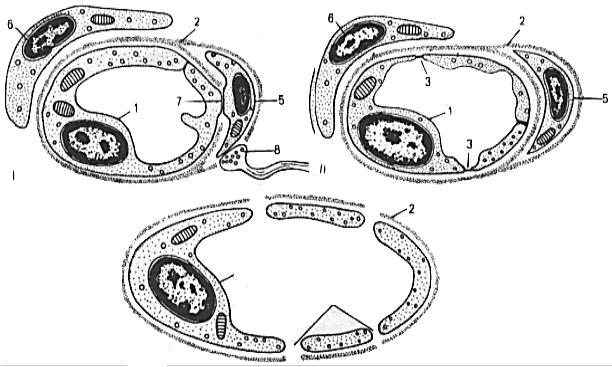
Залежно від особливостей будови стінки кровоносні капіляри ділять на три типи: соматичні, вісцеральні та синусоїдні (рис. 42).
148
|
|
|
|
6 |
|
|
|
|
2 |
|
|
2 |
|
6 |
|
|
|
|||
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
3 |
|
|
|
|
|
|||
|
|
|
|
7 |
|
|
5 |
|
|
|
|
|
5 |
||||||
|
|
1 |
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
1 |
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
8 |
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
І |
|
|
|
|
|
|
|
|
|
ІІ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
2 |
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1
4
ІІІ
Рис. 42. Типи гемокапілярів (схема):
І – капіляр соматичного типу, ІІ – капіляр вісцерального типу, ІІІ – синусоїдний капіляр. 1 – ендотеліоцит; 2 – базальна мембрана; 3 – фенестри; 4 – щілини (пори); 5 – перицит; 6 – адвентиційна клітина; 7 – контакт ендотеліоцита і перицита; 8 – нервове закінчення
Капіляри соматичного (загального) типу розташовані переваж-
но у шкірі, м’язах, серці, головному і спинному мозку. Вони мають нефенестрований ендотелій і суцільну базальну мембрану.
Капіляри вісцерального (фенестрованого) типу знаходяться у нирках, ендокринних залозах, ворсинках тонкої кишки тощо. В їх ендотеліоцитах є фенестри (вікна) діаметром 50–80 нм, які закриті діафрагмами (потоншені ділянки ендотеліоцита).
Капіляри синусоїдного (перфорованого) типу мають фенестри в ендотеліоцитах, значні щілини між ендотеліоцитами і переривчасту базальну мембрану. Такі капіляри є у червоному кістковому мозку, селезінці і печінці.
Посткапіляри (посткапілярні венули) формують капіляри. Їх діаметр становить 8–30 мкм. За будовою стінки вони подібні до капілярів але мають більше перицитів. Посткапіляри дають початок збірним венулам.
Венули ділять на збірні та м’язові. Збірні венули мають більший діаметр (30–50 мкм) ніж прекапіляри. Їх стінка утворена інтимою, яка представлена тільки ендотеліальним шаром та адвентицією. У деяких збірних венах трапляються гладкі м’язові клітини. Збірні венули впа-
149
дають у м’язові. М’язові венули діаметром 50–100 мкм мають три оболонки: інтиму, медію і адвентицію. Медіа утворена одним-двома шарами гладких м’язових клітин.
Артеріоло-венулярні анастомози розташовані між артеріолами
івенулами. Завдяки їм артеріальна кров надходить у венозну, минаючи прекапіляри, капіляри і посткапіляри. Вони є майже у всіх органах
ізабезпечують регуляцію тиску крові, кровопостачання органів, збагачення венозної крові Оксигеном і депонування крові. Їх діаметр коливається від 30 до 500 мкм, а довжина сягає 4 мм. Швидкість течії крові в анастомозах значно більша ніж у капілярах. Розрізняють справжні анастомози (шунти) і атипові (напівшунти). Через справжні анастомози тече артеріальна кров, а через атипові – мішана (артеріальновенозна). Стінки більшості анастомозів утворені інтимою, медією і адвентицією.
Справжні анастомози ділять на прості, анастомози зі спеціальними скоротливими апаратами і складні. Прості анастомози утворені інтимою і адвентицією. Течію крові в них зумовлює скорочення медії артеріоли.
Анастомози зі спеціальними скоротливими апаратами мають у підендотеліальному шарі скупчення поздовжньо розташованих гладких м’язових клітин, які формують своєрідні валки або подушки. При скороченні вони випинаються у просвіт анастомоза і перекривають течію крові. До цих же анастомозів належать анастомози, у медії яких є поздовжній (внутрішній) і циркулярний (зовнішній) шари гладких м’язових клітин. Поблизу венул вони заміщуються клітинами, які подібні до епітеліальних. Їх скорочення зменшує просвіт анастомоза.
Складні анастомози (клубочкові) мають епітеліоподібні скоротливі апарати. Вони представлені 2–3 гілками, на які ділиться приносна артеріола, що переходить у венулу. Гілки оточені спільною сполучною оболонкою.
Атипові анастомози – це сполучення артеріол і венул капілярною судиною.
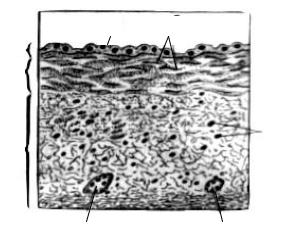
Вени – це судини, якими кров тече до серця. Вони також депонують кров. Стінка вен, як і стінка артерій утворена інтимою, медією і адвентицією (рис. 43).
Але у зв’язку з особливостями гемодинаміки (низький тиск крові, незначна швидкість течії крові) будова стінки вен має відмінності від такої артерій. Основними з них є :
-стінки вен тонші, ніж стінки артерій;
-у інтимі вен внутрішня еластична мембрана розвинена слабко, або може бути відсутня;
150
аб
1
2
в
3
г |
г |
Рис. 43. Вена м’язового типу:
1 – інтима; 2 – медіа; 3 – адвентиція; а – ендотеліоцити; б – гладкі м’язові клітини;
в– ядра клітин адвентиції; г – судини судин
-немає зовнішньої еластичної мембрани;
-медіа стінки вен містить мало еластичних елементів (мембран, волокон), внаслідок чого ненаповнені кров’ю вени спадаються;
-інтима вен, які розташовані перпендикулярно осі тіла тварин, утворює клапани.
-серед оболонок стінки вен найкраще розвинена адвентиція.
Залежно від наявності і розвитку гладкої м’язової тканини у стінці вен їх ділять на вени безм’язового та м’язового типів.
Вени безм’язового типу містяться у твердій і м’якій мозкових оболонках, кістках, селезінці, сітківці очного яблука та плаценті. Їх стінка утворена інтимою, яка представлена тільки ендотелієм, що розташований на базальній мембрані і адвентицією. Остання зрощена зі сполучнотканинними прошарками органів, у яких знаходяться ці вени.
Вени м’язового типу характеризуються тим, що в їх стінці є гладкі м’язові клітини. Кількість і розвиток останніх неоднакові у цих венах. У зв’язку з цим вени м’язового типу ділять на вени зі слабким, середнім та сильним розвитком м’язових елементів. Стінка всіх цих вен утворена інтимою, медією і адвентицією.
Вени зі слабким розвитком м’язових елементів знаходяться в окремих ділянках голови, шиї та тулуба. В них кров тече під дією сили земного тяжіння. Інтима цих вен представлена ендотеліальним шаром і слабко розвиненим підендотеліальним шаром. Медіа розвинена слабо, часто переривчаста. Вона утворена пучками гладких м’язових клітин, які розташовані циркулярно. Між пучками цих клітин є прошарки пухкої волокнистої сполучної тканини, яка містить колагенові волокна і малу кількість еластичних волокон.
151
Вени з середнім розвитком м’язових елементів локалізовані пе-
реважно у нутрощах і під шкірою. Їх стінка побудована так як і стінка попередніх вен, але медіа розвинена краще. У адвентиції цих вен можуть бути поздовжньо розташовані гладкі м’язові клітини.
Вени з сильним розвитком м’язових елементів – це вени кінці-
вок, частина вен грудної і черевної стінок, у яких кров тече проти дії сили земного тяжіння. В усіх оболонках стінки цих вен є гладка м’язова тканина, а в інтимі може бути внутрішня еластична мембрана. Пучки гладких м’язових клітин інтими і адвентиції мають поздовжню орієнтацію, а в медії для них властивий циркулярний напрямок.
Клапани, як відмічено вище, мають вени, які розташовані перпендикулярно до осі тіла тварин. У них кров тече проти сили земного тяжіння. Вони являють собою карманоподібні складки інтими, які відкриті у бік серця. В основі клапанів (фіксований край) є гладкі м’язові клітини. Клапани перешкоджають зворотній течії крові, тобто спрямовують її у бік серця.
Живлення кровоносних судин. Поживні речовини і Оксиген у стінку мікроциркуляторних судин надходять з крові, яка заповнює їх. Таким шляхом надходять ці речовини в інтиму і внутрішні шари медії артерій. Кров в оболонки стінки вен і зовнішні шари медії та адвентицію артерій надходить судинами судин.
Розвиток і регенерація кровоносних судин. Розвиваються кро-
воносні судини із мезенхіми. Вперше вони з’являються у стінці жовткового мішка. Процес розвитку судин починається з формування кров’яних острівців (ділянок ущільнено розташованих мезенхімоцитів). Мезенхімоцити периферії острівців втрачають відростки і зв’язок з іншими мезенхімоцитами, стають плоскими і перетворюються на ендотеліоцити первинних кровоносних судин. Мезенхімні клітини центральної ділянки острівців округлюються і перетворюються на клітини крові. Всі інші складові стінки кровоносних судин розвиваються з мезенхіми, яка оточує кров’яні острівці. Такі ж процеси відбуваються і в тілі зародка.
Регенерація властива внутрішньоорганним кровоносним судинам малого діаметра. Вона відбувається за рахунок розмноження ендотеліоцитів судин. При цьому формується конусоподібний тяж цих клітин, у середині якого утворюється просвіт. З оточуючої клітинний тяж волокнистої сполучної тканини утворюються усі інші складові стінки судин.
Лімфатичні судини – це судини, якими тече лімфа. Вони, як зазначено вище, морфологічно і функціонально доповнюють кровоносні судини, а власне їх венозну частину (венозний відділ капілярів, пост-
152