Материал: экз патан кафедра 1 (2)
• Наслідки:
-
Ускладнення: синусит, отит, ангінв, пневмонія (пов’язана з приєднанням вторинних інфекцій)
-
Смерть: при генералізації інфекції у головний мозок та при ушкодженні внутрішніх органів.
Вірусні інфекції. Коронавірусна інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
Збудником нового коронавірусного захворювання (COVID-19) є складний РНК-вмісний вірус родини Coronaviridae – бета-коронавірус SARS-CoV-2.
Уперше випадки інфікування були зафіксовані наприкінці грудня 2019 року в місті Ухань, провінція Хубей (Китай), яке стало епіцентром епідемічного спалаху, звідки інфекція поширилася поза межі країни й набула масштабів глобальної пандемії (ВООЗ, 11 березня 2020).
Первинним джерелом вважають кажанів та панголінів, які є природним резервуаром для SARS-CoV-2. Унаслідок частих мутацій та рекомбінацій коронавіруси набули здатності інфікувати людей, тобто передаватися від тварин - людині.
Патогенез. Інфекція передається контактним і повітряно-крапельним шляхом під час кашлю та чхання. Основними клітинами-мішенями коронавірусів є епітеліальні клітини та макрофаги. Для проникнення SARS-CoV-2 зв’язується з рецепторами до АПФ-2 (angiotensin-converting enzyme 2, ACE2 receptor) на епітелії повітроносних шляхів та пневмоцитах легеневої паренхіми, де й відбувається вірусна репродукція.
Клініко-морфологічна характеристика.
COVID-19 перебігає як інтерстиційна пневмонія (запалення інтерстицію). Часте ускладнення - тяжкий гострий респіраторний синдром (SARS), що характеризується дифузним пошкодженням альвеол (DAD, diffuse alveolar damage) із ознаками ГРДС.
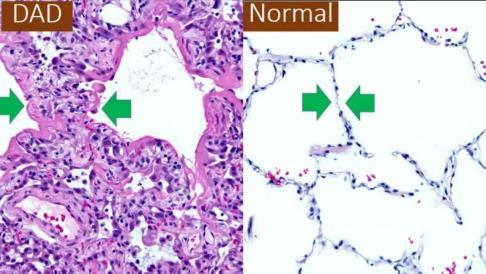
ГРДС = гострий респіраторний дистрес синдром (англ.ARDS = Acute Respiratory Distress Syndrome). Ознаки:
-
гіалінові мембрани (еозинофільні, бо складаються з білку);
-
міжальвеолярний та інтерстиційний набряк;
-
некроз епітеліоцитів;
-
крововиливи;
-
нейтрофіли в капілярах.
На КТ: ділянки зниження легеневої повітряності - картина «матового скла» («ground-glass opacity»).
Гістологічні знахідки.
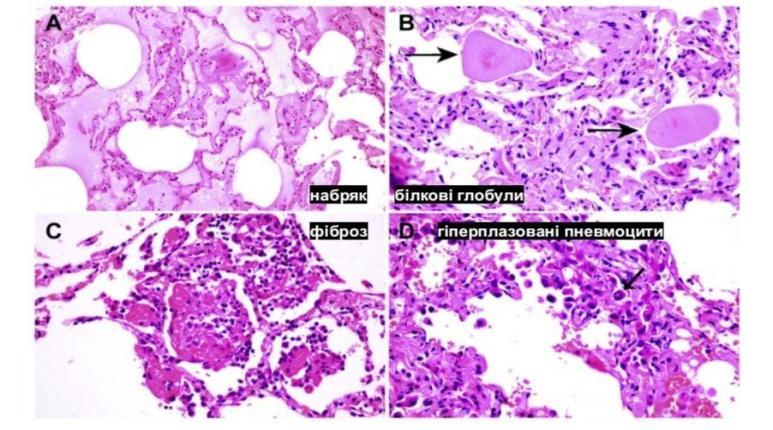
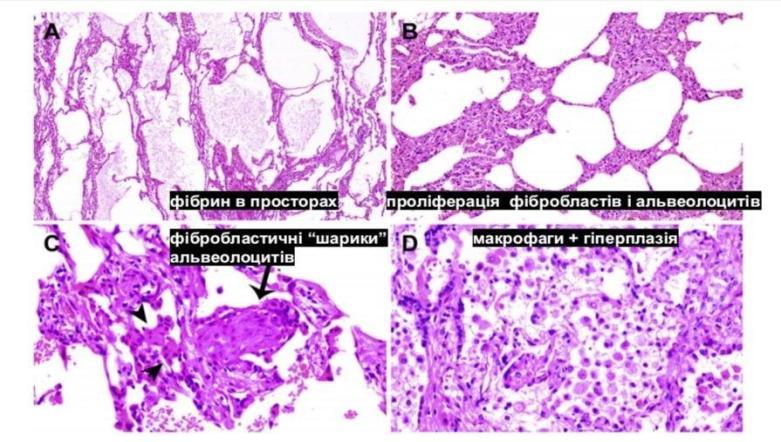
Ускладнення коронавірусної інфекції: ГРДС, сепсис, септичний шок, ушкодження серця, аритмії, гостра печінкова недостатність, коагулопатія, гостра ниркова недостатність, мультиорганна недостатність.
Коронавірусна інфекція асоціюється із загостренням таких хронічних хвороб, як ХОЗЛ, муковісцидоз, астма і т.п.
Вірусні інфекції. ВІЛ інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика.
• ВІЛ-інфекція - це захворювання викликане вірусом імунодефіциту людини. Назва пов’язана з тотальним пригніченням імуної системи, що супроводжується опортуністичними інфекціями та пухлинами: саркома Капоши, лімфоми.
• Етіологія - РНК-вмісний вірус, що відноситься до родини Retroviridae, рід Lentivirus, має оборотну транскриптазу та 2 молекули РНК.
• Патогенез:
-
Через кров, сперму, СМР проникає у організм людини
-
Зв’язується за допомогою білка gp 120 з CD4-клітинами
-
Синтезується домен (активний сайт білка gp 120) до ССR5 (СXCR4) ко-рецептор
-
За допомогою gp41 вірус проникає у клітину, де РНК-залежна ДНК-полімераза з 2хРНК утворює ДНК
-
ДНК-провіруса за допомогою фермента інтегрази інтегрується у геном людини (знаходиться там протягом всього життя та ділиться разом з клітиною, передається нащадкам)
-
В СD4-лімфоцитах він знаходиться у латентній формі. Активація СD4-лімфоцитів провокує бурну реплікацію ВІЛ, що призводить до масової загибелі клітин
-
У моноцитах та макрофагах реплікація повільна, без вираженої ЦПД, але змінюючи функціональний стан клітин, так як у геномі ВІЛ не тільки інформація про структури віруса, але й регуляторні гени.
-
Утворення многоядерних симпластів, внаслідок синтезу на поверхні інфікованої клітин вірусних частинок
-
Експесія інфікованими клітинами вірусних АГ у кровотік та з’єднання їх з не інфікованими клітинами стимулює імунну відповідь проти цих клітин
-
ВІЛ-інфіковані клітини виділяють фактор супресії, як наслідок втрачається функція впізнавання АГ структур СD4-клітинами.
-
Як наслідок: тотальне пригнічення функціз імуної системи
• Клініко-морфологічна х-ка:
-
Фолікулярна гіперплазія лімфатичних вузлів з виснаженням лімфоїдної тканини, зменшені в розмірі
-
ВІЛ-енцефаломієліт, при якому основні зміни у білій речовині та підкіркових структурах головного мозку.
-
Мікроскопічно: мікрогліальні вузлики, многоядерні симпласти, в яких можна виявити ВІЛ-структури.
-
У бічних та задніх столбах спинного мозку видні очаги розм’якшення та вакуолізації білої речовини. При деміелінізації біла речовина набуває сірого кольору
-
Різні опортуністичні інфекції викликають некроз тканин
-
Сам ВІЛ-геном провокує онкоперетворювання клітин, що гістологічно виявляється поліпорфізмом клітин, зміною архітектоніки тканин. (Саркома Капоші та В-клітинна лімфома)
Вірусні інфекції. Морфологічна характеристика стадії ВІЛ-лімфаденопатії.
Стадії ВІЛ-лімфаденопатії:
• Стадія перссистуючої генералізованої лімфаденопатії.
-
Збільшення лімфатичних вузлів (крім пахвових) у двох і більше групах, що зберігається протягом 3 міс. і більше.
-
Це единий прояв захворювання
-
Збільшення лімфатичних вузлів пов’язано з гіперплазією лімфатичних фолікулів, зумовленої розвитком клітинної імунної відповіді на ВІЛ
-
Лімфатичнв вузли безболісні, рухливі, не спаяні між собою і з навколишніми тканинами, їх розміри можуть змінюватися
-
Біопсію проводять, якщо збільшення лімфатичних вузлів супроводжується підвищенням температури тіла, зниженням маси тіла або якщо вони спаюються з навколишніми тканинами та стають болючими
• Стадія прогресування захворювання і тривалого зниження CD4-клітин.
-
Безсимптомна
• ВІЛ/СНІД-асоційована стадія.
-
Поява опортуністичних інфекцій, тобто тих, які в нормі не викликають хвороб у людей
-
Поява онкологічних захворювань, таких як саркома Капоші, інвазивний рак шийки матки, неходжкінська лімфома, лімфома ЦНС та інших
ВІЛ інфекція та СНІД.Опортуністичні інфекції, їх клініко-морфологічна характеристика
Найпоширеніші опортуністичні респіраторні інфекції при ВІЛ/СНІД:
(1) бактеріальні (M.TUBERCULOSIS !!!, P. aeruginosa, Mycobacterium spp., L. pneumophila, Listeria monocytogenes); (2) вірусні (Cytomegalovirus, Herpesvirus); та (3) грибкові (P. jiroveci, Candida spp., Aspergillus spp., and Cryptococcus neoformans).
CMV (цитомегаловірус) - найбільш розповсюджений вірус-опортуніст при СНІД. Первинна дисемінація вірусу в легенях (пневмонія), ШКТ (коліт), сітківці (ретиніт).
Морфологія. Легені: типові зміни при інфекції CMV, мононуклеарні інфільтрати, фокальні некрози, ймовірне ускладнення – ГРДС.
ШКТ: інтестинальні некрози, виразкоутворення, формування «псевдомембран», клінічно – виснажуюча діарея.
Гістологічно: характерне для СMV-інфекції збільшення рлзмірів інфікованих клітин. Виражений клітинний та ядерний плеоморфізм. Чисельні базофільні включення в ядрі та цитоплазмі. Ядро оточує помітний прозорий ореол («совине око»). Уражаються епітеліоцити паренхіми залозистих органів, нейрони – у мозку; альвеолярні макрофаги, епітеліоцити та ендотеліоцити – у легенях, канальцевий епітелій та гломерулярні ендотеліоцити – у нирках.
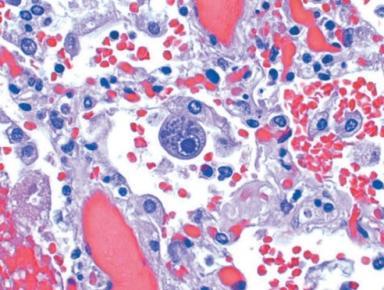
Мікрофотографія CMV у легенях
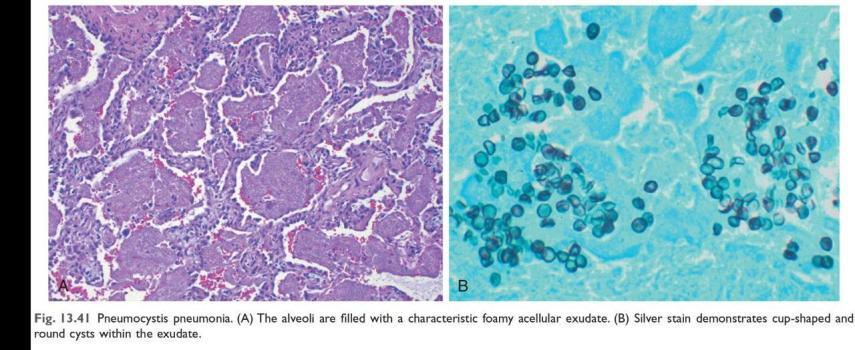
Pneumocystis jiroveci - збудник пневмоцистної пневмонії.
Морфологія: характерний інтраальвеолярний пінистий ексудат та інфільтрація міжальвеолярних перегородок лейкоцитами, набряк перегородок; за допомогою спец.барвників виявляють багатоядерні цисти зі спорозоїтами; у проствіті окремих альвеол – скупчення лімфоцитів, плазмоцитів, макрофагів.
Candida albicans – збудник кандидозу.
При імунодефіциті інфекція набуває системного характеру.
Найчастіші паттерни : ураження слизової оболонки ротової порожнини, вагініт, езофагіт, ураження шкіри (оніхомікоз, фолікуліт, пароніхія, шкірні висипи). Інвазивний кандидоз із гематогенною дисемінацією в органи й тканини: абсцес нирки, ендокардит, міокардіальний абсцес, менінгіт, ендофтальміт, абсцес печінки, кандидозна пневмонія тощо.
Кандидозна пневмонія. Морфологічно:двобічні вузликові інфільтрати, нагадує пневмоцистну пневмонію (див. вище).
Cryptococcus neoformans – дріжджеподібний гриб,збудник криптококозу.
Маніфестує майже виключно як опортуністичне захворювання.
Первинно вражаються легені, звідки відбувається дисемінація в оболонки мозку та інші органи.
Морфологія.Легені: у просвіті альвеол масивні скупчення криптококів – округлих клітин синього кольору з великою капсулою у вигляді прозорого ореола; міжальвеолярні перегородки потовщені через інфільтрацію їх макрофагами.
ВІЛ інфекція. Пухлини, асоційовані з ВІЛ-інфекцією, їх клініко-морфологічна характеристика.
ВІЛ-інфіковані пацієнти часто мають підвищений ризик виникнення ракових пухлин. Це в першу чергу пов'язано з коінфекцією онкогенними ДНК-вірусами, особливо, вірусом Епштейна-Барра, герпесвірусом, асоційованим з саркомою Капоші (герпесвірус людини 8 типу), і папіломавірусом людини.
Саркома Капоші (множинна ідіопатична геморагічна саркома) є найпоширенішою пухлиною, що виникає у ВІЛ-інфікованих пацієнтів. Саркома Капоші викликається гаммагерпесвірусом, званим вірусом герпесу, пов'язаним з саркомою Капоші. Симптомом захворювання є поява пурпурних вузликів на шкірі або в порожнині рота, на епітелії шлунково-кишкового тракту і в легенях. Мікроскопічно пухлина складається із безліч новоутворених хаотично розташованих тонкостінних судин з добре визначеним ендотелієм і пучків веретеноподібних клітин. У пухкій стромі часто спостерігаються крововиливи і скупчення гемосидерину. У більшості хворих спочатку виникає пневмонія, викликана Pneumocystis carinii, за якою йдуть інші додаткові інфекції і саркома Капоші.
В-клітинні лімфоми, наприклад, лімфома Беркітта, дифузна великоклітинна В-клітинна лімфома та первинна лімфома ЦНС, частіше зустрічаються у ВІЛ-інфікованих пацієнтів. Ці форми пухлин часто віщують несприятливий прогноз перебігу захворювання. Вірус Епштейна-Барр є однією з причин виникнення таких лімфом. У ВІЛ-інфікованих пацієнтів лімфоми часто виникають в незвичайних місцях, наприклад, в ШКТ. В разі діагностики саркоми Капоші й агресивної В-клітинної лімфоми у ВІЛ-інфікованого хворого ставиться діагноз «СНІД». Інвазивний рак шийки матки, викликаний папіломавірусом людини, у ВІЛ-інфікованих жінок також вказує на розвиток СНІДу.
Лімфома Беркітта, або африканська Лімфома, частіше зустрічається в верхній або нижній щелепі, а також в яєчниках. Рідше — в нирках, наднирникових залозах, лімфовузлах. Пухлина складається з дрібних лімфоцитоподібних клітин, серед яких зустрічаються великі, зі світлою цитоплазмою макрофаги, що складає враження «зоряного неба».
У ВІЛ-інфікованих пацієнтів також часто виникають інші пухлини, наприклад, хвороба Ходжкіна (лімфогранулематоз), анальний рак і ректальна карцинома, гепатоклітинна карцинома, рак голови та шиї, рак легенів. Перераховані захворювання можуть спричинювати віруси (Епштейна-Барр, папіломавірус людини, віруси гепатитів В і С), або інші фактори, в тому числі канцерогени
Вірусні інфекції. Сказ – етіологія, патогенез, патоморфологія. Наслідки.
Сказ (водобоязливість, гідрофобія) — це гостре інфекційне вірусне захворювання, на яке хворіють люди та тварини (антропозооноз) з характерним пошкодженням ЦНС.
Етіологія та патогенез: Збудником хвороби є вірус сказу з сімейства рабдовірусів, патогенний для людини і більшості теплокровних тварин. Рана шкіри при укусі людини хворою твариною вважається вхідними воротами інфекції. Із рани вірус, якому властива нейротропність, розповсюджується по периневральних про міжках, досягає нервових клітин головного та спинного мозку, заглиблюється в них і там розмножується. Інкубаційний період триває 30 — 40 діб. Тривалість хвороби 5-7 діб. В перебігу хвороби визначають стадію передвісників, збудження та паралітичну. На початку захворювання на місці укусу, який на цей час загоюється шрамом, нерідко спалахує ексудативне запалення, а в периферичних нервах тієї ж області з'являються запальні інфільтрати та розпад мієлінових оболонок.
Патоморфологія: Характерні морфологічні зміни розвиваються у головному мозку, котрий набрякає, стає повнокровним, іноді з дрібними крововиливами, переважно в довгастому мозку.
Характерні зміни знаходять лише при мікроскопічному дослідженні, вони торкаються нервових клітин стовбурової частини головного мозку, стінок IIІ шлуночка мозку та гіпокампу. Внаслідок репродукції віруса сказу в нервових клітинах розвивається хроматоліз, гідропія, які завершуються некрозом. Навкруги загиблих нервових клітин, дрібних судин спостерігаються скупчення
мікрогліальних та лімфоїдних клітин, утворюючих вузлики сказу. Іх особливо багато у довгастому мозку, стінках водопроводу великого мозку (сильвіїв водопровід), але вони зустрічаються і в інших відділах нервової системи, іноді в сполученні з дрібни ми крововиливами. Такі зміни в головному мозку відповідаєють морфологічним проявам енцефаліту. Аналогічні зміни зустрічаються і у спинному мозку, особливо шийному потовщенні.
У вузлах вегетативної нервової системи також відбувається загибель нервових клітин; навколо них з'являється посилена проліферація сателітів, клітин лімфоїдного типу — утворюються вузлики сказу. Особливо різко такі зміни виражені у трійчастому (так званому гасеровому) та верхніх шийних симпатичних вузлах.
Великого діагностичного значення набуває знаходження в нер вових клітинах гіпокампу, рідше в інших відділах головного моз ку, так званих тілець Бабеша-Негрі, що являють собою еозинофільні утворення (включення) у цитоплазмі клітин.
У слинних залозах зустрічаються круглоклітинні інфільтрати навколо судин; у нервових вузлах залоз — вузлики сказу. У внутрішніх органах спостерігаються дистрофічні зміни.
Смерть хворих на сказ без лікування та без використання антирабічної сироватки настає у 100% випадків. Хворі, яким проведене антирабічне щеплення, лишаються здоровими. Однак після щеплення можливі ускладнення: менінгоенцефаліт, висхід сонний параліч Ландрі та окремих нервів; іноді психічні розлади.
Рикетсіози – визначення, класифікація. Клініко-морфологічна характеристика епідемічного висипного тифу. Ускладнення.
Рикетсіози — група хвороб, збудниками яких є мікроорганізми роду рикетсій, які в наш час відносять до бактерій.
Класифікація (за П.Ф.Здродовським і Є.А.Голіневич):
Вошистий, або епідемічний, висипний тиф та спорадичий висипний тиф, або хвороба Брілла-Цінсера
Ендемічний, або пацючий, висипний тиф
Плямиста пропасниця Скелястих гір
Марсельська пропасниця
Кліщовий висипний тиф
Північноавстралійський тиф
Везикулярний, або віспоподібний, рикетсіоз
Пропасниця цуцугамуші
Ку-гарячка
Волинська пропасниця
Кліщовий пароксизмальний рикетсіоз
Етіологія: Збудником висипного тифу є рикетсія Провацека-да Роха-Ліма. Джерелом захворювання та резервуаром інфекції є хвора людина, а носієм від здорового до хворого — одежна (іноді головна) воша.
Патогенез: Вона заражається від хворої на тиф людини, а потім, при укусі здорових, через свої фекалії розповсюджує рикетсії при розчесах шкіри. Після інкубаційного періоду, який продовжується 10-12 діб, починається пропасний період захворювання, який супроводжується генералізований токсикопаралітичним ураженням мікроциркуляторного русла, особливо вираженим у довгастому мозку, що веде до зниження артеріального тиску. Ці явища посилюються, коли внаслідок вторгнення і розмноження в ендотелії дрібних судин рикетсій, розвивається генералізований васкуліт з переважним ураженням ЦНС, особливо довгастого мозку, та шкіри. На висоті пропасного періоду (на 2-3-му тижні хвороби) у зв’язку з пошкодженням довгастого мозку можуть розвиватися бульбарні розлади. Розповсюджені васкуліти в поєднанні з розладами нервової трофіки знижують стійкість тканин; у хворих розвиваються некрозу тканин, пролежні. Ураження симпатичної нервової системи і наднирникових залоз посилює гіпотонію, супроводжується розладами серцевої діяльності, що може призвести до смерті.
Патоморфологія: Основні зміни визначаються лише за допомогою мікроскопа. На шкірі визначаються сліди висипу у вигляді плям і крапок коричневого та червоного кольору. Особливо характерною є присутність кон’юнктивального висипу, який постійно відмічається на 2-4 тижні хвороби. Речовина мозку повнокровна, м’які оболонки тьмяні (серозний менінгіт), селезінка збільшена, м’яка, повнокровна, тканина її дає невеликий зіскрібок пульпи на розтині. В інших органах — дистрофічні зміни.
При мікроскопічному дослідженні виявляються зміни капілярів і артеріол, характерні для висипнотифозного васкуліту. Спочатку спостерігають набухання, деструкцію, злущування ендотелію і формування тромбів. Пізніше зростає проліферація ендотелію, адвентиціальних і періадвентиціальних клітин, навкруги судин з’являються лімфоцити і поодинокі нейтрофіли, у стінці судин розвивається осередковий некроз.
Зміни в судинах можуть коливатися як за інтенсивність, так і за ступенем участі проліферативних, некробіотичних або тромб оптичних процесів. Виходячи з цього, розрізняють кілька видів висипнотифозного васкуліту:
-
Бородавчастий ендоваскуліт
-
Проліферативний васкуліт
-
Некротичний васкуліт
Осередки ендо- та периваскулярної інфільтрації мають вигляд вузликів, що є найбільш характерними утвореннями при висипному тифі — висипнотифозні гранульоми Попова. Їх знаходять в усіх органах і системах, за винятком печінки, селезінки, лімфатичних вузлів та кісткового мозку, але будова гранульом і характер васкулітів різноманітні у різних органах.
Ускладнення — різноманітні і пов’язані зі змінами судин і нервової системи:
-
Трофічні розлади шкіри
-
Гнійний паротит і отит
-
Олеогранульоми (некроз жирової тканини)
-
Бронхіт, пневмонія
-
Сепсис
Смерть настає внаслідок серцевої недостатності або від ускладнень.
Бактеріальні інфекції. Черевний тиф: визначення, класифікація патоморфологія окремих форм, ускладнення.
Черевний тиф — це гостре інфекційне захворювання з групи кишкових, типовий антропоноз.
Етіологія: Збудником черевного тифу є Salmonella typhi. Зараження відбувається аліментарним шляхом. Джерелом зараження може бути хвора людина або носій. Інкубаційний період складає 10-14 днів.
Місцеві зміни, характерні для черевного тифу, можна поділити на такі види:
Ілеотиф — коли місцеві зміни переважають в тонкому кишечнику.
Колотиф — коли місцеві зміни переважають в товстому кишечнику.
Ілеоколотиф — коли місцеві зміни відбуваються і у тонкій, і у товстій кишці.
Морфогенез черевного тифу:
Стадія мозкоподібного набухання — характеризується збільшенням групових фолікулів, вони виступають над поверхнею слизової оболонки кишки, на поверхні утворюються борозни та звивини. На розтині фолікули сіро-червоні, соковиті. Мозкоподібне набухання поєднується з катаральним ентеритом. В основі цієї стадії лежить проліферація моноцитів, гістіоцитів та ретикулярних клітин, які витісняють лімфоцити. Ці клітини виходять за межі групових фолікулів і слизової оболонки. Особливо характерним є утворення черевнотифозних гранульом — скупчень черевнотифозних клітин, що в свою чергу є макрофагами, які поглинають черевнотифозні палички.
Стадія некрозу — в основі лежить некроз черевнотифозних гранульом. Починається з поверхневих шарів групових фолікулів і поступово заглиблюється. Навколо некротичних мас виникає демаркаційне запалення. Мертва тканина імбібується жовчю і набуває зеленуватого кольору. В інтрамуральних гангліях спостерігаються дистрофічні зміни нервових клітин і волокон.
Стадія «брудних виразок» (утворення виразок) — перехід в цю фазу пов’язаний з секвестрацією та відторгненням некротичних мас. Раніше всього «брудні» виразки з’являються в нижньому відділі клубової кишки, потім у вищележачих відділах. З’являється небезпека кишкової кровотечі та перфорації стінки кишки.
Стадія «чистих виразок» — виразки розміщуються вздовж кишки. Краї їх рівні, незначно закруглені. Дно виразок чисте, утворене м’язовим шаром, рідше — серозною оболонкою.
Стадія загоєння — на місці виразок утворюються ніжні рубчики. Лімфатична тканина кишки частково або повністю відновлюється, незначно пігментується.
Загальні зміни:
Черевнотифозний висип — з’являється на 7-11 день хвороби, переважно на шкірі тулуба, перш за все на животі. Висип розельозно-папульозного характеру, зникає при надавлюванні. Гістологічно головним чином в сосочковому шарі шкіри гіперемія судин, лімфоїдні запальні інфільтрати, епідерміс пухкий з явищами гіперкератозу.
Селезінка — як правило, збільшена в 3-4 рази. Капсула напружена, тканина темно-червоного кольору, дає значний зіскрібок пульпи. Відмічаються гіперплазія червоної пульпи, проліферація моноцитарних елементів і ретикулярних клітин з утворенням гранульом.