Материал: экз патан кафедра 1 (2)
Вірусні інфекції. Грип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
Грип (від франц. grippe - схоплювати) - ГРВІ, що викликається вірусами грипу. Окрім людини, їм хворіють багато ссавців (коні, свині, собаки, рогата худоба) і птахи.
•Джерелом захворювання людей є тільки хвора людина. Можлива гібридизація вірусів тварин і людини, що веде до мінливості збудника і появи пандемічно небезпечних штамів.
Етіологія
•Збудники - пневмотропні РНК- віруси трьох антигенних обумовлених серологічних варіантів: А, В і С, що відносяться до сімейства Orthomyxoviridae. Частинки вірусу грипу (віріони) округлої форми, діаметром 80-100 нм, складаються з молекули РНК, оточеною оболонкою (капсидом). Віруси грипу містять гемагглютиніни, які міцно з'єднуються з карбогідратом зовнішньої мембрани епітеліальних клітин і, таким чином, пригнічують дію війчастого епітелію.
Патогенез грипу.
•Інфекція розповсюджується повітряно-краплинним шляхом. Інкубаційний період триває 2-4 дні.
•Первинна адсорбція, впровадження і розмноження вірусу відбуваються в клітках бронхіолярного і альвеолярного епітелію, в ендотелії капілярів, що веде до первинної вірусемії.
• За допомогою нейрамінідази вірус розчиняє оболонку і проникає всередину клітини господаря. рнк-полімераза активує репродукцію вірусу.
•Репродукція вірусу в епітеліальних клітках бронхіол і легенів супроводжується їх загибеллю і вивільненням збудника, який заселяє епітелій бронхів і трахеї.
•Гострий бронхіт і трахеїт є першими клінічними ознаками початку захворювання.
•Вплив вірусу грипу: цитопатична дія на епітелій бронхів і трахеї, викликає його дистрофію, некроз, десквамацію; вазопатична (вазопаралітична) дія (повнокров'я, стази, плазмо- і геморрагія); імунодепресивна дія: пригнічення активності нейтрофілів (пригнічення фагоцитозу), моноцитарних фагоцитів
(пригнічення хемотаксису і фагоцитозу), імунної системи (розвиток алергії).
•Вазопатична і імунодепресивна дія вірусу грипу визначають приєднання вторинної інфекції, характер місцевих (риніт, фарингіт, трахеїт, бронхіт, пневмонія) і загальних (дисциркуляторні розлади, дистрофія паренхіматозних елементів, запалення) змін. Можливі латентні (безсимптомні) і хронічні форми хвороби, які мають велике значення, особливо в перинатальній патології.
Патологічна анатомія грипу
•залежить від тяжкості, яка визначається типом збудника (наприклад, грип А2 завжди перебігає важче) • сили дії збудника, •стану макроорганізму • приєднання вторинної інфекції.
Розрізняють форми грипу:
•легку (амбулаторну);
•середньої тяжкості;
•важку форми грипу.
-
Легка форма грипу характеризується:
• ураження слизової оболонки верхніх дихальних шляхів з розвитком гострого катарального рино-ларинго-трахеобронхіту.
•Макросопічно: Слизова оболонка - гіперемія, набряк, серозно-слизові маси.
•Мікроскопічно: гідропічна дистрофія клітин миготливого епітелію, втрата ними вій, повнокрів'я, набряк, інфільтрація лімфоцитами субепітеліального шару, десквамація епітеліальних клітин. У келихоподібних клітинах і в клітинах серознослизових залоз велика кількість ШИК - позитивного секрету. Дрібними базофільними включеннями є мікроколонії вірусу грипу, що підтверджується методом флюоресцуючих антитіл. Оксифільне включення - це продукт реакції клітин на впровадження вірусу і осередкової деструкції її органели. Перебіг сприятливий, закінчується через 5-6 днів повним відновленням слизової оболонки верхніх дихальних шляхів і одужанням.
-
Грип середньої тяжкості
Грип середньої тяжкості протікає із залученням до патологічного процесу слизової оболонки :
• верхніх дихальних шляхів,
• дрібних бронхів,
• бронхіол,
• легеневої паренхіми.
•У трахеї і бронхах розвивається серозно-геморагічне запалення, іноді з вогнищами некрозу слизової оболонки. У цитоплазмі бронхіального і альвеолярного епітелію є включення вірусу.
•Мікроскопічно в легенях: повнокрів'я, в альвеолах видно серозний, іноді геморагічний ексудат, десквамовані клітини альвеолярного епітелію, поодинокі нейтрофіли, еритроцити, ділянки ателектазу і гострої емфіземи; міжальвеолярні перегородки потовщені за рахунок набряку і інфільтрації лімфоїдними клітинами, іноді виявляються гіалінові мембрани.
•Перебіг грипу середньої тяжкості в цілому сприятливий: одужання наступає через 3-4 тижнів. У ослаблених людей, людей похилого віку, дітей, а також хворих серцево-судинними захворюваннями пневмонія може мати хронічний перебіг, явитися причиною серцево-легеневої недостатності і смерті.
-
Важка форма грипу має 2 варіанти:
-
грипозний токсикоз;
-
грип з переважно легеневими ускладненнями.
1)При важкому грипозному токсикозі на перший план виступає виражена загальна інтоксикація, обумовлена цито- і вазопатичною дією вірусу. У трахеї і бронхах виникають серозно-геморагічне запалення і некроз. У легенях на тлі розладів кровообігу і масивних крововиливів є безліч дрібних (ацинозних, часточкових) вогнищ серозно-геморагічної пневмонії, що чергуються з фокусами гострої емфіземи і ателектаза.
•У випадках блискавичного перебігу грипу можливий токсичний геморагічний набряк легенів. Дрібні крововиливи в головному мозку, внутрішніх органах, серозних і слизових оболонках, шкірі. Нерідко такі хворі помирають на 4-5-й день захворювання від крововиливів у життєво важливі центри або дихальної недостатності.
2)грип з легеневими ускладненнями обумовлений приєднанням вторинної інфекції (стафілокок, стрептокок, пневмокок, синьогнійна паличка).
•Ступінь запальних і деструктивних змін наростає від трахеї до бронхів і тканини легень. У найбільш важких випадках в гортані і трахеї знаходять фібринозно-геморагічне запалення з великими ділянками некрозу в слизовій оболонці і утворенням виразок. Розвивається деструктивний панбронхіт з послідовним формування гострих бронхоектазів, ателектазів та емфіземи. Характерна бронхопневмонія з нахилом до розвитку абсцесів, некрозу та крововиливів. В епітеліальних клітинах знаходять цитоплазматичні включення та АГ вірусу, в гістологічних зрізах легень – колонії мікробів. При розтині: легені збільшені в розмірах, мають пістрявий вигляд – « великі пістряві грипозні легені». В патологічний процес часто втягується плевра ( серозний або фібринозний плеврит, можлива емпієма плеври, яка може ускладнитись гнійним перикардитом або медіастинітом.)
Позалегеневі зміни при грипі
-
Внутрішні органи: дистрофічні та запальні процеси із розладами гемоциркуляції .
-
В серці, печінці, нирках: гіперемії, петехіальні крововиливи, білкова і жирова дистрофія паренхіми, запальні зміни рідко. Дистрофічні зміни інтрамуральних ганглії серця.
-
В головному мозку: при тяжкій формі – набухання, вклинювання мигдаликів мозочка у великий потиличний отвір, веде до смерті. Іноді – серозний менінгіт, може поєднуватись з енцефалітом.
-
Нерви: дистрофічні і запальні зміни у вузлах блукаючого та симпатичних нервів, у стовбурах периферичних нервів.
-
Вени: запальні зміни + утворення тромбів ( тромбофлебіт)
-
Артерії: осередковий лізис внутрішньої еластичної мембрани з потовщенням інтими і пристінковими тромбами – тромбоартеріїт.
Ускладнення грипу – головним чином з боку легень. Карніфікація ексудату, облітеруючий бронхіт і бронхіоліт, склероз стінки бронхів призводить до:
-бронхоектазів
-пневмофіброзу
-хронічної обструктивної емфіземи
-хронічної пневмонії
-легенево-серцевої недостатності
Ускладнення у нервовій системі ( енцефаліт, арахноїдит, неврит) спричиняють інвалідизацію хворих.
Особливості перебігу грипу у дітей.
У дітей раннього віку захворювання протікає важче
• часто розвиваються легеневі і позалегеневі ускладнення
•загальна інтоксикація
• ураження нервової системи
•велика кількість петехій у внутрішніх органах, серозних і слизистих оболонках.
•Місцеві зміни іноді супроводжуються катаральним запаленням і набряком слизистої оболонки гортані, звуженням її просвіту (несправжній круп) і асфіксією.
Особливості клінічного перебігу та морфологічних особливостей грипу А.
Захворювання найчастіше зумовлюють віруси типу А. Епідемії грипу, викликані вірусом цього типу, виникають через кожні 1-2 роки. Вірус грипу А більш вірулентний та контагіозний, ніж віруси грипу В і С. Це зумовлено тим, що вірус грипу А людини містить 2 різновиди N (N1, N2) і 3 різновиди H (H1, H2, H3). Останнім часом циркулюють переважно віруси A(H1N1) і A(H3N2). Після грипу, спричиненого вірусом типу А, імунітет зберігається не більше 2 років.
Особливості клінічного перебігу та морфологічних особливостей грипу В.
Цей серотип вірусу грипу майже виключно уражає людей і є менш поширений, ніж серотип A. Він мутує в 2-3 рази повільніше, ніж серотип A і, отже, менш генетично різноманітний. Тим не менш, серотип B здатний до мутацій, що призводить до зміни циркулючих штамів кожні 3-5 років, а це призводить до відповідних епідемій, яких спричинює цей серотип. Невеликий мутагенний потенціал в поєднанні з обмеженим колом носіїв вірусу, призводить до того, що пандемій грипу В не зафіксовано в природі.
Епідемії грипу, викликані вірусом цього типу, виникають через кожні 3-4 роки. Вірус В містить по одному різновиду H і N, тому він має лише різні серотипи усередині самого виду. Після грипу, спричиненого вірусом типу В, імунітет зберігається до 3-4 років.
Особливості клінічного перебігу та морфологічних особливостей грипу С.
Вірус грипу C заражає людей, собак і свиней. грип C зустрічається рідше, ніж інші типи, і зазвичай зумовлює тільки легке захворювання у дітей. Вірус С містить тільки H і не містить N, але він має рецептор, що руйнує ензим. Вірусу С не властива мінливість. Відсутність мутацій призводить до того, що людина хворіє на грип С практично один раз за життя. Після грипу, спричиненого вірусом типу С, імунітет зберігається протягом усього життя.
Вірусні інфекції. Парагрип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
Парагрип (від грец. раrа - біля ) - грипоподібне гостре інфекційне захворювання, що викликається вірусами парагрипу.
•Характеризується переважним ураженням дихальних шляхів і помірною інтоксикацією. Джерело інфекції – хвора людина або носій. Шлях передачі: повітряно-крапельний.
•Поширений повсюдно, складає близько 20% від загального числа ГРВІ. Під час епідемії грипу перебігає у вигляді супутнього захворювання.
•Хворіють люди різного віку, але переважно діти. Для дітей раннього віку особливо небезпечний у зв’язку з ризиком генералізації інфекції.
Етіологія
Збудники парагрипу- пневмотропні РНК- віруси типів 1-4, відносяться до сімейства Раrаmyхоviridаe. Віруси мають форму неправильних сфер діаметром 150-300 нм або довгих спіралей. Капсид вірусу містить чинник, що викликає
утворення багатоядерних клітинних симпластів.
Патогенез парагрипу схожий з таким при грипі, проте, інтоксикація виражена менше і перебіг захворювання більш легкий.
-
Парагрип, викликаний вірусами типів 1 і 2, протікає як легка форма грипу, проте при цьому часто виникають гострий ларингіт і набряк гортані, що ускладнюються несправжнім крупом і асфіксією.
-
Вірус парагрипу типу 3 веде до ураження нижніх дихальних шляхів,
-
а вірус типу 4 викликає інтоксикацію.
Клініко-морфологічна характеристика
Клінічно парагрип відрізняє поступовий початок та помірний інтоксикаційний синдром, субфебрильна температура, сухий («гавкаючий») кашель, сиплість голосу.
Патологічна анатомія. Характерною є проліферація епітелію трахеї і бронхів з появою поліморфних клітин, що мають одне або декілька пікнотичних ядер. Такі клітини утворюють подушкоподібні розростання. У легенях в серозно-десквамативному ексудаті зустрічаються такі ж багатоядерні клітини.
Інтерстиційна клітинна реакція в легенях виражена помірно, крововиливи -рідко.
Ускладнення виникають у разі приєднання вторинної інфекції. Найчастіше це:
• бронхопневмонія,
• ангіна,
• синусити,
• отит,
• євстахеїт,
• менінгоенцефаліт.
Причини смерті
-
При неускладненому парагрипі: асфіксія, обумовлена несправжнім крупом або вірусною пневмонією.
-
При приєднанні вторинної інфекції - легеневі ускладнення.
Вірусні інфекції. Респіраторно-синцитіальна інфекція – етіологія, патогенез, патоморфологія. Наслідки.
• Вірусні інфекції - це патологічний процес, що виникає через діяльність вірусів, викликаючи дистрофію та некроз клітин в яких він здійснює свою репродукцію.
• Респіраторно-синцитіальна інфекція (РС- інфекція) - гостре респіраторне інфекційне захворювання, яке сприченене респіраторно-синцитіальеим вірусом, який має високу контагіозність та носить епідемічний х-р.
• Етіологія - РС-вірус, РНК-вмісний, має властивість утворювати у культурі клітин гігантські клітини, синцитій, має діаметр 90-120 нм.
• Патогенез:
-
Інфекція розповсюджується повітряно-крапельним шляхом
-
Інкубаційний період 2-4 діб
-
Первична адсорбція з подальшим піноцитозом у клітини епітелію легень.
-
Відбувається реплікація вірусу. РНК вірусу транспортується на рибосоми ЕПР, де відбувається трансляція вірусного геному, потім у КГ відбувається дозрівання та збирання віріону.
-
АГ структура вірусу на поверхні уражених клітин з’єднує сусідні клітини утворюючи синцитій.
-
Репродукція в клітинах призводить до загибелі клітини та вивільненням новосформованих віріонів віруса
-
Віріони заселюють епітелій верхні дихальні шляхи
-
Викликаючи їх дистрофію, некроз та десквамацію клітин ВДШ.
-
Розвивається вторинна вірусемія, що супроводжуються вазопаралітичною (геморагії, стаз..) та імуносупремивною (зм. хемотаксис, фагоцитоз, виникають алергії) діями.
• Патоморфологія:
-
Проліферація епітелію трахеї, бронхів, бронхіол, альвеолярних ходів у вигляді сосочків або пластів з декількох клітин
-
Епітеліальні проліферати та ексудат призводять до обструкції бронхіального дерева утворюються вогнища гострої емфіземи та ателектаз легень
-
Клітина інфільтрація інтерстиціальної тканини легень виражена та поеднується с деструкцією стікок альвеол
-
При бронхопневмонії у запальному ексудаті наявна велика к-ть крупних клітин, що утворюють симпласти
-
Методом імунофлюорисценції можно виявити РС-антиген у клітинах альвеоляхних симпластив
-
При генералізації інвекції виявляються зміни у внутрішніх органах: кишківник, підшлункова залоза, печінка, нирки, що супроводжуються клітинною інфільтрацією, яка поєднана з сосочковими розростаннями епітелію. В ЦНС - очагова проліферація.
• Наслідки - у тяжких випадках смерть від пневмонії, що обумовлена вториннною інфекцією та генерацізацією інфекції або ускладненя через приєднання вторинної інфекції
Респіраторно-синцитіальна інфекція – це ГРВІ, збудником якої є РНК(-)вмісний респіраторно-синцитіальний вірус (RSV) родини Paramyxoviridae.
Це найчастіший збудник респіраторних інфекцій у дітей до 2 років. Смертельний вихід можливий при захворюванні малюків віком 1-6 місяців.
У старших дітей та дорослих інфекція протікає легко та елімінується самостійно.
Патогенез. Інфекція передається повітряно-крапельним шляхом під час кашлю та чхання. Репродукція відбувається в епітеліальних клітинах слизової оболонки верхніх і нижніх дихальних шляхів. Маніфестує в основному як бронхіоліт.
Патоморфологія:
-
ураження епітелію дрібних бронхіол, пневмоцитів 1го та 2го типів;
-
навколо артеріол – гостре запалення із нейтрофілами, моноцитами, Т-клітинами;
-
виражена обструкція дихальних шляхів за рахунок: решток запальних клітин, змішаних з фібрином та слизом, набряку міжальвеолярних перегородок і компресії їх гуперплазованими лімфоїдними фолікулами;
-
наявність гігантських клітин з ледь помітними рожевими цитоплазматичними включеннями.
Ускладнення: бронхіоліт, трехеобронхіт, пневмонія.
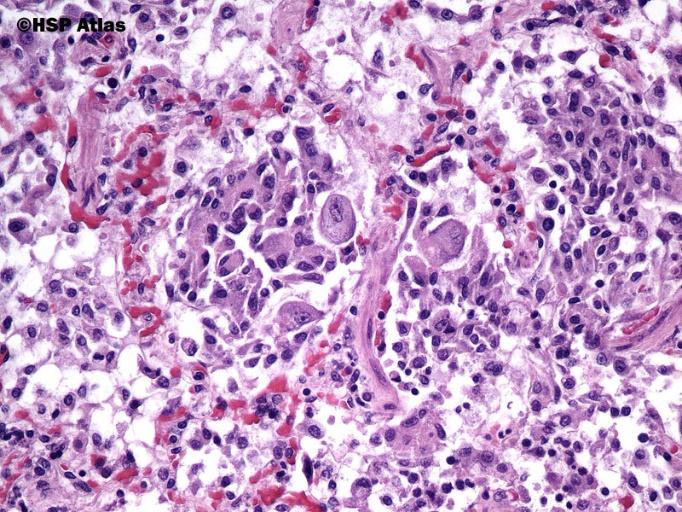
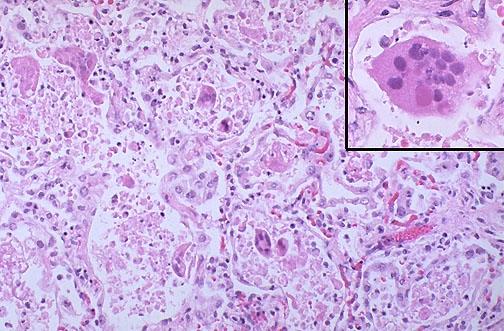
Вірусні інфекції. Аденовірусна інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
Аденовірусна інфекция - гостре респіраторне захворювання, спричинене аденовірусом, який пошкоджує дихальні шляхи, коньюктиву, лімфоїдну тканину.
• Етіологія - ДНК-вмісні (двонитчасті) віруси, що утворюють внутнішньоклітинні включення, діаметр віріона 70-90 нм.
• Патогенез:
-
Інфекція передається повітряно-крапельним шляхом
-
Адсорбція та піноцитоз у епітеліальні клітини
-
ДНК-вірусу транспортується у ядро, де відбувається репродукція вірусу
-
Цитопатична дія вірусу проявляється у формуванні внутрішньоядерних включень, що складаються з вірусних частин
-
Під час виходу віріонів з клітин відбувається лізис, що призводить до інтоксикації
-
Можлива подальша генералізація та приєднання вторинних інфекцій
• Патоморфологія:
-
Легка форма - гостре катаральне запалення ВДШ, глотки, регіональних лімфатичних вузлів, гострий коньюктивіт.
-
Слизова оолонка ВДШ гіперемована, набрякла, з петихіальними крововиливами, лімфогістоцитарною інфільтрацією та вираженою десквамацією епітеліальних клітин
-
У цитоплазмі фуксинові включення, ядро збільшене
-
В ексудаті, що складається з білкових мас з незначною к-тю макрофагів, лімфоїдних клітин, нейтрофілів та альвеолярного епітелію наявні аденовірусні клітини
-
В міжальвеолярних перегородках зустрічаються аденовірусні клітини, іноді у альвеолах утворюються гіалінові мембрани.
-
Тяжка форма - обумовлена генералізацією інфекції або приєднанням вторичних інфекцій
-
При генералізації розмножуються в епітеліальних клітинах кишківника, печінки, нирок, підшлункової залози, гангліозних клітинах головного мозку утворюючи аденовірусні клітини
-
У цих органах виникають розлади кровопостачання та виникає некроз
-
Приєднянна вторинних інфекцій викликає некроз та нагноєння.