Материал: экз патан кафедра 1 (2)
Міокард, печінка, нирки — дистрофічні зміни.
Жовчний міхур — запалення (холецистит).
Ускладнення:
Кишкові
-
Кровотеча — виникає на 3 тижні хвороби, може бути смертельною.
-
Прорив виразки — виявляється на 4 тижні хвороби. Знаходять проникнення черевнотифозних гранульом у глибокі відділи м’язового шару кишки і некроз очеревини.
-
Перитоніт — спричинений розривом виразки, некротичними змінами брижових лімфатичних вузлів або надривом капсули селезінки.
Позакишкові
-
Пневмонія (стафілококова, пневмококова)
-
Гнійний перихондрит гортані з розвитком пролежнів на вході в стравохід
-
Воскоподібні некрозу прямих м’язів живота (ценкерівський некроз)
-
Гнійний остеомієліт
-
Внутрішньом’язові абсцеси
-
Менінготиф
-
Нефротиф
-
Міокардит
-
Черевнотифозний сепсис
Бактеріальні інфекції. Сальмонельози: визначення, етіологія, патоморфологія окремих форм, ускладнення.
Сальмонельоз — це кишкова інфекція, зумовлена сальмонелами, що належить до групи антропозоонозів і характеризується переважним ураженням тонкого кишечника.
Етіологія: Збудниками сальмонельозів можуть бути бактерії сімейства Enterobactericae роду Salmonellae. Найчастіше збудниками сальмонельозів є Salmonella typhimurium, Salmonella enteriditis (Gartneri) та Salmonella cholerae suis. Зараження відбувається аліментарним шляхом. Джерелом зараження можуть бути хворі люди і носії, а також м’ясо худоби і птахів при недотриманні правил забою тварин і зберігання м’яса, курячі яйця.
Патоморфологія окремих форм:
1) Інтестинальна, або токсична форма — розвивається, в основному, при харчовому отруєнні. Для неї характерна картина найгострішого гастроентериту, який призводить до різкого зневоднення організму. Захворювання схоже з холерою, тому його називають «домашня холера».
2) Септична форма — характеризується тим, що при незначно виражених змінах у тонкій кишці (гіперемія, набряк, гіперплазія лімфатичного апарату) має місце гематогенна генералізація збудника з утворенням у багатьох органах (легенях, головному мозку тощо) метастатичних гнійників.
3) Черевнотифозна форма — нагадує черевний тиф. Збудниками є Salmonella paratyphi A i Salmonella paratyphi B. В кишках, лімфовузлах, селезінці розвиваються зміни, подібні до таких при черевному тифі, але слабше виражені. Кишкові ускладнення при черевнотифозній формі зустрічаються рідко.
Ускладнення: колапс, інфекційно-токсичний шок, гостра ниркова недостатність, тромбогеморагічний синдром, токсична енцефалопатія, набряк мозку, набряк легень, кровотечі, перфорації, порушення функції печінки, рестриктивний гастрит. Кровотечі і перфорації зазвичай виникають на 3-4 тиждень.
Бактеріальні інфекції. Дизентерія: визначення, етіологія патоморфологія місцевих та загальних змін, ускладнення та причини смерті.
Дизентерія, або шигельоз — це гостре кишкове інфекційне захворювання з переважним ураженням товстої кишки і явищами інтоксикації.
Етіологія: Збудниками є група споріднених бактерій — шигел — з частою зміною їх видів. Зараження відбувається фокально-оральним шляхом. Інкубаційний період складає до 3 діб.
Морфогенез: Виділяють такі стадії в морфогенезі дизентерії:
Катарального коліту (2-3 дні) — характеризується гіперемією та набуханням слизової оболонки кишки, в якій знаходяться поверхневі ділянки некрозу і крововиливи. Просвіт кишки звужений через спазм м’язового шару. На мікроскопічному рівні знаходять злущення епітелію, в цитоплазмі якого знаходять шигели, гіперемія, набряк, крововиливи та осередки некрозу слизової оболонки. В стромі — лімфоцитарні інфільтрати.
Фібринозного, частіше дифтеричного, коліту (5-10 днів) — стадія змінює катар слизової оболонки. На вершині її складок і між складками з’являється фібринозна плівка коричнево-зеленого кольору. Стінка кишки потовщена, просвіт різко звужений. Слизова оболонка по периферії некротичних осередків, як і підслизовий шар, набрякла, інфільтрована лейкоцитами, з фокусами геморагій. В підслизовому (так званому мейснерівському) та міжм’язовому (так званому ауербаховому) сплетеннях знаходять дистрофічні і невротичні зміни (вакуолізація, каріолізис нервових клітин, розпад нервових волокон, розмноження лемоцитів).
Виразкового коліту (10-12-й день захворювання) — характеризується виразками, що виникають насамперед в прямій і сигмовидній кишках у зв’язку з відторгненням плівок і некротичних мас. Виразки мають неправильні контури і різну глибину. В дні виразок некротичні маси, інфільтровані нейтрофілами. Підслизова оболонка набрякла, з вираженою поліморфноядерною інфільтрацією.
Загоювання виразок (3-4 тижні) — характеризується переважанням процесів регенерації. Дефекти слизової оболонки заповнюються грануляційною тканиною. Можлива повна регенерація при незначних дефектах слизової оболонки. При глибокій і розповсюдженій деструкції слизової оболонки утворюються рубці, які призводять до звуження просвіту кишки. Можливе в’яле загоювання виразок, при цьому з’являються псевдополіпи слизової оболонки.
У дітей на фоні катарального запалення можливе виникнення змін лімфатичного апарату кишки. Відбувається гіперплазія клітин солітарних фолікулів, вони збільшуються в розмірах і виступають над поверхнею слизової оболонки (фолікулярний коліт). Центральні ділянки фолікулів можуть підлягати некрозу та гнійному розплавленню, на поверхні фолікулів з’являються виразки (фолікулярно-виразковий коліт).
Загальні зміни (не мають будь-яких характерних рис):
Регіонарні лімфовузли — виникає запалення (лімфаденіт) з явищами мієлоїдної метаплазії.
Селезінка — спостерігається гіперплазія лімфоїдних клітин. Сама селезінка незначно збільшується у розмірах.
Серце, печінка — часто виникає жирова дистрофія. У печінці, крім того, можлива поява дрібноосередкових некрозів.
Нирки — нерідко спостерігається некроз епітелію канальців.
Порушення мінерального обміну — виникають досить часто і ведуть до появи вапнових метастазів, утворення мікро- і макролітів.
Ускладнення:
-
Кишкові
-
Перфорація (мікроперфорація) виразки з розвитком парапроктиту або перитоніту
-
Флегмона кишки
-
Внутрішньокишкова кровотеча
-
Рубцеві стенози кишки
-
Позакишкові
-
Бронхопневмонія
-
Пієліт та пієлонефрит
-
Серозні (токсичні) артрити
-
Пілофлебітичні абсцеси печінки
-
Амілоїдоз
-
Виснаження (кахексія)
Смерть хворих найчастіше настає внаслідок кишкових та поза кишкових ускладнень.
Бактеріальні інфекції. Ієрсиніоз: визначення, етіологія, патоморфологія клініко-морфологічних форм, ускладнення та причини смерті.
Ієрсиніоз – гостре інфекційне захворювання, яке характеризується ураженням шлунка та кишечника зі схильістю до генералізації процесу та ураженням різних органів.
Відноситься до зоонозів. У природі уснує природний резервуар хвороби (гризуни, кішки, собаки, свині, велика і мала рогата худоба). Джерелом зараження можуть бути хворі на ієрсиніоз та носії. Частіше хворіють діти.
Збудник – Yersinia enterocolitica. Шлях зараження аліментарний через заражені овочі, фрукти, м’ясо, молоко.
Після зараження інфект долає шлунково-кишковий бар’єр, проникає в слизову тонкої кишки, викликає ентерит. Потім ієрсинії лімфогенно проникають в мезентеріальні ЛВ, де розмножуються і накопичуються – розвивається мезентеріальний лімфаденіт. В подальшому відбувається прорив бактерій із лімфатичної системи в кров, що призводить до дисемінації інфекції, ураження внутрішніх органів, інтоксикації. Адекватна імунна реакція на збудника закінчується видужанням.
Виділяють 3 клініко-морфологічні форми захворювання:
|
Абдомінальна форма |
Апендикулярна форма |
Септична форма |
|
Протікає за типом гастроентероколіту/ентериту. Домінує катаральний або катарально-виразковий ентерит. Слизова термінального відділу клубової кишки набрякла, просвіт її звужений, у ділянці гіперплазованих групових лімфоїдних фолікулів круглі виразки. Характерна інфільтрація всіх шарів стінки кишки нейтрофілами, мононуклеарними клітинами, еозинофілами, плазматичними клітинами. На дні виразок – ієрсиніїта поліморфноядерні лейкоцити. Мезентеріальні ЛВ збільшені, спаяні в пакети, тканина інфільтрована поліморфноядерними лейкоцитами, еозинофілами, гістіоцитами. Печінка збільшена, дистрофія гепатоцитів. Селезінка гіперплазована, з редукцією лімфоїдної тканини. Імунокомплексні ушкодження – васкуліти, тромбоваскуліти, фібриноїдний некроз. |
Виявляються будь-які форми гострого апендициту, що поєднується з термінальним ілеїтом та брижевим мезаденітом. У стінці апендикса значна інфільтрація поліморфноядерними лейкоцитами, еозинофілами, гістіоцитами, інколи ієрсиніозні гранульоми, які складаються з макрофагів, епітеліоїдних клітин та поодиноких кл. типу Пирогова-Лангханса. Для гранульом характерні каріорексис та гнійне розплавлення. |
Перебігає за типом септицемії. У 50% випадків закінчується летально. |
Ускладнення мають інфекційно-алергічний характер. У ранньому періоді можливі перфорація виразок кишок з розвитком перитоніту, жовтяниці, пневмонії. У пізньому періоді – поліартрит, вузликова еритема, синдром Рейтера, міокардит.
Смерть спостерігається в основному при септичній формі.
Бактеріальні інфекції. Холера: визначення, етіологія, патоморфологія стадій холери, ускладнення та причини смерті.
Холера – гостра інфекційна хвороба з переважним ураженням шлунка та тонкої кишки. Холера відноситься до групи карантинних/конвенційних інфекцій, надзвичайно контагіозна. Суворий антропоноз.
Збудник – холерний выбріон (Коха), вібріон Ель-Тор. Джерело зараження – хворий на холеру та вібріоносій. Резервуар збудника – вода. Зараження ентеральне при вживанні інфікованої води.
Інкубаційний період 3-5 діб. Вібріони долають кислотний бар'єр шлунка, розмножуються та виділяють екзотоксин у тонкій кишці, внаслідок чого слизова останньої виділяє надмірну кількість ізотонічної рідини, що призводить до профузної діареї. Відбувається зневоднення організму, гіповолемічний шок, обмінний ацидоз, згущення крові та гіпоксія, прогресуюча олігурія та зниження температури тіла (алгідний період холери). Прогресуючий ексикоз і порушення електролітного балансу відіграють провідну роль у виникненні холерної коми.
У розвитку холери розрізняють 3 періоди:
|
Холерний ентерит |
Холерний гастроентерит |
Алгідний період |
|
Має серозний або серозно-геморагічний характер. Слизова набрякла, повнокровна, відмічається гіперсекреція келихоподібних клітин з виділенням секрету в порожнину кишки. Поодинокі/багаточисленні крововиливи. |
Явища ентериту зростають, епітеліальні клітини вакуолізуються, втрачають мікроворсинки, деякі гинуть та десквамуються. Приєднується серозний або серозно-геморагічний гастрит. Прогресуюче зневоднення внаслідок діареї, блювоти. |
У тонкій кишці різке повнокрів'я, набряк, некроз, злущення епітеліальних клітин ворсин, інфільрація слизової лімфоцитами, плазматичними клітинами, нейтрофілами, осередки крововиливів. Петлі кишки розтягнуті, в їх порожнині безбарвна рідина без запаху, що має вигляд рисового відвару (3-4 л). Прояви ексикозу яскраво виражені. Швидке трупне задубіння («поза гладіатора»), суха, зморшкувата шкіра («руки прачки»), слизові оболонки сухі, серозні оболонки вкриті липким слизом, який тягнеться у вигляді ниток. Селезінка зменшена, зморшкувата, фолікули атрофовані, гемосидероз пульпи. У печінці дистрофія гепатоцитів та осередкові некрози паренхіми. Жовчний розтягнуутий прозорою «білою жовчю». У нирках некроз епітелію канальців головних відділів нефрона. У міокарді та ГМ дистрофічні та некробіотичні зміни. |
Специфічні ускладнення: холерний тифоїд (дифтеритичний коліт, підгострий екстракапілярний гломерулонефрит/некроз епітелію ниркових канальців), постхолерна уремія (численні інфарктоподібні некрози у корковій речовині нирок). Неспецифічні ускладнення: пневмонія, абсцеси, флегмона, рожа, сеспис.
Смерть настає в алгідний період від зневоднення, коми, уремії, інтоксикації.
Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
Кір – гостре висококонтагіозне інфекційне захворювання, для якого характерні катаральні запалення слизових оболонок верхніх дихальних шляхів, кон’юнктиви та пламисто-папульозних висипів на шкірі. Діти молодше 3х років та дорослі рідко хворіють.
Збудник - РНК-місний вірус, що відноситься до міксовірусів. Передача повітряно-крапельним шляхом.
Вірус потрапляє у верхні дихальні шляхи і в кон'юнктиву очей. В епітелії слизових оболонок вірус викликає дистрофічні зміни і проникає в кров, що супроводжується короткочасною вірусемією, наслідком якої є розселення вірусу в лімфоїдну тканину, викликає в ній імунну перебудову. Вірусемія стає більш вираженою та тривалою, з'являється висип. Із закінченням висипань на шкірі вірус зникає з організму.
Тривалість захворювання — 2-3 тиж. Перенесений кір залишає стійкий імунітет.
У слизовій оболонці зіву, трахеї, бронхів, кон’юнктиві катаральне запалення. Слизова набрякла, повнокровна, секреція слизу різко підвищена, що супроводжується нежитєм, кашлем, сльозотечею.
У важких випадках можуть виникнути некрози, слизова оболонка стає тьмяною, сірувато-жовтого кольору, на поверхні її видно дрібні грудочки. Набряк і некрози слизової оболонки гортані можуть викликати рефлекторний спазм її мускулатури з розвитком асфіксії – несправжній круп. Мікроскопічно у слизових оболонках - гіперемія, набряк, вакуольна дистрофія епітелію, аж до її некрозу і злущення, посилена продукція слизу слизовими залозами.
Для кору характерною є метаплазія епітелію слизових оболонок в багатошаровий плоский, яка спостерігається в ранні терміни (5-6-й день хвороби) і різко знижує бар'єрну функцію епітелію.
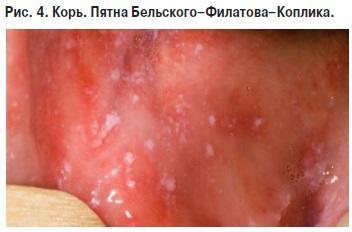
Енантема визначається на слизовій оболонці щік відповідно малим нижніх кутніх зубів у вигляді білуватих плям, Більшовського—Філатова—Коплика.
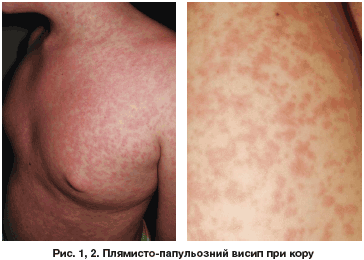
Екзантема у вигляді великоплямистого папульозного висипу з'являється на шкірі спочатку за вухами, на обличчі, шиї, тулубі, потім на розгинальних поверхнях кінцівок. Мікроскопічно елементи висипу являють собою осередки набряку, гіперемії, відзначаються вакуолізація епідермісу, аж до фокусів некрозу, набряк і явища неповного ороговіння(паракератоз). В мигдалинах, червоподібному відростку і лімфатичних вузлах - гігантські багатоядерні макрофаги.
Серед ускладнень центральне місце займають ураження бронхів та легень, пов'язані з приєднанням вторинної вірусної та бактеріальної інфекції. Уражається не тільки внутрішня оболонка бронхів(ендобронхіт),але також середня(мезобронхит) і зовнішня (перибронхіт). Панбронхит часто має некротичний або гнійно-некротичний характер.
Смерть хворих на кір пов'язана з легеневими ускладненнями, а також з асфіксією при несправжньому крупі.
Хвороби ,що обумовлені РНК-ВІРУСАМИ:
-
Кір
-
Епідемічний паротит
-
Краснуха
КІР
Кір-гостре інфекційне захворювання,для якого характерні катаральні запалення:
-слизових верхніх дихальних шляхів
-кон’юктиви
-плямисто-папульозні висипи шкіри
Етіологія:Збудник хвороби РНК-вірус(параміксовірус)
Патогенез:
-
Передається повітряно-крапельним шляхом
-
Вірус проникає у ВДХ і кон’юктиву ока
-
В епітелії слизових вірус викликає дистрофічні зміни
-
Проникає в кров-вірусемія-висипи на шкірі
-
Розселення вірусу в лімфоїдну тканину-імунна перебудова
-
Після захворювання формується стійкий імунітет
Патологічна анатомія:
В слизовій зіва,трахеї,бронхів,конюктиві-катаральне запалення.
Слизова набухла,повнокровна=кашель,сльозотеча,нежить
Несправжній круп-внаслідок набряку і некрозу гортані,що викликає спазм м’язів.
Мікроскопічно:
-
Гіперемія
-
Набряк
-
Вакуольна дистрофія епітелію-некроз-злущування
-
Посилена продукція слизу
-
Лімфогістіоцитарна інфільтрація
-
Метаплазія епітелію в багатошаровий плоский
Внаслідок вірусемії виникають:
Енантема-білі плями Більшовського-Філатова-Копліка на слизовій щоки
Екзантема-великоплямистий папульозний висип на шкірі
Мікроскопічно:
-
Лімфоцитарна інфільтрація сосочкового шару
-
Вакуолізація епідермісу аж до фокусів некрозу
-
Набряк
-
Неповне ороговіння(паракератоз)
В лімфовузлах,селезінці,лімф.органах ШКТ проліферація В-залежних зон і збільшення центрів розмноження фолікулів.
В мигдаликах і лімфовузлах гігантські багатоядерні макрофаги.
В між альвеолярних перегородках легень фокуси проліферації плазматичних і лімфоїдних клітин.
Можливий розвиток інтерстиційної пневмонії,при якій в стінці альвеол утворюються химерні гігантські клітини- гігантоклітинна корова пневмонія
Рідко виникає коровий енцефаліт-поява інфільтратів в білій речовині мозку.
Ускладнення:
Eндобронхіт,мезобронхіт,перибронхіт,некротичний /гнійний панбронхітбронхоектази,абсцеси,гнійний плеврит,пневмонія,пневмосклероз.
Смерть:
Через легеневі ускладення,асфіксію при несправжньому крупі.
Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
Краснуха – вірусна інфекція, що перебігає у формі набутої (із повітряно-краплинним механізмом передачі, маловираженими клінічними проявами і доброякісним завершенням) та уродженої (із трансплацентарним механізмом передачі і розвитком тяжких вад плода).
Збудник – РНК-вмісний вірус. Джерело інфекції – хворий чи вірусоносій; механізм передачі – повітряно-краплинний, трансплацентарний; сприйнятливість – загальна, особливо висока у дітей 2-9 років.
Краснуха поділяється на дві форми в залежності від механізму (шляху) зараження – набуту і природжену.
У типовому варіанті набута форма захворювання розпочинається з появи висипу, підвищення температури тіла зазвичай не вище 38ОC і лімфаденопатії, але слід зауважити, що патогномонічних симптомів або ознак краснуха не має. Поява висипки вважається першим днем захворювання, типовою є цефалокаудальна спрямованість розповсюдження екзантеми. Висипка у вигляді дрібно-плямистих окремих елементів рожевого кольору, які протягом доби, розповсюджуються з обличчя на шию, тулуб і кінцівки, при чому на ногах висипка зазвичай найменш виразна. Пропасниця при неускладненому перебігові краснухи зазвичай не перевищує 38ОC і триває одну-дві доби від дня висипки.
|
|
Транзиторні |
Перманентні |
Віддалені |
|
Типові ознаки |
Низька вага при народженні, тромбоцитопенічна пурпура, гепатомегалія, спленомегалія, кісткові ураження |
Сенсонейронна глухота, периферійний станоз ЛА, відкритий артеріальний протік, септальний дефект шлуночків, ретинопатія, катаракта, мікрофтальмія, крипторхізм, пахова грижа, ЦД |
Периферійний стеноз ЛА, ментальна ретардація, центральні дефекти мовлення, ЦД, хвороба імунних комплексів, гіпогамаглобулінемія |
|
Нетипові ознаки |
Мутна рогівка, гепатит, загальна лімфаденопатія, гемолітична анемія, пневмоніти |
Міопія, тиреоїдит, аномалії дерматогліфіки, глаукома, аномалії міокарда |
Міопія, тиреоїдит, гіпотиреоз, дефіцит гормону росту, хронічна висипка, пневмоніт, прогресуючий паненцефаліт. |
Найбільш поширені ускладнення – артралгії і артрити. Найбільш загрозливі – менінгоенцефаліт або енцефаліт. Також можуть виникнути тромбоцитопенія, прогресуючий краснушний енцефаліт, гострий ідіопатичний поліневрит (синдром Гійена-Барре), міокардит.
Летальність від набутої краснухи низька і обумовлена виникненням ускладнень: менінгоенцефалітом або тромбоцитопенією, які неможлово попередити в процесі лікування.
КРАСНУХА
Краснуха-гостре інфекційне захворювання,що характеризуються :
-
пятнистими висипами на шкірі
-
незначним катаральним запаленням ВДШ і кон’юктиви
-
збільшенням лімфовузлів потиличних та латеральних шийних
Етіологія:Збудник краснухи РНК-ВІРУС (Рубівірус)
Джерелом захворювання є людина