Материал: экз патан кафедра 1 (2)
121. Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
Етіологія: Збудник захворювання — вірус кору, походить з роду Morbillivirus, відноситься до родини Paramyxoviridae. Вірус кору, окрім типової гострої форми, має відношення до такого тяжкого захворювання як підгострий склерозуючий паненцефаліт. Не мають тваринного резервуару. Існує тільки один серотип РНК -вмісного вірусу кору. Вірус має гемагглютинін- і гемолізинактивні властивості. На відміну від інших параміксовірусів вірус кору не має нейрамінідазної активності. Культивується на клітинах нирок людини і мавп. Отримано атенуйовані штами вірусів кору, які використовуються в живій протикоровій вакцині.
Мало стійкий у довкіллі — він швидко інактивується під впливом сонячного світла, ультрафіолетових променів, при нагріванні до 50 °С, під впливом дезінфекуючих засобів. Залишається вірулентним в аерозолі протягом однієї години після потрапляння з організму хворого у довкілля. При кімнатній температурі зберігає активність до 1—2 діб, при низькій температурі — протягом кількох тижнів.
Патоморфологія: Патоморфологічно спостерігають повнокров’я слизових оболонок, вогнищевий набряк, поверхневі некрози клітин епітелію з подальшим неправильним зроговінням і злущенням, виявляють патогномонічні для кору плями Бєльського–Філатова–Копліка. Характерним для корового запального процесу є проникнення вірусу вглиб тканин, ушкодження не лише слизової оболонки, а й підлеглих тканин, унаслідок чого можуть виникати перибронхіт, мезобронхіт з поширенням запального процесу на інтерстиціальну тканину. Патологічні зміни досягають максимуму на 1–2-й день висипань. До кінця періоду висипань нормалізується кровотворення і клітинний склад периферійної крові, регресують запальні процеси в шкірі і слизових оболонках, поступово відновлюється нормальна структура органів і тканин.
Ускладнення: може призвести до пневмонії, вушної інфекції (отиту), запалення мозку (енцефаліту), інших серйозних ускладнень, а також до інвалідності та смерті.
Причини Смерті: Як наслідок підгострого склерозуючого паненцефаліту — повільна форма корового енцефаліту. Найчастіше зустрічається у дітей, які перенесли кір до дворічного віку. Розвивається через кілька років після захворювання і зазвичай за кілька місяців призводить до деменції і смерті, зустрічається з частотою більше 1:1000000
122. Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
Етіологія: Збудник—РНК-геномний вірус роду Rubivirus родини Togaviridae. Усі відомі штами відносять до одного серотипу. У зовнішньому середовищі вірус швидко інактивується під впливом ультрафіолетових променів, дезінфектантів і нагрівання. При кімнатній температурі вірус зберігається упродовж декількох годин, добре переносить замороження. Він проявляє тератогенну активність
Патогенез: Вірус проникає у організм через слизову оболонку носоглотки та поширюється з кров'ю, призводить до появи висипань на шкірі талімфаденопатії.Особливо характерні лімфаденіт потиличних лімфатичних вузлів. У вагітних порушення у розвитку плоду відмічаються при їхньому захворюванні на 3-16-ому тижні вагітності. При розвитку краснухи у вагітних у період вірусемії збудник з кров'ю легко долаєплацентарнийбар'єр та вражає плід. Одночасно внаслідок вірусного ураженняендотеліюкровоносних судин плаценти порушується живлення плоду. (сповільнення росту та порушення нормального формування органів плоду з розвитком вроджених вад. Вплив вірусу на ембріональні тканини найбільш виражений по відношенню до органів та систем, що були уражені вірусом в процесі активного формування (активного поділу клітин).
Морфологічна характеристика:
інкубаційний період – 18-23 дні;
продромальний період – 1-2 дні: – слабовиражений інтоксикаційний синдром; – слабовиражений катаральний синдром (риніт, фарингіт, катаральна ангіна); – збільшення задньошийних, потиличних лімфовузлів;
період висипань – 3-4 дні:
– екзантема (дрібноплямиста, блідо-рожева, на обличчі, тулубі, розгинальних поверхнях кінцівок, на незміненому фоні, виникає одномоментно); – інтоксикаційний синдром (слабовиражений); – збільшення задньошийних, потиличних лімфовузлів (рідше – поліаденія).
Наслідки: До частих відносять артрити. До рідкісних ускладнень відносять тромбоцитопенічна пурпура (десь 1 випадок на 3000 хворих), міокардит, синдром Гієна — Барре, енцефаліт, неврит і гостру аплазію кісткового мозку. Гострий посткраснуховий енцефаліт виникає у одному випадку на 5000-6000 хворих і клінічно дуже схожий на коровий енцефаліт, але на відміну від нього, ураження центральної нервової системи при краснусі не призводить до деміелінізації. У вагітних можливі мертвонародження та мимовільні аборти. Специфічні ускладнення: менінгіт, енцефаліт, синовіїт.
123. Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
Скарлатина - це гостре інфекційне захворювання, що характеризується інтоксикацією, типовим висипом і запальними змінами, переважно в зіві.
Етіологія - B - гемолітичний Strept гр. А, частіше хворіють діти від 3 до 10 років.
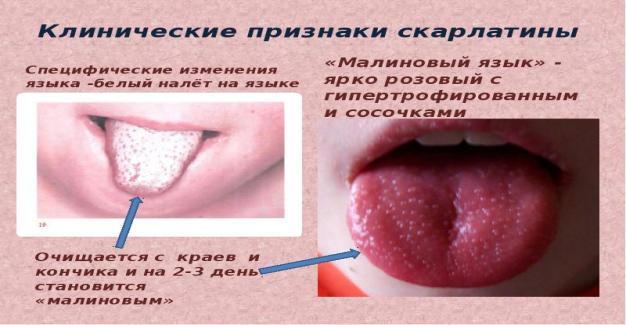
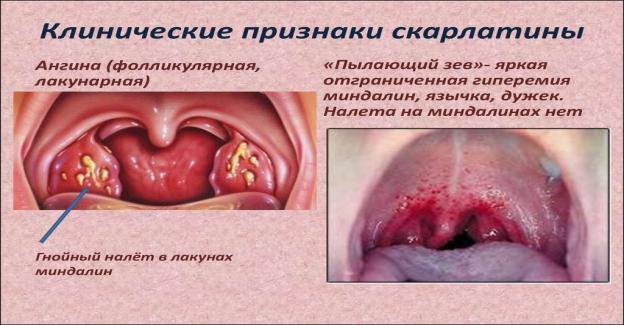
Місцевий осередок при скарлатині носить назву первинного скарлатинозного афекту, а в поєднанні з регіонарним лімфаденітом - первинного комплексу. Найбільш часта локалізація - зів і мигдалики. Слизова оболонка повнокровна, червона ( "палаючий зів" і "малиновий язик"). Мигдалики яскраво-червоні, соковиті, збільшені - розвивається катаральна ангіна, потім некротична, яка у важких випадках переходить в фібринозно-некротичну. Залежно від тяжкості хвороби некрози можуть поширюватися на м'яке піднебіння, глотку, середнє вухо. Шийні л / в збільшені, повнокровні, з вогнищами некрозів.
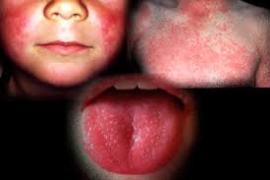
Загальні зміни - пов'язані з токсемією і проявляються утворенням точкових висипів на гіперемованій шкірі. Висип з'являється в перші два дні хвороби і покриває всю поверхню тіла за винятком носогубного трикутника.
Мікроскопічно в шкірі виявляються периваскулярні лімфогістіоцитарні інфільтрати, повнокрів'я судин, набряк, ексудація. У поверхневих шарах епітелію - дистрофія, некроз, паракератоз (незавершене зроговіння). Через 3-4 тижні висип зникає і розвивається пластинчасте злущення у вигляді відторгнення рогового шару, особливо там, де роговий шар товстий (долоні).
У внутрішніх органах (печінці, нирках, міокарді) визначається дистрофія і лімфогістіоцитарна інфільтрація, в органах кровотворення - гіперплазія фолікулів.
Ускладнення 1 періоду - токсичного і гнійного характеру.
- заглотковий абсцес,
- отит,
- остеомієліт скроневої кістки,
- лімфаденіт,
- флегмона шиї,
- абсцес мозку,
- гнійний менінгіт.
Виникнення 2 періоду неможливо передбачити, тому що він наступає незалежно від тяжкості 1 періоду. На 2-3 тижні хвороби після світлого проміжку з'являються ознаки повернення хвороби: місцеві і загальні зміни без висипу.
Ускладнення 2 періоду - алергічні:
- гострий або хронічний гломерулонефрит,
- артрит,
- ендокардит,
- васкуліти
До смерті, як правило, призводять захворювання нирок, ревматична хвороба та артрит.
СКАРЛАТИНА
Скарлатина-одна із форм стрептококової інфекції у вигляді гострого інфекційного захворювання з:
-
місцевими запальними змінами зіву
-
Типовим висипом
Етіологія: Збудником є В-гемолітичний стрептокок групи А.
Патогенез:
Передається повітряно-крапельним шляхом,через їжу(молоко),через предмети.
-
Стрептокок фіксується в мигдаликах-лімфаденіт
-
Розповсюдження по лімфатичних шляхах і проникнення в кров
-
Розпад в крові мікробних тіл і алергія на їх антигени.
-
Прояв алергії з боку шкіри,суглобів,нирок,серця,судин.
-
Проникність тканин збільшується—інвазія стрептокока в органи---сепсис
Патологічна анатомія:
«палаючий зів»-повнокрів’я зіву і мигдаликів
Малиновий язик-повнокрів’я язика
Катаральна ангіна-мигдалики збільшені,соковиті
Некротична ангіна-сірі осередки некрозу
Виразки при відторгненні некротичних мас
Лімфаденіт
Дрібнокраплинний висип по всьому тілу(окрім носо-губного трикутника)
Дистрофічні зімни епітелію,паракератоз
В печінці,міокарді,нирках дистрофічні зміни і інфільтрації
В селезінці,лімфоїдній тканині кишечнику гіперплазія В-зон
Мікроскопічно:
Повнокрів’я,осередки некрозу,фібринозне запалення,ланцюжки стрептококів,лейкоцитарна інфільтрація
Характерним є приєднання гломерулонефриту
Ускладнення:
Отит-зниження слуху
Гломерулонефрит-зниження функції нирок
Смерть від токсемії або септичних ускладнень
124. Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
Поліомієліт (син. епідемічний дитячий параліч, хвороба Гейне-Медіна) – гостре інфекційне захворювання вірусної етіології, збудник якого, потрапляючи в нервову систему, селективно уражає передні роги спинного мозку і рухові ядра стовбура мозку, внаслідок чого виникають мляві паралічі і м’язові атрофії.
Етіологія: поліовіруси сімейства Picornaviridae роду Enterovirus.
Інкубаційний період складає в середньому 17 днів, після чого може розвиватися препаралітична стадія і стадія паралічів. 1)У препаралітичній стадії можна виділити дві фази. Початковими симптомами є лихоманка, нездужання, потім симптоматика нагадує вірусний менінгіт. При непаралітичних формах хворий видужує, перенісши в тій або іншій формі одну або обидві фази препаралітичної стадії. 2)Паралітична стадія.
Спінальна форма. Розвиток паралічу часто починається м’язовими фасцикуляціями, супроводжується вираженим болем у кінцівках. При меншому об’ємі ураження на перший план виступає асиметричний “плямистий” характер паралічів. У вражених кінцівках сповільнюється ріст кісток; при рентгенографії визначаються ознаки остеопороза.
Стовбурова форма (поліоенцефаліт). Спостерігаються лицеві паралічі, паралічі язика, глотки, гортані.
Найбільше при поліомієліті уражається спинний мозок, м’язи нижніх кінцівок. Характерні особливості м’язів уражених вірусом поліомієліту - атонія, арефлексія, «мозаїчність» ураження м’язів, атрофія, розхитаність суглобів.
Ускладнення: деформація хребта та кінцівок і ,як наслідок, інвалідність, пневмонія, міокардит, важкі шлунково -кишкові розлади з кровотечею, виразками, кишкова непрохідність.
Безпосередньою причиною смерті є дихальний параліч унаслідок прямого ураження дихального центру при бульбарній формі або залучення в процес міжреберних м’язів і діафрагми при висхідному паралічі.
ПОЛІОМІЄЛІТ
Поліомієліт - гостре інфекційне захворювання, яке характеризується загальнотоксичними проявами та ураженнями ЦНС по типу млявих периферичних паралічів.
Етіологія. Збудник -ентеровірус (Poliovirus hominis)
Джерелом інфекції є хворі на поліомієліт або вірусоносії. Вірус виділяється зі слизом із носогорла та з калом. Основні шляхи передачі інфекції — фекально-оральний та повітряно-краплинний. Джерелом інфекції можуть бути і харчові продукти, вода, іграшки білизна, стічні та ґрунтові води, забруднені фекаліями хворих
Після перенесеного захворювання залишається стійкий імунітет (утворюються віруснейтралізуючі антитіла).
Патогенез :
-
Зараження вірусом поліомієліту здійснюється рег os (горлові мигдалики).
-
Вірус активно розмножується в кишечнику та регіональних лімфовузлах (ентеральна фаза)
-
Переходить у кров (гематогенна фаза — вірусемія). Гематогенним шляхом по периневральних, лімфатичних, навколосудинних простоках він потрапляє в нервову систему: передні роги спинного мозку, зона ядер черепномозкових нервів, гіпоталамічна ділянка, мозочок тощо; циркулює також і в спинномозковій рідині.
Однак прорив гематоенцефалічного бар'єра та ураження нервової системи спостерігаються лише в 1% заражених, в інших розвивається лише вірусоносійство.
Патологічна анатомія:
Нервові клітини зазнають тяжких змін (вакуолізація, втрата зернистості, зміни форми клітини і ядра, зникнення фібрил і різний ступінь тигролізу аж до повної дегенерації, атрофія клітин). На місці загиблих клітин утворюються нейрофагічні вузлики. Виявляються порушення структури апаратів міжневрального зв'язку — синапсів.
У м'яких мозкових оболонках виявляються запальні зміни, в корінцях — явища периваскулярного набряку.
Загибель третини мотонейронів призводить до млявого паралічу м'язів.
При повному паралічі весь м'яз блідо-жовтого кольору. При частковому ураженні на блідо-жовтому тлі виділяються ділянки рожевого кольору, де збереглася здорова м'язова тканина.
При гістологічному вивченні уражених м'язів виявляється атрофія м'язових волокон, а між ними скупчення жирових клітин ( «жирове переродження»), розростання сполучної тканини, що негативно позначається на скорочувальної функції м'яза.