Материал: экз патан кафедра 1 (2)
Патогенез:
Передається повітряно-крапельним шляхом.
Вхідні ворота-слизова ВДШ.
-
Проникнення вірусу через слизову.
-
Розмноження в регінарних(потиличних і шийних) лімфовузлах
-
Розвиток лімфаденіту---вірусемія
!Вірус має тропність до ендотелію судин,нервової і ембріональної тканини.Тому виникає:
-
Риніт,тонзиліт,конюктивіт
-
Субфебрильна лихорадка
-
Вогнещева запальна реакція-висипання
-
(на розгинах кінцівок,спині,ягодицях)
Як і в кору є енантеми та екзантеми.
Класифікація краснухи:
-
Набута форма
-
Вроджена форма-ураження НС,пороки серця,слуху,зору.
Патологічна анатомія(те саме,що і кір)
Набута форма майже завжди завершується
виздоровленням,тому гістологічні особливості вивчені мало. Найбільше значення має вроджена форма(під час вагітності вірус проникає через плаценту).Наслідки:
-Самостійний аборт
-Внутрішньоутробна загибель плода
-Порушення ембріогенезу(блок.мітозу)
Характерною є класична тріада Грега(синдром вродженої краснухи):
-
Порок серця
-
Катаракта
-
Глухота
Якщо зараження відбувається після завершення органогенезу,то розвиваються фетопатії:
-
Гемолітична анемія
-
Тромбоцитопенічна пурпура
-
Гепатоспленомегалія
-
Гепатит
Ускладнення:
При набутій формі виникають рідко:
артрит,тромбоцитопенія,енцефаліт,енцефаломієліт
Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
Скарлатина - одна з форм стрептококової інфекції у вигляді гострого інфекційного захворювання з місцевими запальними змінами, переважно в зіві, супроводжується типовим поширеним висипом. Хворіють в більшості випадків діти до 16 років.
Збудник — в-гемолітичний стрептокок групи А різних серологічних сероварів. Зараження відбувається переважно повітряно-крапельним шляхом, можлива передача через предмети та продукти харчування (в основному через молоко).
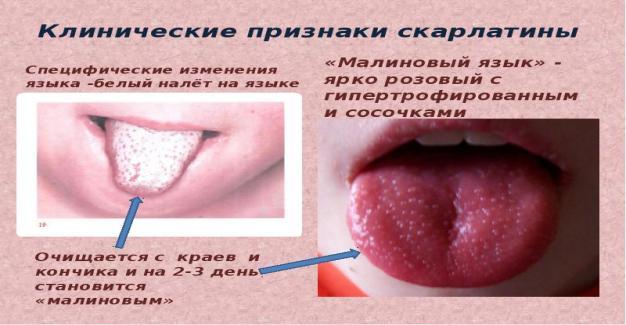
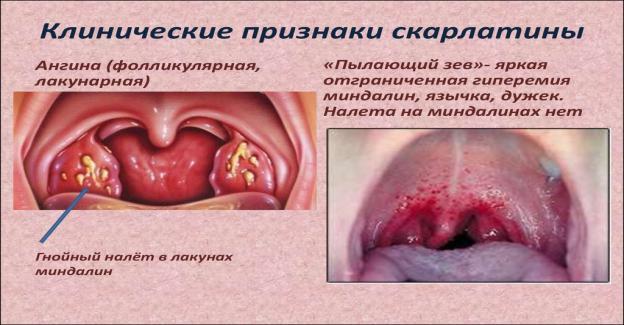
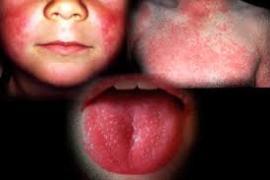
У 1-й період хвороби в зіві і мигдалинах відзначається різке повнокров'я («палаючий зів»), яке поширюється на слизову оболонку порожнини рота, язик (малиновий язик), глотку. Мигдалики збільшені, соковиті, яскраво-червоні - катаральна ангіна. Незабаром на поверхні і в глибині тканини мигдалин з'являються сіруваті, тьмяні вогнища некрозів — типова для скарлатини некротична ангіна.
Шийні лімфатичні вузли збільшені, соковиті, повнокровні, в них можуть зустрічатися вогнища некрозів і явища вираженої мієлоїдною інфільтрації (лімфаденіт).
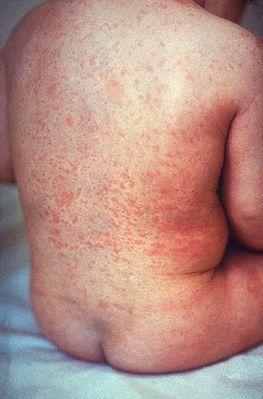
Загальні зміни, що залежать від токсемії, проявляються перш за все в розвитку висипу. Висип з'являється в перші 2 дні хвороби, має дрібноточковий характер, яскраво-червоний колір, покриває всю поверхню тіла, за винятком носогубного трикутника, який різко виділяється на загальному яскраво-червоному тлі шкіри обличчя. У шкірі відзначаються повнокров'я, периваскулярні лімфогістіоцитарні інфільтрати, набряк, ексудація.
У печінці, міокарді та нирках відмічаються дистрофічні зміни та інтерстиціальні лімфогістіоцитарні інфільтрати. В селезінці, лімфоїдній тканині кишечнику спостерігаються гіперплазія В-зон з плазматизацією і мієлоїдна метаплазія.
При важкій септичній формі в області афекту процес приймає поширений гнійно-некротичний характер з утворенням заглоткового абсцесу, отиту, гнійного остеомієліту скроневої кістки, гнійно-некротичного лімфаденіту, флегмони шиї, м'якої — з гнійним розплавленням тканин, твердої— з переважанням некрозу. У найбільш важких випадках розвивається септикопіємії з гнійними метастазами в органи.
Другий період хвороби настає не обов'язково, незалежно від тяжкості першого, і може проявлятися протягом 3-5-го тижня хвороби. Починається з помірною катаральної ангіни. Найістотнішим є приєднання гострого або хронічного гломерулонефриту з можливим виходом в нефросклероз. Можуть спостерігатися шкірний висип, васкуліти, серозні артрити, бородавчастий ендокардит, рідше — фибриноидные зміни стінок великих судин з виходом у склероз.
Ускладнення залежать від гнійно-некротичних змін, наприклад від розвитку хронічного отиту з пониженням слуху, або (у другому періоді) від хронічного захворювання нирок.
Смерть раніше наступала від токсемії або септичних ускладнень. В даний час смертельних випадків немає.
СКАРЛАТИНА
Скарлатина-одна із форм стрептококової інфекції у вигляді гострого інфекційного захворювання з:
-
місцевими запальними змінами зіву
-
Типовим висипом
Етіологія: Збудником є В-гемолітичний стрептокок групи А.
Патогенез:
Передається повітряно-крапельним шляхом,через їжу(молоко),через предмети.
-
Стрептокок фіксується в мигдаликах-лімфаденіт
-
Розповсюдження по лімфатичних шляхах і проникнення в кров
-
Розпад в крові мікробних тіл і алергія на їх антигени.
-
Прояв алергії з боку шкіри,суглобів,нирок,серця,судин.
-
Проникність тканин збільшується—інвазія стрептокока в органи---сепсис
Патологічна анатомія:
«палаючий зів»-повнокрів’я зіву і мигдаликів
Малиновий язик-повнокрів’я язика
Катаральна ангіна-мигдалики збільшені,соковиті
Некротична ангіна-сірі осередки некрозу
Виразки при відторгненні некротичних мас
Лімфаденіт
Дрібнокраплинний висип по всьому тілу(окрім носо-губного трикутника)
Дистрофічні зімни епітелію,паракератоз
В печінці,міокарді,нирках дистрофічні зміни і інфільтрації
В селезінці,лімфоїдній тканині кишечнику гіперплазія В-зон
Мікроскопічно:
Повнокрів’я,осередки некрозу,фібринозне запалення,ланцюжки стрептококів,лейкоцитарна інфільтрація
Характерним є приєднання гломерулонефриту
Ускладнення:
Отит-зниження слуху
Гломерулонефрит-зниження функції нирок
Смерть від токсемії або септичних ускладнень
Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
Поліомієліт — гостре інфекційне захворювання, яке спричинює поліовірус. Хвороба здатна перебігати з ураженням ЦНС, з виникненням парезів і паралічів, іноді закінчуватися смертю захворілого.
Вірус поліомієліту поширюється від людини до людини через фекалії та слину, особливо через заражену їжу та воду. Найбільш вразливими до поліомієліту є діти віком до п'яти років. Джерело інфекції — людина (хвора або носій, що переносить зараження безсимптомно). Зараження може відбутися повітряно-крапельним шляхом, але частіше — при потраплянні до рота активного вірусу (через забруднені руки, їжу). Механічним переносчиком вірусу можуть бути мухи.
Перенесене захворювання залишає після себе стійкий, типоспецифічний імунітет.
Вхідними воротами інфекції є слизова оболонка носоглотки або кишечника. Під час інкубаційного періоду вірус розмножується у лімфатичному глотковому кільці (мигдалики) та кишечнику, регіонарних лімфатичних вузлах, проникає у кров та досягає нервових клітин в центральній нервовій системі, викликаючи її ураження (особливо рухових клітин передніх рогів спинного мозку та ядер черепно-мозкових нервів). Нервові клітини зазнають дистрофічно-некротичних змін, розпадаються та гинуть. Менш виражених змін зазнають клітини мозкового стовбуру, підкоркових ядер мозочка та ще в меншій мірі — клітини рухових ділянок кори головного мозку та задніх рогів спинного мозку. Часто відмічається гіперемія та клітинна інфільтрація м'якої мозкової оболонки. Загибель 1/4—1/3 нервових клітин в потовщеннях спинного мозку веде до розвитку пареза. Повні паралічі виникають при загибелі не менше 1/4 клітинного складу.
Після закінчення гострих явищ, загиблі клітини заміщуються гліозною тканиною з виходом у рубцювання. Розміри спинного мозку (особливо передніх рогів) зменшуються: при однобічному ураженні відмічається асиметрія. У м'язах, іннервація яких постраждала, розвивається атрофія. Зміни внутрішніх органів незначні — у перший тиждень відмічається картина інтерстиціального міокардиту.
Класифікація
|
1. За типом
* Непаралітичні (менінгеальна, абортивна) * Паралітичні (спінальна, бульбарна)
* Стерта * Безсимптомна |
2. За тяжкістю перебігу
Критерії важкості :
|
3. За перебігом (характером)
* З ускладненнями * З нашаруванням вторинної інфекції * Із загостренням хронічних захворювань |
Небезпечні ускладнення поліомієліту - центральний параліч дихання, параліч ковтальних м'язів, висхідний параліч (запалення нервів спинного і головного мозку). Ці ускладнення часто призводять до смерті. Відновлення паралізованих кінцівок можливо при застосуванні лікувальної гімнастики (час відновлення від півроку до півтора років).
ПОЛІОМІЄЛІТ
Поліомієліт - гостре інфекційне захворювання, яке характеризується загальнотоксичними проявами та ураженнями ЦНС по типу млявих периферичних паралічів.
Етіологія. Збудник -ентеровірус (Poliovirus hominis)
Джерелом інфекції є хворі на поліомієліт або вірусоносії. Вірус виділяється зі слизом із носогорла та з калом. Основні шляхи передачі інфекції — фекально-оральний та повітряно-краплинний. Джерелом інфекції можуть бути і харчові продукти, вода, іграшки білизна, стічні та ґрунтові води, забруднені фекаліями хворих
Після перенесеного захворювання залишається стійкий імунітет (утворюються віруснейтралізуючі антитіла).
Патогенез :
-
Зараження вірусом поліомієліту здійснюється рег os (горлові мигдалики).
-
Вірус активно розмножується в кишечнику та регіональних лімфовузлах (ентеральна фаза)
-
Переходить у кров (гематогенна фаза — вірусемія). Гематогенним шляхом по периневральних, лімфатичних, навколосудинних простоках він потрапляє в нервову систему: передні роги спинного мозку, зона ядер черепномозкових нервів, гіпоталамічна ділянка, мозочок тощо; циркулює також і в спинномозковій рідині.
Однак прорив гематоенцефалічного бар'єра та ураження нервової системи спостерігаються лише в 1% заражених, в інших розвивається лише вірусоносійство.
Патологічна анатомія:
Нервові клітини зазнають тяжких змін (вакуолізація, втрата зернистості, зміни форми клітини і ядра, зникнення фібрил і різний ступінь тигролізу аж до повної дегенерації, атрофія клітин). На місці загиблих клітин утворюються нейрофагічні вузлики. Виявляються порушення структури апаратів міжневрального зв'язку — синапсів.
У м'яких мозкових оболонках виявляються запальні зміни, в корінцях — явища периваскулярного набряку.
Загибель третини мотонейронів призводить до млявого паралічу м'язів.
При повному паралічі весь м'яз блідо-жовтого кольору. При частковому ураженні на блідо-жовтому тлі виділяються ділянки рожевого кольору, де збереглася здорова м'язова тканина.
При гістологічному вивченні уражених м'язів виявляється атрофія м'язових волокон, а між ними скупчення жирових клітин ( «жирове переродження»), розростання сполучної тканини, що негативно позначається на скорочувальної функції м'яза.
Трофічні порушення швидко призводять до атрофії і остеопорозу кісток. У важких випадках вони стають з 2-2,5 рази тонше, ніж на здоровій кінцівці. Одночасно з остеопорозом спостерігається відставання росту кісток в довжину.
Усі ці морфологічні зміни пояснюють клінічні прояви поліомієліту:
морфологічні зміни в передніх рогах спинного мозку — поява млявих паралічів у верхніх чи нижніх кінцівках;
зміни в стовбуровому відділі, мозочку та у великих півкулях — паралічі черепномозкових нервів, мозочкові та пірамідні випадіння функцій нервової системи.
Частіше уражується поперековий відділ спинного мозку, потім грудний та шийний. В уражених м'язах зникають волокна, настає атрофія м'язів.
Відновлений період поліомієліту (1—2 міс) характеризується активним репаративним процесом: регенерація потерпілих нервових клітин і відновлення апаратів міжневрональних зв'язків. У стадії залишкових явищ на місці дефекту виникає гліозний рубець або утворюється порожнина.
Дифтерія: етіологія, класифікація, патоморфологія, ускладнення. Причини смерті.
ДИФТЕРІЯ
- гостре інфекційне захворювання,яке характеризується:
-
Фібринозним запаленням у місці первинної фіксації збудника
-
Загальною інтоксикацією,виникає через всмоктування екзотоксину
-
Локальна інфекція (
гематогенне поширення)
Етіологія:
Збудник-паличка дифтерії(коринебактерія).
Джерело зараження-бацилоносії.
Класифікація :
-
дифтерія носоглотки
-локалізована
-поширена
-субтоксична
-токсична
-гіпертоксична
-
дифтерійний круп
-локалізований круп (гортані)
-поширений круп(гортань+трахея )
-низхідний круп (поширення на бронхи)
-
дифтерія носа ,статевих органів ,очей ,шкіри
-
комбінована
Патогенез:
!Екзотоксин збудника пригнічує біосинтез ферментів дихального циклу(паралізує тканинне дихання,змінює холінергічні процеси,порушує синтез катехоламінів,вони накопичуються в тканинах).Діє переважно на:
-
ССС
-
НС
-
Наднирники
-
Дифтерійна паличка розмножується у слизових і виділяє екзотоксин.
-
Екзотоксин викликає некроз епітелію,підвищення проникності судин,набряк тканин і вихід фібриногену з судинного русла.
-
Тромбопластин тканин+фібриноген=фібринозна плівка
Патологічна анатомія:
Мигдалики і зів
-
збільшені ,повнокровні,набряклі,вкриті плівками
-
запалення дифтеритичне
-
епітелій некротизований
-
слизова просочена фібринозним ексудатом з лейкоцитами
Регіонарні лімфовузли шиї
-
Збільшені,повнокровні,з крововиливами
-
Некроз фолікулів
В серці
-
Токсичний міокардит
-
Порожнини розширені в поперечнику
-
М’яз тьмяний,в’ялий,пістрявий з пристінковими тромбами
-
Жирова дистрофія КМЦ
-
Осередки міолізу
!!!Якщо міокардит призводить до гострої серцевої недостатності,то смерть наступає від раннього паралічу серця при дифтерії.
Наслідком міокардиту є кардіосклероз.
В нервовій системі
-Паренхіматозний неврит з розпадом мієліну нервів-язикоглотковий,блукаючий,діафрагмальний
(з часом розвиваються пізні паралічі)
В нирках-некротичний нефроз
В селезінці-гіперплазія В-фолікулів
Дифтерія дихальних шляхів характеризується:
-
Крупозне запалення гортані,трахеї,бронхів з відгортанням фібринозних плівок,які викидаються при кашлі(легко відходять,бо слизова ВДШ і бронхів вислана призматичним і циліндричним епітелієм)-токсин не всмоктується і загальних токсичних проявів немає.
!!!Крупозне запалення гортані при дифтерії-справжній круп.
Якщо розповсюджується на дрібні бронхи-низхідний круп.
Ускладнення: