Материал: экз патан кафедра 1 (2)
Септицемія – визначення, клініко-морфологічна характеристика.
Септицемія – форма сепсису, для якої характерні виражений токсикоз (висока температура, затемнення свідомості), підвищена реактивність організму (гіперергія), відсутність гнійних метастазів і швидкий перебіг. Розвиток часто пов’язаний із стрептококом.
Клініко-морфологічна характеристика. Для септицемії характерні підвищення судинно-тканинної проникності, розвиток фібриноїдних змін стінок судин, алергійних васкулітів, з чим значною мірою пов'язані прояви геморагічного синдрому. Септицемія може розвиватися як ускладнення будь-якого тяжкого інфекційного захворювання.
При розтині тіла, септичний осередок відсутній. Шкіра і склери нерідко жовтого кольору (гемолітична жовтяниця), чітко виражені ознаки геморагічного синдрому у вигляді петехіальних висипів на шікірі, крововиливів у серозних і слизових оболонках. Характерна гіперплазія лімфоїдної і кровотворної тканин в результаті чого різко збільшується селезінка (септична селезінка) і лімфатичні вузли. В кістковому мозку плоских кісток має місце посилене кровотворення + з’являються осередки позакісткового кровотворення. В паренхіматозних органах – серці, печінці, нирках – розвивається проміжне запалення. Строма цих органів набрякла, інфільтрована нейтрофілами, лімфоцитами, гістіоцитами.
Клінічні ознаки: висока температура, остуда, марення, задишка з розвитком дихальної недостатності, прискорений ритм серцевих скорочень.
Септицемія - форма сепсису, для якої характерні виражений токсикоз (висока температура, затемнене свідомість), підвищена реактивність організму (гиперергия), відсутність гнійних метастазів і швидка течія. Розвиток септицемії часто пов'язано зі стрептококом.
При розтині померлих від септицемії септичний вогнище, як правило, відсутня або виражений слабо (вхідні ворота інфекції не виявляються). Шкіра і склери нерідко жовтяничним (гемолітична жовтяниця), чітко виражені ознаки геморагічного синдрому у вигляді петехиальной висипу на шкірі, крововиливів в серозних і слизових оболонках, у внутрішніх органах. Характерна гіперплазія лімфоїдної і кровотворної тканин. У зв'язку з цим різко збільшуються селезінка, яка дає значний шкребок пульпи (септична селезінка), і лімфатичні вузли. У селезінці і лімфатичних вузлах знаходять не тільки проліферацію лімфоїдних і ретикулярних клітин, але і скупчення зрілих і незрілих форм клітин гемопоезу. В кістковому мозку плоских кісток і диафизах трубчастих кісток відзначається посилене кровотворення з утворенням великої кількості юних форм. З'являються також осередки внекостномозгового кровотворення. У паренхіматозних органах - серці, печінці, нирках - розвивається проміжне запалення. Строма цих органів набрякла і інфільтрована нейтрофілами, лімфоцитами, гістіоцитами. Для септицемії характерні підвищення судинно-тканинної проникності, розвиток фібриноїдних змін стінок судин, алергічних васкулітів, з чим значною мірою пов'язані прояви геморагічного синдрому.
Септичний (бактеріальний) ендокардит – визначення, клініко-морфологічна характеристика, ускладнення.
Септичний (бактеріальний) ендокардит – особлива форма сепсису для якої характерне септичне пошкодження клапанів серця. При септичному ендокардиті виражена гіперергія, в зв’язку з чим його розглядають як бактеріальна септицемія.
Клініко-морфологічна характеристика. Основні морфологічні зміни стосуються клапанів серця. Переважає ізольований ендокардит (60-70% випадків). В 50% випадків пошкоджуються лише аортальні клапани. Як на клапанах (склерозованих або ні) виникає поліпозно-виразковий ендокардит. При цьому на склерозованих клапанах з’являються тромботичні накладання у вигляді поліпів, які легко розкришуються і рано просочуються вапном.
При мікроскопічному дослідженні, процес починається з утворення осередків некрозу тканини клапанів, навколо яких спостерігається інфільтрація: лімфоїдні клітини, гістіоцити, багатоядерні макрофаги, нейтрофіли відсутні, колонії бактерій. В міокарді спостерігається гіпертрофія м’язових волокон. В судинній системі знаходять розповсюджені альтеративно-продуктивні зміни: плазморагії і фібриноїдний некроз стінок капілярів, артеріол та вен, пери- та ендоваскуліти. Переважають явища підвищеної судинної активності. Селезінка збільшена, з інфарктами різної давності + розвивається імунокомплексний дифузний гломерулонефрит.
Серед периферичниз ознак характерними є: 1) Петехіальні крововиливи в кон’юктиві ока біля внутрішнього кута повіки ока (плями Лукіна-Лібмана). 2) Вузликові потовщення на долоневих поверхнях кистей (вузлики Ослера). 3) Потовщення нігтьових фаланг («барабанні палички»). 4) Осередки некрозу в підшкірній жировій клітковині. 5) Плями Джейнуея (крововиливи в шкіру і підшкірну клітковину). 6) Жовтяниця.
Ускладнення. Тромбоемболічні ускладнення, джерелом якого є тромбоендокардит з переважною локалізацією в лівому серці. Тромбоемболічний синдром. Інфаркти в легенях, селезінці, нирках, некроз шкіри, гангрена кінцівок, кишок, осередки розм’якшення мозку. Ознаки серцевої компенсації і смерть.
Септичний (бактеріальний) ендокардит - особлива форма сепсису, для якої характерно септичний ураження клапанів серця.
При септичному ендокардиті виражена гиперергия, в зв'язку з чим його можна розглядати як бактеріальну септицемию. Оскільки септичний вогнище знаходиться на клапанах серця, гіперергічні пошкодження піддається перш за все серцево-судинна система, що визначає своєрідність клінічних і патологоанатомічних проявів цього захворювання.
Етіологія і патогенез.
В даний час найбільш частими збудниками бактеріального ендокардиту стали білий і золотистий стафілокок, зеленящий стрептокок (переважно L-форми і мутанти), ентерокок. Зросло значення грамнегативнихбактерій - кишкової і синьогнійної паличок, клебсієли, протея, а також патогенних грибів. В даний час характер гіперергії розшифрований. Показано, що в її основі лежать реакції гіперчутливості, зумовлені впливом циркулюючих в крові токсичних імунних комплексів, які містять антиген збудника. З циркулюючими імунними комплексами пов'язують багато прояви септичного ендокардиту: генералізовані васкуліти, різке підвищення судинної проникності, тромбоемболічний синдром, клітинні реакції строми і ін.
Класифікація.Септичний (бактеріальний) ендокардит поділяють за характером перебігу і наявності або відсутності фонового захворювання.
Виходячи з характеру перебігу захворювання виділяють гострий, підгострий і затяжний (хронічний) септичний ендокардит. Тривалість гострого септичного ендокардиту становить близько 2 тижнів, підгострого - до 3 міс, затяжного - багато місяців і років.
Патологічна анатомія.
Досить характерна і проявляється переважно змінами в серці, судинах, селезінці і нирках, а також рядом так званих периферичних ознак. Ці зміни поєднуються з тромбоемболіями, інфарктами та множинними геморагіями.
Основні зміни стосуються клапанів серця. Переважає ізольований ендокардит. У 50% випадків уражаються тільки аортальні клапани, в 10-15% - мітральний клапан, в 25-30% - аортальний і мітральний клапани, в 5% - інші клапани. Отже, септичний ендокардит дуже часто (в 75- 80%) розвивається на аортальних клапанах. Як на склерозованих, так і на несклерозних клапанах виникає поліпозно-виразковий ендокардит. При цьому зазвичай на склерозованих клапанах з'являються великі тромботичні накладення у вигляді поліпів, які легко кришаться і рано просочуються вапном, що дуже характерно для цього захворювання. Після видалення цих накладень виявляються виразкові дефекти в склерозованих і деформованих стулках клапанів, іноді поверхневі, іноді з порушенням цілості клапана, утворенням гострих аневризм стулок або масивним їх руйнуванням. Тромботичні накладення розташовуються не тільки на стулках, але і на пристінковому ендокардиті, а при ураженні аортальних клапанів поширюються на інтиму аорти.
При мікроскопічному дослідженні вдається встановити, що процес починається з освіти вогнищ некрозу тканини клапана, навколо яких спостерігається інфільтрація з лімфоїдних клітин, гістіоцитів, багатоядерних макрофагів, нейтрофіли відсутні або їх дуже мало. Серед клітин інфільтрату зустрічаються колонії бактерій. У ділянках некрозу виникають потужні тромботичнi накладення, які організовуються. Розростається грануляційна тканина при дозріванні деформує стулки, що веде до формування вади серця. Якщо ендокардит розвинувся на інших клапанах, то склероз їх посилюється. У міокарді відзначається гіпертрофія м'язових волокон, в стінках тій чи іншій порожнини серця залежить від характеру пороку. У проміжній тканині міокарда зустрічаються гістіолімфоцитарні інфільтрати і вузлики, що нагадують гранулеми Ашофа-Талалаєва. В судинах міокарда виявляють плазматичне просочування і фібриноїдний некроз стінок, Ендо періваскуліти.
В ССС, особливо в мікроциркуляторному руслі, знаходять поширені альтеративних-продуктивні зміни. Вони представлені плазморагією і фібриноїдним некрозом стінок капілярів, артеріол і вен, Ендо періваскулітов. Запальні зміни в стінках артерій дрібного і середнього калібру призводять до розвитку аневризм, розрив яких може виявитися смертельним (наприклад, крововилив в тканину головного мозку). Переважають явища підвищеної судинної проникності, з якими значною мірою пов'язаний розвиток геморагічного синдрому. З'являються множинні петехіальні крововиливи на шкірі, в серозних і слизових оболонках, а також в кон'юнктиві очей.
Селезінка в результаті тривалої гіперплазії пульпи, як правило, збільшена, з інфарктами різної давності . У нирках розвивається іммунний комплексний дифузний гломерулонефрит. Нерідко спостерігаються інфаркти і рубці після них. У багатьох органах виявляють проміжні запальні процеси, васкуліти, крововиливи, інфаркти. У головному мозку, зокрема, на грунті судинних змін (васкуліти, аневризми) і тромбоемболії виникають вогнища розм'якшення і крововиливи.
Серед так званих периферичних ознак септичного ендокардиту характерними вважаються:
1. петехіальні крововиливи в кон'юнктиві очей у внутрішнього кута нижньої повіки (плями Лукіна-Лібмана);
2. вузлові потовщення на долонних поверхнях кистей (вузлики Ослера);
3. потовщення нігтьових фаланг ( "барабанні палички");
4. вогнища некрозу в підшкірній жировій клітковині;
5. крововиливу в шкіру і підшкірну клітковину (плями Джейнуея);
6. жовтяниця(частіше підпечінкова)
Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
КІР
Кір-гостре інфекційне захворювання,для якого характерні катаральні запалення:
-слизових верхніх дихальних шляхів
-кон’юктиви
-плямисто-папульозні висипи шкіри
Етіологія:Збудник хвороби РНК-вірус(параміксовірус)
Патогенез:
-
Передається повітряно-крапельним шляхом
-
Вірус проникає у ВДХ і кон’юктиву ока
-
В епітелії слизових вірус викликає дистрофічні зміни
-
Проникає в кров-вірусемія-висипи на шкірі
-
Розселення вірусу в лімфоїдну тканину-імунна перебудова
-
Після захворювання формується стійкий імунітет
Патологічна анатомія:
В слизовій зіва,трахеї,бронхів,конюктиві-катаральне запалення.
Слизова набухла,повнокровна=кашель,сльозотеча,нежить
Несправжній круп-внаслідок набряку і некрозу гортані,що викликає спазм м’язів.
Мікроскопічно:
-
Гіперемія
-
Набряк
-
Вакуольна дистрофія епітелію-некроз-злущування
-
Посилена продукція слизу
-
Лімфогістіоцитарна інфільтрація
-
Метаплазія епітелію в багатошаровий плоский
Внаслідок вірусемії виникають:
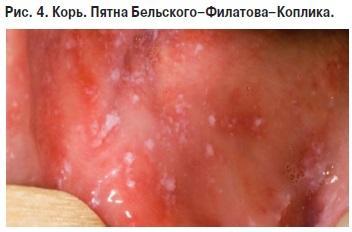
Енантема-білі плями Більшовського-Філатова-Копліка на слизовій щоки
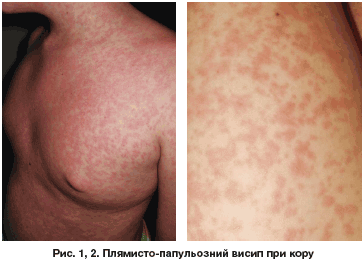
Екзантема-великоплямистий папульозний висип на шкірі
Мікроскопічно:
-
Лімфоцитарна інфільтрація сосочкового шару
-
Вакуолізація епідермісу аж до фокусів некрозу
-
Набряк
-
Неповне ороговіння(паракератоз)
В лімфовузлах,селезінці,лімф.органах ШКТ проліферація В-залежних зон і збільшення центрів розмноження фолікулів.
В мигдаликах і лімфовузлах гігантські багатоядерні макрофаги.
В між альвеолярних перегородках легень фокуси проліферації плазматичних і лімфоїдних клітин.
Можливий розвиток інтерстиційної пневмонії,при якій в стінці альвеол утворюються химерні гігантські клітини- гігантоклітинна корова пневмонія
Рідко виникає коровий енцефаліт-поява інфільтратів в білій речовині мозку.
Ускладнення:
Eндобронхіт,мезобронхіт,перибронхіт,некротичний /гнійний панбронхітбронхоектази,абсцеси,гнійний плеврит,пневмонія,пневмосклероз.
Смерть:
Через легеневі ускладення,асфіксію при несправжньому крупі.
Кір - гостре висококонтагіозна інфекційне захворювання дітей, що характеризується катаральним запаленням слизових оболонок верхніх дихальних шляхів, кон'юнктиви і плямисто-папульозним висипом шкірних покривів. Діти віком до 3 років і дорослі хворіють на кір рідко.
Етіологія і патогенез. Збудник кору - РНК-вірус, відноситься до міксовірусів, розміром 150 нм, культивується в культурі тканин людини і мавпи, де розвиваються типові гігантські клітини, що виявляються у хворого в секреті зіва, верхніх дихальних шляхів, в крові і сечі. Передача здійснюється повітряно-крапельним шляхом. Вірус потрапляє у верхні дихальні шляхи і в кон'юнктиву очей.В епітелії слизових оболонок вірус викликає дистрофічні зміни і проникає в кров, що супроводжується короткочасною вірусемією, наслідком якої є розселення вірусу в лімфоїдну тканину, що викликає в ній імунну перебудову. Вірусемія стає більш вираженою і тривалою, з'являється висип. Із закінченням висипань на шкірі вірус зникає з організму. Тривалість захворювання - 2-3 тижнів. Вірус кору спроможний знижувати бар'єрну функцію епітелію, фагоцитарну активність, а також викликати зниження титру протиінфекційних антитіл (наприклад, дифтерійного антитоксину). Цей стан анергії різко підвищує схильність хворих до вторинного інфікування або загострення існуючого хронічного процесу. Перенесений кір залишає стійкий імунітет.
Патологічна анатомія. У слизовій оболонці зіва, трахеї, бронхів, кон'юнктиві розвивається катаральне запалення. Слизова оболонка набрякла, повнокровна, виведення слизу різко підвищене, що супроводжується нежиттю, кашлем, сльозотечею. У важких випадках можуть виникати некрози, слизова оболонка стає тьмяною, сероватожелтого кольору, на поверхні її видно дрібні грудочки. Набряк і некрози слизової оболонки гортані можуть викликати рефлекторний спазм її мускулатури з розвитком асфіксії - так званий помилковий круп (істинний круп см. Дифтерія). Мікроскопічно в слизових оболонках спостерігаються гіперемія, набряк, вакуольна дистрофія епітелію, аж до його некрозу і злущування, посилена продукція слизу слизовими залозами і невелика лімфогістіоцитарна інфільтрація.
Характерною для кору є метаплазія епітелію слизових оболонок в багатошаровий плоский, яка спостерігається в ранні терміни (5-6-й день хвороби) і різко знижує бар'єрну функцію епітелію. Метаплазию пов'язують з місцевим авітамінозом А. Наслідком вірусемії і генералізації є енантема і висип.
Енантема визначається на слизовій оболонці щік відповідно малим нижнім корінних зубів у вигляді білуватих плям, названих плямами Більшовского-Філатова- Коплика, які з'являються раніше висипань на шкірі і мають важливе діагностичне значення.
Висип у вигляді крупнопятнистой папульозний висипки з'являється на шкірі спочатку за вухами, на обличчі, шиї, тулубі, потім на розгинальних поверхнях кінцівок.
Мікроскопічно елементи висипу є вогнища набряку, гіперемії, іноді екстравазатов з периваскулярной лімфогістоцитарною інфільтрацією в сосочковому шарі. Визначається вакуолізациія епідермісу, аж до фокусів некрозу, набряк і явища неповного зроговіння (паракератоз). При стиханні запальних змін наростаючий нормальний епітелій викликає відторгнення неправильно ороговілих і некротичних фокусів, що супроводжується вогнищевим (висівкоподібним) лущенням. У лімфатичних вузлах, селезінці, лімфоепітеліальних органах травного тракту спостерігаються проліферація
У відносно рідкісних випадках в перші дні захворювання спостерігаються симптоми коревого енцефаліта. Процес виражається в периваскулярних інфільтратах з клітин глії і мезенхімальних елементів, локалізується переважно в білій речовині мозку.
Ускладнення. Серед ускладнень центральне місце займають ураження бронхів і легенів, пов'язані з приєднанням вторинної вірусної і бактерійної інфекції . Уражається не тільки внутрішня оболонка бронхів (ендобронхіт), але також середня (мезобронхіт) і зовнішня (перибронхит). Панбронхіт часто має некротичний або гнойнонекротіческіх характер.
Уражені бронхи на розтині такого легкого мають вигляд сероватожелтого вогнищ, дуже подібних на туберкульозні горбки. Такий панбронхіт є джерелом розвитку бронхоектазів, абсцесів легкого, гнійного плевриту. Перехід процесу на перибронхиально розташовану легеневу паренхіму призводить до розвитку перибронхіальної пневмонії і далі хронічного ураження легень з виходом в пневмосклероз.
Смерть хворих на кір пов'язана з легеневими ускладненнями, а також з асфіксією при помилковому крупі. Сучасна серопрофілактика і вакцинація привели до різкого зниження захворюваності та смертності від кору.
Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
КРАСНУХА
Краснуха-гостре інфекційне захворювання,що характеризуються :
-
пятнистими висипами на шкірі
-
незначним катаральним запаленням ВДШ і кон’юктиви
-
збільшенням лімфовузлів потиличних та латеральних шийних
Етіологія:Збудник краснухи РНК-ВІРУС (Рубівірус)
Джерелом захворювання є людина
Патогенез:
Передається повітряно-крапельним шляхом.
Вхідні ворота-слизова ВДШ.
-
Проникнення вірусу через слизову.
-
Розмноження в регінарних(потиличних і шийних) лімфовузлах
-
Розвиток лімфаденіту---вірусемія
!Вірус має тропність до ендотелію судин,нервової і ембріональної тканини.Тому виникає:
-
Риніт,тонзиліт,конюктивіт
-
Субфебрильна лихорадка
-
Вогнещева запальна реакція-висипання
-
(на розгинах кінцівок,спині,ягодицях)
Як і в кору є енантеми та екзантеми.
Класифікація краснухи:
-
Набута форма
-
Вроджена форма-ураження НС,пороки серця,слуху,зору.
Патологічна анатомія(те саме,що і кір)
Набута форма майже завжди завершується
виздоровленням,тому гістологічні особливості вивчені мало. Найбільше значення має вроджена форма(під час вагітності вірус проникає через плаценту).Наслідки:
-Самостійний аборт
-Внутрішньоутробна загибель плода
-Порушення ембріогенезу(блок.мітозу)
Характерною є класична тріада Грега(синдром вродженої краснухи):
-
Порок серця
-
Катаракта
-
Глухота
Якщо зараження відбувається після завершення органогенезу,то розвиваються фетопатії:
-
Гемолітична анемія
-
Тромбоцитопенічна пурпура
-
Гепатоспленомегалія
-
Гепатит
Ускладнення:
При набутій формі виникають рідко:
артрит,тромбоцитопенія,енцефаліт,енцефаломієліт
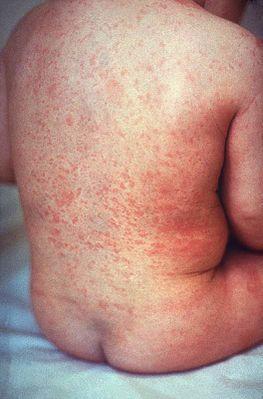
Краснуха - гостре інфекційне захворювання, що характеризується плямистими, рідше папульозний висипаннями на шкірі, незначними катаральними явищами з боку верхніх дихальних шляхів і кон'юнктиви, збільшенням периферичних лімфатичних вузлів.
Етіологія. Збудник краснухи - РНК-вірус сімейства Togaviridae роду Rubivirus. Джерелом інфекції є хвора людина. Поширення інфекції відбувається повітряно-крапельним шляхом або трансплацентарно.
Вхідні ворота - слизова оболонка верхніх дихальних шляхів.
Патогенез. Проникаючи в організм через вхідні ворота, збудник краснухи первинно розмножується в регіонарних (потиличних і шийних) лімфатичних вузлах - розвивається лімфаденіт, а потім потрапляє в кров. Вірус має тропність до ендотелію судин, нервової та ембріональної тканини. Ураження ендотелію судин викликає підвищення їх проникності, набряк і гемодинамічні порушення в тканинах. У клініці це проявляється слабо вираженим катаральним синдромом (риніт,тонзиліт, кон'юнктивіт) і незначною інтоксикацією (субфебрильна лихоманка).
В ендотелії судин поверхневих шарів шкіри вірус викликає осередкову запальну реакцію, яка зумовлює появу висипу. Остання з'являється на обличчі і протягом декількох годин поширюється без будь-якої послідовності на все тіло і кінцівки. Характерна її переважна локалізація на розгинальних поверхнях кінцівок, спині, сідницях. Підошви та долоні не пошкоджуються. Висип представлена малими плямами діаметром 2-4 мм, рідше плямисто-папульозний (у дорослих) блідо-рожевого кольору, круглої або овальної форми, з чіткими контурами, гладкою поверхнею, яка виникає на незміненому тлі шкіри. Майже одночасно з поширенням висип починає згасати, повністю зникаючи через1-3 дні, не залишаючи ні пігментації, ні лущення. У 30% випадків краснуха протікає без висипу, але лімфаденіт присутній завжди. Одночасно з шкірним висипанням у деяких хворих на слизовій оболонці зіва з'являється енантема у вигляді дрібних червоних цяток.