Материал: экз патан кафедра 1 (2)
Для діагностики чуми на секційному столі обов'язкові бактеріоскопічне і бактеріологічне дослідження з посівом культури палички чуми. Підтверджують діагноз біологічним досвідом - введенням тваринам матеріалу, взятого на розтині. У разі чуми смерть тварин настає на 3-6-ту добу досвіду від геморагічної септицемії. При розтині трупа дотримуються особливих застережних заходів.
Ускладнення чуми зазвичай смертельні. При бубонної, шкірно-бубонної і первинно-септичній формах чуми хворий помирає від септицемії або кахексії, чумного маразму. При первинно-легеневій чумі - від інтоксикації або легеневих ускладнень.
Туляремія: визначення, класифікація, патоморфологія окремих форм, ускладнення.
Туляремія – інфекційне природньо-осередкове захворювання із групи бактеріальних антропозоонозів, яке має гострий або хронічний перебіг.
Етіологія.Збудник хвороби – Francisella tularense
Епідеміологія і патогенез.
Резервуаром збудника є гризуни ( в основоному водяні щурі, зайці, дикі кролі, білки і тд). Збудник туляремії передається від тварин контактним, повітряно-крапельним, водяним та аліментарним шляхами, а також через кліщів. Хвороба відноситься до професійних і зустрічається у мисливців. Інкубаційний період 3-8 діб.В місці проникнення збудника розвивається первинний ефект(пустула, виразка). Але, в основному, первинний афект не виникає, бактерії лімфогенно досягають реґіонарних лімфатичних вузлів(частіше пахвових та пахових),де розвиваються запалення; утворюються первинні туляремійні бубони. Збудник розповсюджується лімфогенно і гематогенно.
Паталогічна анатомія. Розрізняють бубонну, легеневу та тифоїдну форми туляремії.
При бубонній формі спостерігаються всі компоненти первинного туляремійного комплексу, але особливо характерні вони для виразково- бубонного варіанту цієї форми. На місці проникнення інфекту з’являється пустула, а потім виразка. При гістологічному дослідженні, окрім некрозу епідермісу, в дермі виявляються туляремійні гранульоми. Вони побудовані із епітеліоїдних, лімфоїдних, гігантських клітин, поліморфоядерних лімфоцитів. В туляремійних бубонах, які являють собою збільшені і спаяні між собою лімфатичні вузли, розвиваються гранульому описаної вище будови, а також осередки некрозу та нагноєння. Якщо нагноєння виражено різко, виникають свищі, виразки, які довго не загоюються, а на їх місці з’являються рубці. В таких випадках захворювання перебігає хронічно. При генералізації процесу гранульоми та дрібні гноячки з’являються в різких органах, в тому числі в селезінці, печінці, легенях, кістковому мозку, ендокринних залоз. Селезінка збільшується і нагадує септичну. При хронічному перебігу захворювання в приведених вище органах знаходять туляремійні гранульоми і склероз.
Легенева форма туляремії( при повітряно-крапельному зараженні) характеризуються розвитком туляремійної пневмонії та лімфаденітом регіонарних лімфовузлів. Осередки ущільненя в легенях нагадують осередки сернистого некрозу при туберкульозі. В цих осередках знаходять серозно-фіброзних або серозно-геморагічний ексудат з ділянками некрозу, а також гранулематоз. В лімфатичних вузлах також знаходять гранульоми, осередки некрозу та нагноєння.
Тифоїдна форма захворювання характеризується септицемією з множинними геморагіями в органах без місцевих шкірних змін. У таких випадках лише бактеріологічне дослідження і біологічний дослід (зараження тварин трупним матеріалом) дозволяють встановити діагноз.
Смерть при туляремії настає при тифоїдній (сепсис) та легеневій (пневмонія) формах.
Бруцельоз: визначення, класифікація, патоморфологія окремих форм, ускладнення.
БРУЦЕЛЬОЗ – інфекційне захворювання із групи бактеріальних антропозоонозів, яке перебігає гостро, підгостро та хронічно.
Етіологія. Захворювання і збудник – Brucella.
Епідеміологія і патогенез. При зараженні людини бруцелою коров’ячого або свинячого типу розвивається спорадичний бруцельоз, а бруцелою козячо-овечого типу – епідемічний. Зараження відбувається через пошкоджену шкіру, слизові оболонки дихальних шляхів або аліментарно при вживанні інфікованого молока або молочних продуктів. Інкубаційний період 1-3 тижні. На місці вхідних воріт морфологічні зміни не розвиваються; збудник накопичується в реґіонарних лімфовузлах, після чого відбувається лімфо- та гематогенна дисемінація збудника.
Патологічна анатомія. Морфологічні зміни в гострій, підгострій та хронічній стадіях хвороби різні.
Гостра стадія характеризується септичним перебігом (1-2 міс.) з ознаками гіперергічної реакції у відповідь на генералізацію інфекції. Проявом цієї реакції є збільшення селезінки, печінки, лімфатичних вузлів у зв’язку з гіперплазією лімфоїдних та ендотеліальних клітин, розвитком проліферативних васкулітів з тромбозом та явищами підвищеної проникності стінок судин; розвивається геморагічний діатез. В паренхіматозних органах з’являються дистрофічні зміни та серозне запалення.
В підгострій стадії (3- 4 міс хвороби) переважають реакції гіперчутливості сповільненого типу; в різних органах розрізняють бруцельозні гранульоми. Вони складаються з епітеліоїдних та гігантських багатоядерних клітин з домішкою плазматичних клітин та еозинофілів. В бруцельозній гранульомі безліч кровоносних судин, епітеліоїдні клітини розташовані хаотично, а некроз розвивається дуже рідко. Для цієї стадії хвороби характерний розвиток алергічного продуктивно-деструктивного васкуліту, який носить системний характер. При перевазі судинних змін в тому чи іншому органі спостерігаються локальні прояви бруцельозу. Найбільш часто пошкоджена печінка (гепатит), серце (поліпозно-виразковий ендокардит, продуктивний міокардит), головний мозок та його оболонки (енцефаломіеліт, ексудативно-продуктивний менінгіт), нирки (гломерулонефрит). В селезінці, як правило, відмічається гіперплазія пульпи та утворення гранульом, що супроводжується її збільшенням.
Хронічній стадії хвороби (перебігає на протязі більш 1 року) властиві перевага продуктивної реакції з утворенням гранульом, васкуліти, дистрофія, атрофія та склероз паренхіматозних органів. При зниженій реактивності організму хронічний бруцельоз перебігає як затяжний сепсис і супроводжується розвитком кахексії.
В цій стадії превалюють локальні (органні) морфологічні зміни, в зв'язку з чим розрізняють декілька клініко-морфологічних форм хронічного бруцельозу: серцево-судинну, нервову (нейробруцельоз), гепатолієнальну, урогенітальну та кістково-суглобову.
При серцево-судинній формі розвивається поліпозно-виразковий ендокардит аортального клапану, подібний бактеріальному (затяжному септичному) ендокардиту; з матеріалу клапанів висівають бруцели. В міокарді з'являються гранульоми (продуктивний гранулематозний міокардит); в коронарних артеріях серця - продуктивний тромбоваскуліт. Наслідком хронічного перебігу є розвиток аортального пороку серця або кардіосклероз.
Нервова форма (нейробруцельоз) характеризується менінгоенцефалітом, в ocнові якого лежить продуктивно-деструктивний васкуліт з гліальною реакцію. В цих випадках, коли приєднується тромбоз судин, озв Розвивається розм'якшення мозку, крововиливи, кісти.
При гепатолієнальній формі переважають зміни печінки та селезінки з послідовним розвитком цирозу печінки із спленомегалією, жовтяницею та геморагічним діатезом.
Урогенітальна форма характеризуеться розвитком специфічного орхіту і епідидиміту з послідовною атрофіею яєчок та їх придатків (бруцельозні оофорити спостерігаються рідко).
При кістково-суглобовій формі гранулематозний процес переважає у м' язах, апоневрозах, в капсулі та оболонках суглобів і кістковому мозку. Розвиваються остеомієліт трубчатих та плоских кісток, періостіти і артрити з деструкціею кісток і суглобів. Можлива і змішана форма хронічного бруцельозу.
Смерть в гострій стадії бруцельозу можлива внаслідок сепсису. В підгострій та хронічній стадіях вона обумовлена локальними ураженнями органів.
Сибірка: визначення, класифікація, патоморфологія окремих форм, ускладнення.
Сибірська виразка - гостре інфекційне захворювання з групи бактеріальних антропозоонозів.
Етіологія. Захворювання викликається спороносною і стійкою у зовнішньому середовищі сибірковою паличкою Bacillus anthracis.
Епідеміологія і патогенез.
Крім людини хворіють і домашні тварини - кінь, велика і дрібна рогата худоба. Якщо зараження здійснюється через шкіру, виникає шкірна форма, аліментарним шляхом - кишкова форма, при вдиханні повітря, що містить спори збудника сибірської виразки, - первинно-легенева форма захворювання. Інкубаційний період складає 2-3 діб.
Після проникнення в організм бактерія сибірки утворює капсулу, що перешкоджає фагоцитозу і становленню імунітету. У місці проникнення збудник викликає розвиток серозно-геморагічного запалення. Поширення інфекції спочатку лімфогенне, з накопиченням інфекта в регіонарних лімфатичних вузлах, потім гематогенне, що веде до бактеріємії і сепсису.
Патологічна анатомія.Розрізняють шкірну, кишкову, первинно-легеневу та первинно-септичну форми
Шкірна форма зустрічається найчастіше. На місці проникнення збудника (обличчі, шиї, кінцівках, рідше тулуб) з'являється невелика червона пляма, в центрі якого утворюється пухирець з серозно-геморагічної рідиною. Незабаром центральна частина його некротизується, стає чорною, схожою на вугілля, - утворюється карбункул сибірки. Його основа - гостре серозно-геморагічного запалення. В набряклих тканинах, що оточують карбункул, визначають велику кількість бактерій, причому явища фагоцитозу відсутні, лейкоцитів в ексудаті вкрай мало.Майже одночасно з карбункулом розвивається регіонарний лімфаденіт. Лімфатичні вузли різко збільшені, на розрізі темно-червоного кольору. Відзначають різке повнокров'я, набряк і геморагічне просочування їх тканини, в якій знаходять значні скупчення мікроорганізмів. Пухка клітковина навколо лімфатичних вузлів теж набрякла, з ділянками геморагії.
Кон'юнктивальна форма як різновид шкірної виникає при попаданні спор в кон'юнктиву і супроводжується серозно-геморагічним запаленням тканин ока (офтальміт), набряком навколишнього його клітковини.
При кишковій формі хвороби в нижньому відділі клубової кишки з'являються великі ділянки геморагічної інфільтрації і виразки, розвивається серозно-геморагічного запалення кишки. У лімфатичних вузлах брижі знаходять картину серозно-геморагічного запалення, яке поширюється на оточуючу їх клітковину. Лімфатичні вузли набряклі, просякнуті кров'ю. У черевній порожнині накопичується серозно-геморагічний випіт. Як правило, кишкова форма ускладнюється сепсисом.
Первинно-легенева форма характеризується геморагічним трахеїтом, бронхітом і серозно-геморагічною осередковою або зливною пневмонією. Лімфатичні вузли коренів легень збільшені, набряклі, з вогнищами крововиливів, що пов'язано з серозно-геморагічним запаленням. Первинно-легенева форма, як правило, ускладнюється сепсисом.
Для первинно-септичної форми характерні загальні прояви інфекції при відсутності місцевих змін. Ці прояви однозначні як при первинному сибірковому сепсисі, так і при вторинному, ускладнює шкірну, кишкову або первинно-легеневу форми захворювання.
При розтині хворого, який помер від сибіркового сепсису, знаходять збільшену в'ялу селезінку, на розрізі вона темно-вишневого кольору, майже чорна, дає значний шкребок пульпи. В мазках з поверхні розрізу селезінки виявляють велику кількість сибіркових паличок.
Особливо характерно розвиток геморагічного менінгоенцефаліту. М'які мозкові оболонки на склепінні та основі мозку набряклі, просякнуті кров'ю, мають темно-червоний колір - «червона шапка». Картина нагадує травматичне пошкодження мозку.
При гістологічному дослідженні виявляють серозно-геморагічне запалення оболонок і тканини мозку з руйнуванням стінок дрібних судин, розривами, скупченням в просвіті судин великої кількості сибіркових мікроорганізмів. Заселення судин (капілярів, артеріол) сибірковими бактеріями спостерігається повсюдно, а не тільки в головному мозку і його оболонках.
Смерть хворих на сибірку настає від сепсису. На розтині діагноз сибірки підтверджують результатами бактеріоскопічного дослідження.
Туберкульоз – визначення, етіологія, патогенез, класифікація, особливості діагностики.
Туберкульоз - це хронічне інфекційне захворювання, котре уражає всі органи людини, але найчастіше легені.
Етіологія: виникнення пов’зане з микобактерією туберкульозу. За патогенністю для людини і для окремих видів тварин мікобактерії поділяються на 2 групи:
-
власне патогенні мікобактерії туберкульозу, серед яких виділяють три види: М. tuberculosis - збудник туберкульозу людини, М. bovis - збудник туберкульозу рогатої худоби, М. africanum
-
атипові мікобактерії, серед яких є сапрофіти - не патогенні для людей і тварин
Патогенез. Мікобактерія туберкульозу – факультативний анаероб, для них характерна виражена мінливість збудника (можуть довгий час персистувати в організмі).
У розвитку туберкульозу виділяють два періоди – первинний і вторинний. Первинний період туберкульозної інфекції починається з моменту першого проникнення в організм вірулентних МБТ. У більшості випадків первинне інфікування не приводить до захворювання завдяки адекватній реакції захисних систем організму. При неспроможності імунного захисту, масивності й високій вірулентності інфекції первинне екзогенне інфікування викликає розвиток первинного туберкульозу. Завершення первинного періоду туберкульозної інфекції пов'язане з руйнуванням більшої частини МБТ та елімінацією з організму залишків мікробних тіл. Невелика частина мікобактеріальної популяції інкапсулюється в залишкових змінах.
Протягом первинного періоду туберкульозної інфекції формується протитуберкульозний імунітет, що забезпечує підвищення стійкості організму до МБТ.
Вторинний період туберкульозної інфекції (вторинний туберкульоз) розвивається двома шляхами. Один з них – повторне зараження МБТ людини, яка перенесла первинний період туберкульозної інфекції (екзогенна суперінфекція); інший – реактивація залишкових посттуберкульозних змін, що сформувалися наприкінці первинного періоду (ендогенна реактивація). Обов'язковою умовою розвитку вторинного туберкульозу є зниження напруженості клітинного імунітету, що наступає під впливом різних несприятливих факторів зовнішнього й внутрішнього середовища. При сприятливому перебігу вторинний період закінчується формуванням залишкових посттуберкульозних змін, які за своєю морфологічною структурою відрізняються від залишкових змін первинного генезу.
Класифікація:
-
первинний: морфологічно – первинний туберкульозний комплекс: осередок ураження (первинний осередок або афект), туберкульозне запалення лімфатичних судин (лімфангіт), туберкульозне запалення регіонарних лімфатичних вузлів (лімфаденіт)
-
гематогенний: генералізований гематогенний туберкульоз, гематогенний туберкульоз з переважним ураженням легень, гематогенний туберкульоз з переважними нелегеневими ураженнями
-
вторинний
Особливості діагностики. У хворих у першу чергу досліджують середовища, які можуть містити мікобактерії туберкульозу у максимальній концентрації: мокротиння, сечу, спинномозкову рідину.
-
Мікроскопія мазка
-
Культивування
-
Молекулярна діагностика
-
Xpert MTB/RIF - автоматичний діагностичний тест для виявлення мікобактерій туберкульозу і визначенні їх резистентності до рифампіцину. Метод оснований на технології ампліфікації ДНК - полімеразної ланцюгової реакції. Резистентність до рифампіцину визначається через детекцію мутації гену РНК полімерази-бета. Результат аналізу отримується через 90 хвилин. Майже не потребує особливих навичок персоналу для виконання, безпечний для хворого і медичних працівників. Чутливість методу - 89%, специфічність - 99%. Система постачається у вигляді діагностичного модуля та одноразових картриджів до нього.
-
Ліпоарабіноманнан (ЛАМ) - складова клітинної стінки мікобактерії, що може бути знайдена у сечі хворих.
-
Рентгенографія грудної клітки
-
Комп’ютерна томографія
-
Ультразвукове дослідження
-
Шкірний туберкуліновий тест
Первинний туберкульоз – визначення, клініко-морфологічна характеристика.
Первинний туберкульоз розвивається при першому попаданні мікобактерії в організм (дитячий або юнацький, рідше дорослий вік). При цьому, як правило, розвивається реакція гіперчутливості негайного типу з переважанням ексудативно-некротичних змін та схильністю до генералізації інфекційного процесу.
Характеризується:
-
Розвитком захворювання в період інфікування
-
Сенсибілізацією та алергією
-
Перевагою ексудативно-некротичних змін
-
Нахилом до гематогенної та лімфогенної генералізації
-
Параспецифічними реакціями у вигляді васкулітів, артритів, серозитів.
Морфологічним виразом первинного туберкульозу є первинний туберкульозний комплекс, який складається із первинного туберкульозного афекту, лімфангіту та специфічного лімфаденіту.
Первинний туберкульозний афект – це вогнище специфічного запалення, яке виникає у місці первинного скупчення мікобактерій туберкульозу. При аерогенному шляху зараження процес виявляється субплеврально, переважно в III, VIII, IX або X сегментах частіше правої легені. Макроскопічно – це вогнище казеозного некрозу блідо-жовтого кольору щільної консистенції розмірами лісного горіха, на плеврі розвивається фібринозне запалення. Мікроскопічно – спочатку розвивається ацинозна ексудативна пневмонія, пізніше - це фокус казеозної пневмонії, який обмежений серозним набряком і лімфоцитарною інфільтрацією з наступним формуванням туберкульозних гранулем. Ексудат швидко піддається некрозу. При аліментарному зараженні первинний афект формується в лімфоїдних утворах нижнього відділу порожньої або сліпої кишки з розвитком виразки. Може також утворюватись первинний туберкульозний афект в мигдаликах (ангіна) або шкірі (виразка шкіри).
Туберкульозний специфічний лімфангіт – це запалення відвідних лімфатичних судин від первинного афекту до регіонарного лімфатичного вузла, яке характеризується лімфоцитарною інфільтрацією стінки з утворенням туберкульозних гранульом.
Туберкульозний лімфаденіт – це специфічне гранульоматозне запалення регіонарних (бронхопульмональних, бронхіальних, біфуркаційних) лімфатичних вузлів з швидким розвитком казеозного некрозу.
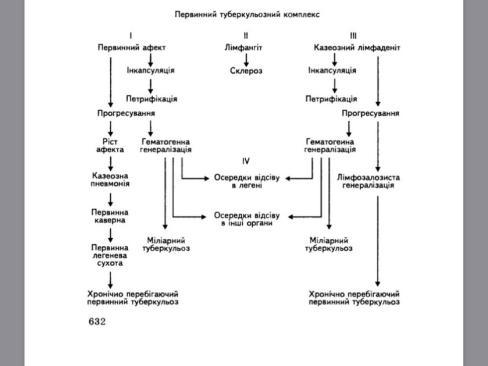
Можливі три варіанти перебігу первинного туберкульозного комплексу: 1) загоєння; 2) прогресування; 3) хронічний перебіг.
-
Загоєння первинного комплексу незалежно від його локалізації розпочинається із розсмоктування перифокального запалення. Ексудативне запалення змінюється продуктивним, з’являється вал із епітеліоїдних клітин, а у подальшому сполучнотканинна капсула. Казеозні некротичні маси зневоднюються і в них відкладається вапно, тобто відбувається петрифікація. Шляхом метаплазії із гігантських клітин розсмоктування некротичних мас утворюються кісткові пластини з кістковим мозком. Такі звапнені і осифіковані загоєнні вогнища первинного афекту дістали назву вогнища Гона. Паралельно відбувається склероз за ходом лімфангіту, а також склероз і петрифікація первинно уражених лімфатичних вузлів. На місці туберкульозної виразки в кишці також утворюється рубець. У вогнищі Гона десятки років зберігаються мікобактерії, що зумовлює нестерильний імунітет. На місці лімфангіту – фіброзний тяж.
-
Прогресування первинного туберкульозу може буває чотирьох різновидів: ріст первинного афекту, гематогенна, лімфогенна і змішана форма.
Ріст первинного афекту – найбільш важка форма прогресування первинного туберкульозу. Суть полягає у тому, що навколо первинної казеозної пневмонії виникає, як це відомо, не продуктивне запалення, а ексудативне. Свіжі ділянки ексудативного запалення швидко піддаються некрозу і зливаються між собою – розвивається часткова казеозна пневмонія (швидкоплинні легеневі сухоти). Крім того некротичні маси можуть розчинятися, а на їх місці виникає первинна легенева каверна.
Гематогенна форма прогресування виникає при попаданні мікобактерій із первинного афекту або з казеозного лімфаденіту в кровоносне русло, пізніше вони осідають у попередньо сенсибілізованих тканинах органів з розвитком горбиків розмірами від просоподібних (міліарний туберкульоз) до великих, величиною з горошину (великовогнищева форма гематогенної генералізації). У випадках сприятливого перебігу такі вогнища у кістках, тілах хребців, статевих органах, нирках тощо інкапсулюються, в тому числі у верхівці легені (вогнище Симона). Небезпечним є розвиток туберкульозного лептоменінгіту.
Лімфогенна форма – залучення до процесу спеціального запалення бронхіальних, біфуркаційних, паратрахеальних, над- і підключичних, шийних та інших лімфовузлів. Особливо важливий туберкульозний бронхоаденіт. Коли пакети лімфовузлів схожі з пухлиною, говорять про пухлиноподібний бронхоаленіт; казеозно-змінені збільшені лімфатичні вузли здавлюють просвіт бронхів, що призводить до розвитку ателектазів та пневмонії.
Змішана форма спостерігається при знесиленні організму після перенесених гострих інфекцій; виявляється великий первинний афект, казеозний бронхоаденіт, нерідко ускладнений розплавленням некротичний мас і утворенням фістул (свищів).
-
Хронічний перебіг. У випадках повільного прогресування специфічного запалення із чергуванням ремісій і спалахів. Настає сенсибілізація організму, що виявляється шкірними туберкуліновими пробами і появою в тканинах та органах параспецифічних змін (різні мезенхімальні клітинні реакії у вигнляді дифузної та вузликової проліферації лімфоцитів і макрофагів, гіперпластичних процесів у кровотворній тканині, фібриноїдних змін сполучної тканини і стінок артеріол у органах, диспротеїноз, амілоїдоз).
Гематогенний туберкульоз – визначення, класифікація, клініко-морфологічна характеристика.
Гематогенний туберкульоз – це форма туберкульозу, що виникає й розвивається в організмі людини через значний строк після перенесеної первинної інфекції – післяпервинний туберкульоз. При гематогенному туберкульозі переважає продуктивна тканинна реакція (гранульома), виражений нахил до гематогенної генералізації.