Материал: Донецкая Э.Г.-А., Зрячкин Н.И., Кутырев В.В. и др. Руководство по клинической микробиологии
Глава 12. Микробиология перинатальных и неонатальных инфекций и инвазий
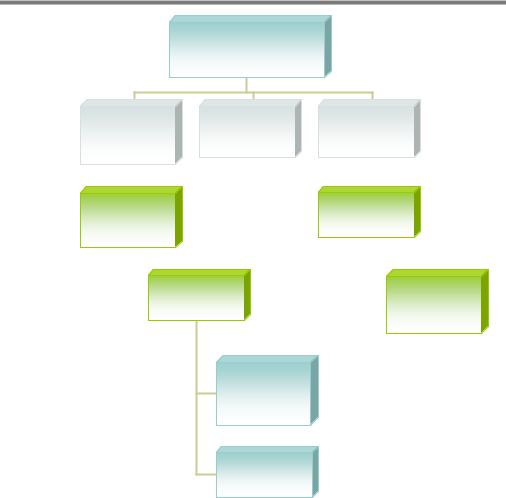
Основные периоды внутриутробного развития плода и первого месяца жизни ребенка
Антенатальный |
|
Интранатальный |
Неонатальный |
|
|
|
|||||||
(112 дней с момента |
|
(от начала родовой |
(с момента рождения до |
|
|
|
|||||||
образования зиготы и |
|
деятельности до |
28-го дня после |
|
|
|
|||||||
заканчивается началом |
|
перевязки пуповины) |
рождения) |
|
|
|
|||||||
родов) |
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Эмбриональный |
|
|
|
Ранний неонатальный |
|
|
|
||||||
|
|
|
|
|
|||||||||
|
|
|
период |
|
|
|
|||||||
период |
|
|
|
|
|
|
|||||||
|
|
|
(с момента рождения до |
|
|
|
|||||||
с 15 по 75-й день |
|
|
|
|
|
|
|||||||
|
|
|
окончания 7-х суток) |
|
|
|
|||||||
внутриутробного |
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
||||
развития |
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
Поздний неонатальный |
|
||||||
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
||||||
|
|
|
Фетальный период |
|
|
|
|
|
|||||
|
|
|
|
|
(с 76-го дня |
|
|
|
|
|
|
период |
|
|
|
|
внутриутробного развития |
|
|
|
|
(с 8-го дня после |
|
||||
|
|
|
|
до рождения) |
|
|
|
|
рождения по 28-й день |
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
жизни) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Ранний фетальный период
(с 76-го дня внутриутробного развития до конца 28-й недели)
Поздний фетальный период
(после 28-й недели и до рождения)
Рис. 12.1
Патогенез внутриутробной инфекции зависит от многих факторов, прежде всего от течения инфекционного процесса у матери. В ходе инфицирования плода на него воздействуют возбудители и токсические продукты, которые образуются при нарушении метаболизма у матери и выделяются при распаде микроорганизмов. При обнаружении инфекции у матери поражение плода может быть обусловлено прямым воздействием микроорганизмов либо их токсинов или опосредованным, в результате нарушения функции плаценты.
491

Руководство по клинической микробиологии
Тяжесть внутриутробных инфекций плода определяется стадией его внутриутробного развития:
1.Первые два месяца развития эмбриона – нарушение процесса закладки и дифференцировки органов, что приводит к формированию врожденных пороков развития – эмбриопатий. Если инфицирование произошло в первые 10–14 дней после оплодотворения, это приводит к бластопатиям, прерыванию беременности.
2.Инфицирование произошло в фетальный период – это приводит к формированию фетопатий, инфекционным поражениям хориона
иплаценты с нарушением ее функций:
а) ранний фетальный период– нарушение кровообращения, дистрофическиепроцессы,генерализацияпроцесса,гидронефроз,гидроцефалия; б) поздний фетальный период – формирование пороков развития ЦНС и других органов плода, формирование внутриутробной задержки
роста, повышение частоты преждевременных родов.
3. При инфицировании плода в родах темпы развития и тяжесть процесса обусловлены интенсивностью колонизации микроорганизмами и степенью зрелости плода.
Течение внутриутробной инфекции в системе «мать – плод» зависит от ряда причин:
–непосредственного взаимодействия возбудителя и плода;
–периода, в котором произошло инфицирование;
–отсутствия сформировавшейся нормальной микрофлоры у плода в момент инфицирования;
–анамнеза беременной;
–сопутствующих заболеваний беременной;
–особенностей возбудителя;
–длительности периода течения инфекции;
–состояния иммунной системы;
–целостности маточно-плацентарного барьера.
В патогенезе внутриутробной инфекции выделяют несколько путей инфицирования плода:
1. Восходящий – возбудитель проникает из родовых путей через инфицированные влагалище и шейку матки внутрь плодового пузыря. Заражение плода происходит через околоплодные воды. Микроорганизмы, которые проникли в околоплодные воды, начинают активно выделять фосфолипазу, которая проходит ряд метаболических процессов и вызывает выделение из клеток амниона арахидоновой кислоты. Пройдя ряд пре-
492

Глава 12. Микробиология перинатальных и неонатальных инфекций и инвазий
вращений, арахидоновая кислота превращается в простагландины: Е2 – вызывает раскрытие шейки матки и F2а – индуцирует сокращение матки.
Согласно концепции А.Я. Сенчука и З.М. Дубоссарской5, при таком инфицировании преобладает следующая цепь патогенетических превращений «кольпит – цервицит – инфицирование околоплодных вод – поражение эпителия околоплодного пространства – мембранит – амнионит хориальной пластинки– периваскулит пуповины– поражение легких, пищеварительного тракта, кожи – антенатальная гибель плода».
Такое течение патогенеза характерно для последнего триместра беременности при преждевременном разрыве плодовых оболочек и инфицировании околоплодных вод.
2.Нисходящий – возбудитель проникает в плод через маточные трубы. Такой характер инфицирования характерен для женщин с очаговым и хроническим воспалением в яичниках или маточных трубах и возбудитель из хронических очагов воспаления проникает в плод.
Как считают А.Я. Сенчук и З.М. Дубоссарская6, при таком инфицировании преобладает следующая цепь патогенетических превращений «аднексит– париетальный децидуит– мембранит– переход инфекции из оболочек в краевые синусы плаценты – плацентарный хориоамнионит – смешанный тип поражения органов – антенатальная гибель плода».
3.Гематогенный (трансплацентарный) – возбудитель проникает в организм из инфекционных очагов, которые находятся у матери экстрагенитально или в миометрии. При реализации этого пути, по мнению исследователей А.П. Миловановой и А.Я. Сенчука7, инфицирование имеет характерную локализацию воспалительных изменений последа и органов плода, в составе плацентарного ложа матки преобладает следующая цепь патогенетических превращений «васкулиты– интервиллузит– виллузит– васкулит хориальной пластинки– флебит и артериит пуповины– инфицирование печени и поражение других органов плода– антенатальная гибель плода».
4.Смешанный – возможны два или более путей инфицирования. Главными патогенетическими звеньями в механизме заражения
плода микроорганизмами являются размножение и накопление возбудителя в околоплодных водах. Внутриутробная инфекция всегда сопро-
5 Перинатальная инфекция: практ. пособие / под ред. А.Я. Сенчука, З.М. Дубоссарской. – М.: Мед. информ. агентство, 2005. – 318 с.
6
7
Там же. Там же.
493

Руководство по клинической микробиологии
вождается поражением плаценты, что приводит к формированию фетоплацентарной недостаточности и приводит к гипоксии плода, внутриутробной задержке развития, невынашиваемости. Следствием развития фетоплацентарной недостаточности может быть выкидыш, мертворождение, асфиксия при рождении.
При генерализованных формах внутриутробной инфекции выявляются воспалительные заболевания у матери (придатки, влагалище, шейка матки, кисты яичников, пиелонефрит, уретрит).
Путь распространения инфекции влияет на локализацию патологического процесса:
–трансплацентарный путь – поражение головного мозга, глаз,
печени;
–инфицирование околоплодных вод – поражение органов дыхания, органов желудочно-кишечного тракта, кожного покрова.
Таким образом, знание путей инфицирования плода позволяет предположить локализацию патологического процесса.
Изучение путей передачи возбудителя плоду или новорожденному является определяющим условием для проведения диагностики инфекций во время беременности в периоде новорожденности и в разработке эффективных программ для предотвращения передачи возбудителя от матери ребенку.
В табл. 12.1 представлены возможные пути распространения инфекционного процесса в различные периоды беременности и новорожденности.
Таблица 12.1
Пути распространения инфекции в различные периоды беременности и новорожденности8
Периоды беременности и |
|
Пути распространения инфекции |
новорожденности |
|
|
До родов |
1. |
Трансплацентарный |
|
2. |
Восходящая инфекция |
Во время родов |
1. |
Контакт с инфицированными |
|
выделениями, кровью, калом во время родов |
|
После родов |
1. |
Кормление грудным молоком |
|
2. |
Переливание крови |
|
3. |
Нозокомиальная инфекция |
8 Врожденные и перинатальные инфекции / под ред. М.-Л. Ньюэлл и Дж. Мак-Интайра. – СПб.: Петрополис, 2004. – 442 с.
494

Глава 12. Микробиология перинатальных и неонатальных инфекций и инвазий
12.3. Пренатальная диагностика
Одним из наиболее важных условий предупреждения и лечения перинатальных инфекций является ранняя (дородовая) диагностика инфицированности матери и плода. Существующие трудности пренатальной диагностики связаны в первую очередь с необходимостью введения инвазивных вмешательств при заборе материала у плода.
Диагностика внутриутробных инфекций проходит в несколько этапов:
1.Анамнестический этап – основан на анализе данных анамнеза беременных:
– наличие очага инфекции у матери;
– степень микробной колонизации влагалища;
– наличие инфекционных заболеваний во время беременности;
– преждевременный разрыв плодных оболочек (безводный промежуток – 18 часов).
2.Клинический этап – основан на оценке выраженности инфекционного процесса у матери.
3.Этап инструментального обследования.
4.Этап лабораторного подтверждения внутриутробной ин-
фекции:
– прямые методы диагностики;
– косвенные методы диагностики.
5.Этап подтверждения внутриутробной инфекции в неонатальном периоде.
Пренатальная диагностика включает две группы методов:
1. Прямые:
–неинвазивные (УЗИ, электрокардиография, рентгенография);
–инвазивные: хорионбиопсия, плацентобиопсия, амниоцентез, кордоцентез, фетоскопия, биопсия тканей плода (печень, селезенка, кожа, мышцы).
2. Непрямые (обследование беременной):
–акушерские и гинекологические;
–медико-генетические;
–микробиологические;
–биохимические.
495