Материал: Донецкая Э.Г.-А., Зрячкин Н.И., Кутырев В.В. и др. Руководство по клинической микробиологии

Глава 12. Микробиология перинатальных и неонатальных инфекций и инвазий
5. Аномалии течения беременности (невынашиваемость, многоводие, преждевременный разрыв околоплодной оболочки, отслойка плаценты).
Новорожденномуинфекциимогутпередаватьсяinutero(врожденные инфекции), во время родов (интранатальная инфекция) или в неонатальном периоде (послеродовая инфекция).
Если инфицирована мать, то поражение плода может быть обусловлено прямым воздействием на него возбудителя (токсоплазмоз, сифилис, краснуха, герпес) и его токсинами или опосредованным воздействием, чаще всего в результате нарушения функции плаценты или миометрия.
12.5.1.Внутриутробные бактериальные инфекции
12.5.1.1.Внутриутробный сифилис
Особенности проявления сифилиса у беременных и плода
Возбудитель – Treponema pallidum.
Эпидемиология:
•источник – инфицированная мать;
•путь передачи – трансплацентарный;
•восприимчивый коллектив – плод.
Этиопатогенез. Возбудитель проникает через плаценту, что приводит к инфицированию и гибели плода. Путь внутриутробного инфицирования – трансплацентарный, от матери, которая находится в остром или латентном периоде болезни. Возбудитель не способен инфицировать плод до 4-го месяца беременности, так как плод является недостаточно зрелым. Если мать инфицирована только первый год, то риск передачи инфекции плоду составляет 80–90%. После второго года болезни матери вероятность инфицирования плода уменьшается.
Проникнув в плод, бледные трепонемы способны накапливаться в его органах: печени, селезенке, надпочечных железах и нарушать их развитие и функции. Если заражение произошло в I триместре беременности, то беременность чаще заканчивается внутриутробной гибелью плода и преждевременными родами мертвым плодом. Если заражение происходит после пятого месяца, то плод рождается жизнеспособным, с проявлением врожденного сифилиса.
Критерии риска возникновения врожденной инфекции плода зависят от степени выраженности спирохетемии у матери. Если лечения
501
Руководство по клинической микробиологии
первичного или вторичного сифилиса не было, то 50% новорожденных рождаются мертвыми, недоношенными и часто умирают в периоде новорожденности.
Клинические проявления сифилиса у новорожденного
Характерные для раннего или позднего сифилиса поражения наблюдаются у 40% новорожденных.
Ранние поражения: седловидный нос, деформация зубов. Поздние поражения: аномалии роговицы, поражения костной
ткани, дефекты глаз и ушей.
Факторы риска врожденного сифилиса:
–серологические тесты на сифилис не проводились;
–пренатального обследования не проводилось;
–отрицательные результаты серологических тестов на сифилис в I триместре беременности;
–лечения не проводилось или было начато поздно;
–лабораторная ошибка;
–ошибки при антенатальном лечении.
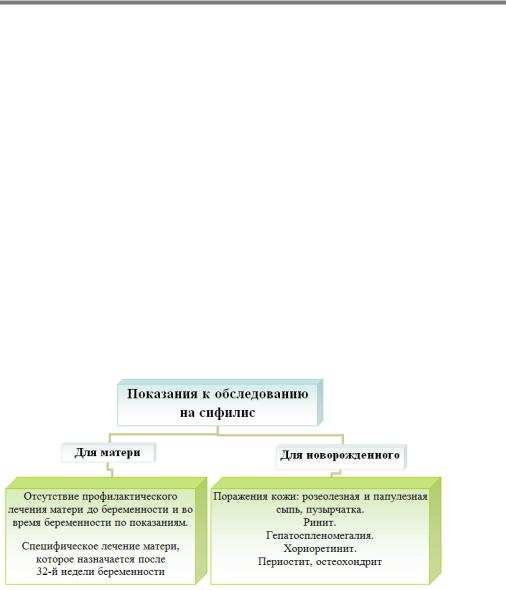
Микробиологическая диагностика. На рис. 12.2 представлены показания к обследованию матери и новорожденного на сифилис.
Рис. 12.2
Материалом для исследования на бледную трепонему являются соскоб с эрозивных и язвенных шанкров, эрозивных мокну - щих папул, эрозий с кожи и слизистой оболочки, серозного отделяе -
502

Глава 12. Микробиология перинатальных и неонатальных инфекций и инвазий
мого с поверхности эрозивных или язвенных дефектов или мацери - рованной папулы; отделяемое с поверхности сифилидов; биопсийный материал, пунктат регионарных лимфатических узлов (в случае сильной эпителизации эрозивных поверхностей); вагинальные и цервикальные экссудаты; спинномозговая жидкость, амниотическая жидкость.
Чаще всего возбудителя можно обнаружить в тканевой жидкости, которая не должна содержать остатки тканей, эритроциты или микроорганизмы. При лабораторной диагностике врожденного сифилиса проводят забор (строго) венозной крови у новорожденного и матери.
Необходимо помнить, что при заборе материала недопустимо проводить грубое выскабливание места забора. Получить чистый серозный экссудат необходимо при легком надавливании на ткань. Полученный материал необходимо сразу же подвергнуть микроскопии.
Скрининг сифилиса у матери
Целью скрининга является:
1.Предотвращение развития врожденного сифилиса в результате лечения сероположительной беременной женщины.
2.Обследование детей с подозрением на врожденный сифилис в первые месяцы жизни.
3.Обследование всех женщин на сифилис сразу же после подтверждения состояния беременности.
4.Проведение повторного скрининга в I триместре беременности.
Скрининг сифилиса у плода
Обнаружение антител в крови плода не является доказательством наличия у него инфекции, т.к. антитрепонемные IgМ-антитела матери способны пассивно проходить через плаценту.
Скрининг сифилиса у новорожденного
1.Окончательная диагностика сифилиса у новорожденного – выявление возбудителя путем темнопольного микроскопического исследования материала из пораженных участков (кроме материала из полости рта).
2.Возможно исследование материала, полученного путем аспирации из лимфатических узлов.
3.Проведение цитологического исследования плаценты.
4.Серодиагностика не проводится, т.к. антитела передаются от
матери.
503

Руководство по клинической микробиологии
Новорожденный с положительной серологической реакцией и нелеченным врожденным сифилисом должен обязательно наблюдаться на 1, 2, 3, 6 и 12-м месяцах жизни.
Диагностика сифилиса в неонатальном периоде проводится у новорожденных только в том случае, если они были рождены от инфицированной матери или в группе повышенного риска:
1.Микроскопия в темном поле ликвора назальных выделений, мазков, приготовленных из мест поражений кожи, аспират из лимфатических узлов, биоптаты.
2.Исследование плаценты и околоплодных вод методом ИФА.
3.Постановка нетрепонемных реагиновых серологических тестов.
4.Обследование новорожденного на наличие IgM и их обнаружение с учетом того, что материнские IgM проходят через плаценту, позволяет предположить врожденную инфекцию.
Скрининговые исследования такого контингента новорожденных следует проводить до 6-месячного возраста.
12.5.1.2.Внутриутробная гонококковая инфекция
Внутриутробная гонококковая инфекция – это инфекционное
заболевание эмбриона, плода или новорожденного вызванное гонококками, которое возникает внутриутробно или в процессе родов.
Возбудитель – Neisseria gonorrhoeae.
Эпидемиология:
•источником инфекции является инфицированная мать;
•пути передачи:
–восходящий (из влагалища в матку и через инфицированную амниотическую жидкость в конце III триместра беременности;
–контаминационный(припрохождениичерезродовыепутиматери);
• восприимчивый коллектив – плод.
Особенности этого патогенеза гонококковой инфекции у но-
ворожденных.
Заражение происходит:
1.Чаще в конце III триместра беременности, и возбудителя можно обнаружить в амниотической жидкости.
2.Во время родов, когда происходит контакт с гонококками, находящимися на реснитчатом эпителии шейки матки.
Если женщина инфицируется до начала беременности, то это может привести к бесплодию. Приинфицировании после зачатия развивается па-
504

Глава 12. Микробиология перинатальных и неонатальных инфекций и инвазий
тология беременности. При инфицировании во время беременности возникают преждевременные роды, ранний разрыв околоплодных оболочек.
При инфицировании во время прохождения через родовые пути матери у новорожденных развивается блефарит, фарингит, сепсис. При инфицировании в послеродовом периоде развивается сепсис.
Клинические проявления гонореи у новорожденного:
–гонобленнорея – гонококки попадают в конъюнктиву глаз при прохождении через родовые пути больной матери;
–гонорейные вульвовагиниты у девочек возникают при прохождении через родовые пути больной матери;
–чаще всего гонококк поражает конъюнктиву и верхние дыхательные пути;
–гонококк вызывает абсцесс волосяной части головы и диссеминированную гонококковую инфекцию, приводящую к развитию сепсиса, артрита, менингита, пневмонии, поражение мочеполовой системы;
–гонококковое поражение глотки и прямой кишки у детей чаще протекает бессимптомно.
Микробиологическаядиагностика. Материал для исследования:
–забор материала из цервикального канала шейки матки и уретры у женщин;
–прямой кишки у женщин при выявлении анального секса;
–глотки в случае орогенитального контакта;
–при подозрении на воспалительное заболевание органов малого таза берут материал при лапароскопии или пункции заднего свода влагалища;
–при генерализации процесса – кровь, гной, синовиальную и другие жидкости;
–при экстрагенитальной локализации – материал с конъюнктивы, первую порцию свободновыпущенной мочи;
–при подозрении на гонорею у новорожденного берут мазки с конъюнктив, экссудат с участков пораженной кожи, у девочек-новоро- жденных – из влагалища.
Скрининг гонококковой инфекции у беременной
1.Целью скрининга и лечения материнской гонококковой инфекции является снижение частоты всех осложнений у матери.
2.Лечение всех беременных женщин из групп высокого риска, выявленных на основании скрининга.
Скрининг гонококковой инфекции у плода не проводят.
505