Материал: Дневник 3 леч 2019
58.Химические ожоги.Первая помощь.Лечение.
Первая помощь заключается в наиболее быстром прекращении действия химического агента. Для этого производят промывание пораженного участка большим количеством проточной воды в течение 20-30 минут. Если помощь оказывают с опозданием, продолжительность промывания увеличивается до 30-40 минут. При поражении фосфорсодержащими препаратами необходимо погрузить обожженную поверхность в воду. Затем её очищают от кусочков фосфора пинцетом. После обмывания водой остатки химического вещества нейтрализуют, используя растворы:
ожоги кислотами - 2 % раствор гидрокарбоната натрия, 5 % тиосульфата натрия;
ожоги щелочами - 1-2 % раствором уксусной, борной или лимонной кислоты.
ожоги фосфорсодержащими веществами - 5 % раствором медного купороса (сульфата меди), перманганата калия, 2 % раствором соды.
Поврежденную поверхность закрывают повязками. Нельзя применять при химических ожогах мази. При болях вводят аналгетики.
Лечение проводят по тем же принципам, что и термических ожогов.
61.Техника интубации трахеи.
Показания:
– обеспечение проходимости дыхательных путей у пациентов с остановкой кровообращения на добольничном этапе или в больнице при неудавшейся интубации трахеи или в отсутствие специалиста, умеющего интубировать трахею;
– обеспечение проходимости дыхательных путей на догоспитальном этапе сотрудниками бригады скорой помощи при трудной или неудавшейся интубации трахеи;
– обеспечение проходимости дыхательных путей в операционной при трудной или неудавшейся интубации трахеи;
– использование в качестве проводника для эндотрахеальной трубки при трудной или неудавшейся интубации трахеи;
– применение в качестве проводника для эластичного бужа при трудной или неудавшейся интубации трахеи. После введения в трахею по эластичному бужу, в свою очередь, проводят эндотрахеальную трубку;
– при высоком риске трудной интубации для проведения фиброскопа с целью визуализации голосовой щели;
– для перевода с ИВЛ на самостоятельное дыхание пациентов, которые плохо переносят интубационную трубку (в отделении реанимации);
– при затрудненном открывании рта I-gel можно вводить под контролем зрения с помощью ларингоскопа. 10 Противопоказания к постановке:
– высокий риск регургитации и аспирации (ожирение, беременность в последнем триместре, после приёма пищи);
– потребность в высоком давлении вентиляции (тяжёлая астма, низкая податливость лёгких);
– обструкция дыхательных путей на уровне гортани или ниже (т. е. травмы надгортанника, ожоги ДП, инородные тела).
ИНТУБАЦИЯ ТРАХЕИ
Интубация — это введение специальных трубок в просвет любого органа. В анестезиологии и реаниматологии интубацию трахеи проводят для обеспечения проходимости верхних дыхательных путей на фоне релаксации в 3-й стадии наркоза или в сознании пациента под местной анестезией на спонтанном дыхании.

Ларингоскопы с изогнутым и прямым клинком
Интубировать трахею можно как через рот (оротрахеальная), так и через нос (назотрахеальная ).
Противопоказания:
1. Для оротрахеальной и назотрахеальной интубации — разрыв трахеи.
2. Для назотрахеальной интубации:
– беременность (из-за сосудистого застоя после первого триместра);
– коагулопатия;
– окклюзия полости носа;
– переломы костей носа;
– искривление носовой перегородки;
– назальная ликворрея;
– транссфеноидальная гипофизэктомия в анамнезе;
– использование заднего фарингеального лоскута для закрытия краниофасциального дефекта в анамнезе. ПОДГОТОВКА И ОБЩАЯ ТЕХНИКА ИНТУБАЦИИ
Ниже описывается методика интубации под наркозом. Интубация в сознании в данных рекомендациях не описывается. Перед интубацией врач должен изучить анатомические особенности верхних дыхательных путей данного пациента. Анамнез, физикальное обследование (в том числе полости рта, глотки, шеи) позволяют оценить состояние верхних дыхательных путей, что важно для определения степени сложности предстоящей интубации трахеи, а также выбора и расположения оборудования для потенциально трудной интубации. Большое значение имеют указания на плохую проходимость дыхательных путей в прошлом. Следует помнить, что перед интубацией нужно извлечь вставные челюсти, если таковые имеются. К числу анатомических особенностей, осложняющих интубацию, относят короткую мускулистую шею, гипоплазию нижней челюсти, увеличенный, неподвижный язык, расщепленное или изогнутое твердое нёбо, артрит височно-нижнечелюстного сустава или межпозвоночного сустава в шейном отделе с нарушением подвижности шеи. Для поддержания проходимости дыхательных путей у высоких пациентов может потребоваться фиброоптическая ларингоскопия или немедленная трахеостомия. Для предотвращения осложнений со стороны сердечнососудистой системы (так называемой вагусной остановки сердца, развития нарушений ритма) перед началом наркоза и интубацией необходима премедикация. Взрослым можно рекомендовать внутривенное введение следующего медикаментозного комплекса: 0,8–1,0 мл 0,1 % раствора атропина + 1 мл 2 % раствора промедола + 1 мл 1 % раствора димедрола. При глубоком коматозном состоянии пациента можно ограничиться только введением атропина. Уже во время премедикации следует проводить ингаляцию О2 через маску. Даже если у пациента есть только элементы сознания, последнее должно быть надежно выключено. С этой целью используют 20 % раствор натрия оксибутирата (соль гамма-оксимасляной кислоты, ГОМК) в дозе 50–100 мг/кг, раствор 1–1,5–2,5 % раствор тиопентал-натрия в дозе порядка 8–15 мг/кг или 0,5 мг/кг (0,1 мл 0,5 % раствора/кг) реланиума. От применения барбитуратов следует отказаться, если есть признаки сердечной недостаточности, нарушения ритма сердца, снижения АД. На вводном наркозе начинают принудительную ИВЛ маской в ритме самостоятельного дыхания пациента. Для предупреждения регургитации, если опасность таковой существует, с момента начала и до конца интубации ассистент выполняет прием Селлик (надавливает на перстневидный хрящ по направлению к позвоночнику, чтобы перекрыть просвет пищевода). Только после полного выключения сознания можно вводить миорелаксанты. В тех случаях, когда пациент находится в глубоком бессознательном состоянии, интубацию трахеи можно произвести сразу после введения атропина, на фоне самостоятельного дыхания во время вдоха. При необходимости проводят аспирационный туалет ротоглотки. После удачной интубации нужно раздуть манжетку, причём так, чтобы она герметично закрывала просвет трахеи, а с другой стороны — не слишком сдавливала слизистую трахеи (может развиться пролежень слизистой трахеи, а затем и трахеопищеводный свищ). Практически это можно произвести так: сразу после интубации, когда манжетка ещё не раздута, наклониться ко рту пациента — на аппаратном вдохе часть газа будет выходить из дыхательного контура, слышится шум просачивания. Медленно раздувать манжетку и, как только шум исчезнет, остановиться — достигнуто нужное давление в манжетке. При длительном стоянии трубки избегнуть образования пролежней можно и так: каждые 2–3 часа ослаблять давление в манжетке и менять глубину стояния трубки в трахее на 1,5–2 см (избегать попадания в бронхи и гортань!) — используется при продлённой ИВЛ. Другой вариант — при продлённой ИВЛ манжетка не используется, при этом увеличивается дыхательный объём (ДО). В зависимости от способа введения интубационной трубки, различают оротрахеальную и назотрахеальную интубации, интубацию через трахеостому и применяемую при отсутствии ларингоскопа оротрахеальную интубацию по пальцу.
Интубация через рот (оротрахеальная)
А) классическое положение Джексона (на картинке слева): затылок на плоскости стола, голова несколько запрокинута назад, нижняя челюсть выдвинута вперед – получается почти прямая линия от верхних резцов по оси гортани и трахеи, но чуть больше расстояние до входа в гортань.
Б) улучшенное положение Джексона (на картинке справа): тоже самое, но под голову подкладываем небольшую плоскую подушку 6-10 см.
Оптимальное положение: на спине, голова приподнята на подушечке и разогнута в атлантозатылочном соединении («улучшенное» положение Джексона (1913)). Это положение часто сравнивают с положением человека, «вдыхающего утренний воздух».
Техника: 1. Проверьте манжету эндотрахеальной трубки — нет ли утечки при введении в неё воздуха.
2. Проверьте ларингоскоп — подходит ли клинок, горит ли лампочка.
3. Положите большой и указательный палец правой руки на нижний и верхний моляры справа и откройте рот ножницеобразным движением, «вывихивая нижнюю челюсть».
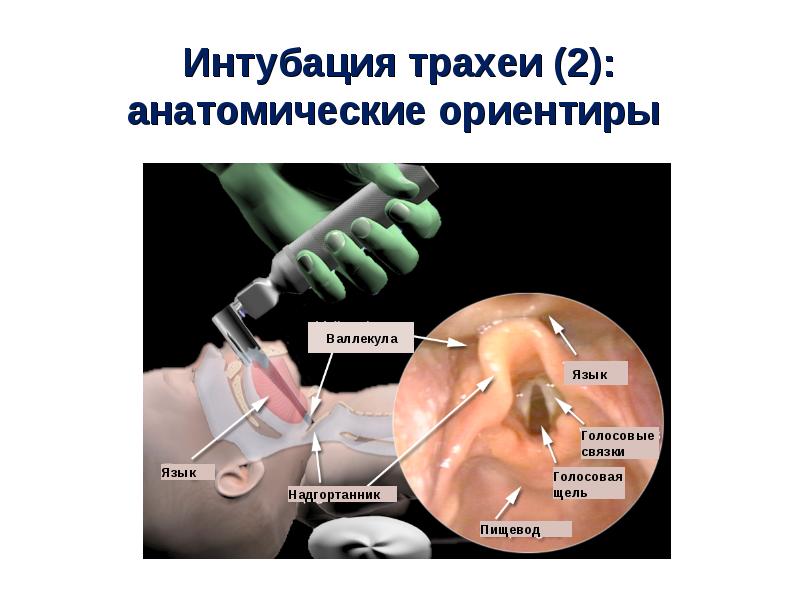
4. Возьмите ларингоскоп в левую руку. Осторожно введите клинок ларингоскопа в правую часть рта, стараясь не защемить губы и язык между зубами и клинком ларингоскопа, а также предохраняя от повреждения зубы. Кончик кривого клинка ларингоскопа с правого угла рта продвигают по боковой поверхности языка к правой миндаликовой нише. При появлении её в поле зрения кончик клинка передвигают к средней линии.
Затем клинок осторожно продвигают позади основания языка, отжимая его вверх до появления в поле зрения надгортанника. Кончик клинка передвигают в грушевидную ямку кпереди от основания надгортанника, который при этом поднимается вверх и в поле зрения появляется голосовая щель.
5. Прямой клинок вводят по средней линии рта, обнаруживают надгортанник, подводят клинок под надгортанник, поднимают его вверх и в поле зрения появляется голосовая щель.
6. При использовании клинков любого типа при обнаружении голосовой щели осуществляют тракцию по оси рукоятки, как бы приближая плоскость клинка к воображаемой точке над левой ступнёй пациента. При выполнении этой манипуляции не следует нажимать клинком ларингоскопа на зубы или альвеолярные края, используя их в качестве рычага. Если визуализация голосовых складок невозможна в связи с передней позицией гортани, можно осторожно надавить на перстневидный хрящ.
7. Введите снабжённую твёрдым проводником трубку со сдутой манжетой в правую часть рта и через голосовые складки; помощник извлекает проводник сразу после того, как манжета пройдёт через голосовые складки, чтобы предотвратить повреждение трахеи.
8. Введите трубку так, чтобы манжета оказалась сразу за складками (ни в коем случае между или перед ними).
9. Расстояние от кончика трубки до бифуркации трахеи должно быть не менее 2 см, так как изменение положения головы (разгибание или сгибание) может вызвать смещение кончика трубки примерно на 2 см от его исходной позиции.
10. Подсоедините трубку к респиратору или сделайте однократное вдыхание воздуха. Если трубка стоит в трахее, то при вдувании воздуха будет отчётливо видна экскурсия грудной клетки, при аускультации лёгких слышны дыхательные шумы. При этом в зоне желудка никаких связанных с дыханием шумов выслушиваться не должно, иначе трубка стоит в пищеводе. При наличии капносата можно измерить рСО2 в выдыхаемом воздухе. Процент «выдыхаемого» СО2 во время вентиляции в пищевод обычно равен нулю. Измеряйте рСО2 как минимум за 6 дыхательных движений, в этом случае можно быть уверенным, что выдыхаемый воздух поступает из лёгких, а не из раздутого при интубации желудка.
11. Если все клинические признаки свидетельствуют об интубации трахеи, отметьте расстояние, на которое трубка выступает изо рта.
12. Раздуйте манжету 5–10 мл воздуха и тщательно зафиксируйте трубку на губах. Давление в манжетке должно быть небольшим, но обеспечивать достаточную герметичность (до 15–20 см вод. ст.). Как подобрать нужное давление в манжетке практически, описано выше.
13. Затампонируйте ротоглотку, предохраните трубку от закусывания с помощью специального загубника, распорки.
14. Проведите рентгенологическое исследование органов грудной клетки для контроля положения трубки (в идеале).