Материал: Дневник 3 леч 2019
4. Положение пациентки - НА СПИНЕ с согнутыми в коленях ногами и разведенными бедрами.
5. Проведите тщательный туалет мочеполовых органов.
6. Пальцами левой руки раздвиньте малые половые губы, осторожно введите наконечник в половую щель и медленно продвигайте в направлении ВВЕРХ и НАЗАД на глубину 6-7 см.
7. Придерживая одной рукой наконечник, другой аккуратно откройте вентиль на резиновой трубке и с необходимой скоростью пускайте жидкость.
8. По мере окончания манипуляции извлеките наконечник ОСТОРОЖНО в направлении ВПЕРЕД и ВНИЗ, чтобы не задеть область мочеиспускательного канала.
9. После промывания весь материал и инструменты, использованные при данной манипуляции, замачивают в 3% растворе хлорамина не менее, чем на 60 минут.
ПОМНИТЕ!
Гинекологическим пациенткам спринцевания проводят как лечебную процедуру, поэтому после лекарственных спринцеваний пациентки некоторое время ЛЕЖАТ, чтобы раствор оказал более длительное действие.
Для спринцевания чаще всего используют:
- слабый раствор перманганата калия (5-6 крупинок на 2 л воды),
- изотонический 0,9% раствор натрия хлорида,
- раствор гидрокарбоната натрия (2 ч.л соды на 1 л воды). Влагалищные наконечники бывают стеклянные и пластмассовые. Они представляют собой слегка изогнутые трубки длиной 15 см и толщиной 1 см с одним отверстием на конце или несколькими отверстиями на боковых поверхностях около конца.
28.Искусственное дыхание «рот в рот» и «рот в нос». 1. Восстановление проходимости дыхательных путей: больного укладывают на твердую поверхность, поворачивают голову на бок и указательным пальцем, обёрнутым салфеткой или платком, освобождают рот и ротоглотку от инородных тел (слизи, рвотных масс, сгустков крови).
2. ИВЛ способом «рот в рот». Оказывающий помощь становится сбоку от больного, а если больной лежит на земле, то опускается на колени, одну руку подсовывает под шею, вторую кладет на лоб и максимально запрокидывает голову назад. Зажав двумя пальцами нос больного, другой рукой слегка приоткрыв рот, реанимирующий плотно прижимается своими губами ко рту больного и делает резкий энергичный вдох (объёмом 0,8-1,0 л). Затем отстраняется для осуществления больным пассивного выдоха. Рот оказывающего помощь изолируется при проведении искусственного дыхания марлевой салфеткой или прокладкой из бинта, но не плотной тканью. Частота вдуваний воздуха у взрослых 14-16 в минуту. Контролем правильности проведения искусственного дыхания является экскурсия грудной клетки – раздувание при вдохе и спадение при выдохе.
3. ИВЛ способом « рот в нос». При травматических повреждениях нижней челюсти или в случаях, когда челюсти плотно сомкнуты, ИВЛ проводится методом «рот в нос». Для этого, положив руку на лоб, запрокидывают голову назад. Другой рукой захватывают нижнюю челюсть и плотно прижимают её к верхней челюсти, закрывая рот. Губами захватывают нос пострадавшего и производят выдох.
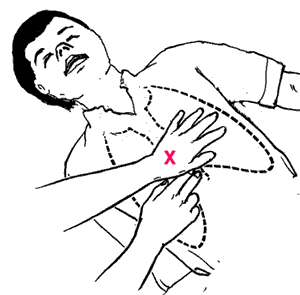
29.Непрямой массаж сердца.
Уложить пострадавшего на спину на твердую поверхность, например на землю или на большую доску;
Если пострадавший лежит на кровати, для обеспечения эффективности мер сердечно-легочной реанимации необходимо подложить доску или другую твердую поверхность под пострадавшего, или уложить на пол, землю;
Поместить основание левой ладони на границу средней и нижней 1/3 грудины;
Наложить основание ладони одной руки поверх другой руки, приподнять пальцы рук, чтобы не касаться ребер;
Наклониться над пострадавшим, держа предплечья в строго вертикальном положении и не сгибая локти, чтобы «работала» масса тела;
Надавливать на грудину вертикально, опуская ее примерно на 1/3 толщины грудной клетки, и не допуская колебательных движений корпуса пострадавшего;
Соблюдать ритм массажа, обеспечивая равные интервалы сдавливания и расслабления грудной клетки;
У взрослых или детей среднего и старшего возраста выполнять 100-120 надавливаний на грудину в минуту;
У детей младшего возраста выполнять не менее 100 нажатий в минуту. При этом нажатия выполняют II, III, IV пальцами, движения не массой тела, а лучезапястными суставами.
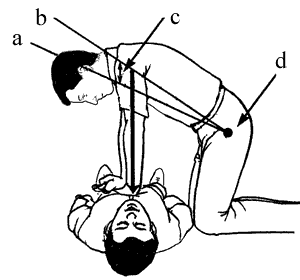
a - Нижнее положение
b - Верхнее положение
c - Амплитуда 5-6 см
d - Тазобедренный сустав
30.Зондовое питание больных. Введение желудочного зонда
Показания. Взятие желудочного сока, аспирация содержимого желудка (при кровотечении, застойных явлениях, связанных с кишечной непроходимостью и др.), декомпрессия, промывание желудка, кормление больного, декомпрессия верхних отделов желудочно-кишечного тракта при резекциях желудка, гастрэктомиях, операциях на 12-перстной кишке, явлениях механической и динамической кишечной непроходимости.
Техника. Зонд рекомендуется вводить в желудок больного, находящегося в полусидячем положении, через один из носовых ходов. Ослабленным больным, которые не могут сидеть, зондирование желудка выполняется в постели в положении лежа на спине. В тех случаях, когда зондпровести через носовые ходы невозможно, его проводят через полость рта. Если у больного сильно выражен рвотный рефлекс, то перед введением зонда ему необходимо смазать зев и глотку К) % раствором новокаина или 2% раствором дикаина.
Для определения глубины введения зонда следует ориентироваться на расстояние от верхних резцов до кардиальной части желудка, которое в среднем равно 40 см, однако оно значительно варьирует в зависимости от роста и конституции больного. Поэтому перед проведением зондирования необходимо измерить расстояние от верхних передних зубов до пупка, прибавив к полученной цифре 6-7 см. Полученная длина равна расстоянию от резцов до привратника желудка.
Диаметр зонда не должен превышать 5-6 мм. Перед введением его необходимо обработать глицерином. При прохождении зонда через ротовую часть глотки больному рекомендуют сделать несколько глотательных движений. При попадании зонда в гортань больной начинает кашлять, задыхаться, теряет голос. В этих случаях зонд следует немедленно извлечь и процедуру начать сначала. Поступление зонда в желудок определяют по выделению из него желудочного содержимого или воздуха. После того как зонд введен в желудок, больного поворачивают на бок и убирают подушку, чтобы голова оказалась ниже желудка.
После удаления содержимого желудка зонд (при одномоментной декомпрессии желудка) извлекают. В зависимости от цели введения, зонд можно оставить в желудке на 4-5 дней.
При необходимости промывания желудка к наружному концу зонда, с помощью стеклянного переходника (трубка длиной 2-3 см, внутренним диаметром- 1 см), присоединяют резиновую трубку длиной около 1 м. На конец этой трубки надевают воронку емкостью не менее 0,5 л, желательно стеклянную, можно и металлическую. Держа воронку вертикально на уровне колен больного, наливают в нее промывную жидкость (чистая вода комнатной температуры, 2 % раствор натрия гидрокарбоната, слабо-розовый раствор калия перманганата либо раствор кислоты при ожоге щелочью) и осторожно поднимают выше уровня рта. Как только уровень жидкости в воронке достигнет трубки, воронку опускают вниз, держа ее по-прежнему в вертикальном положении. При этом жидкость из желудка по закону сообщающихся сосудов поступает обратно в воронку.
Как только воронка наполнится, содержимое ее выливают и вновь заполняют свежей жидкостью. Процедуру продолжают до тех пор, пока промывные воды не будут чистыми и прозрачными. Для этого потребуется 8-10 л жидкости, у детей младшего возраста объем не должен превышать 3 литров.
Возможные осложнения. Кровотечение из варикозно расширенных вен пищевода, проникновение зонда в трахею, возникновение пролежней,асприрационной пневмонии после длительного пребывания трубки в желудке или кишках (более 5-6 дней).
Первую помощь. При проникновении зонда в трахею необходимо удалить его, предоставить больному возможность отдохнуть и повторно ввести зонд. При интенсивном кровотечении вводится зонд Блекмора-Сингстекена.
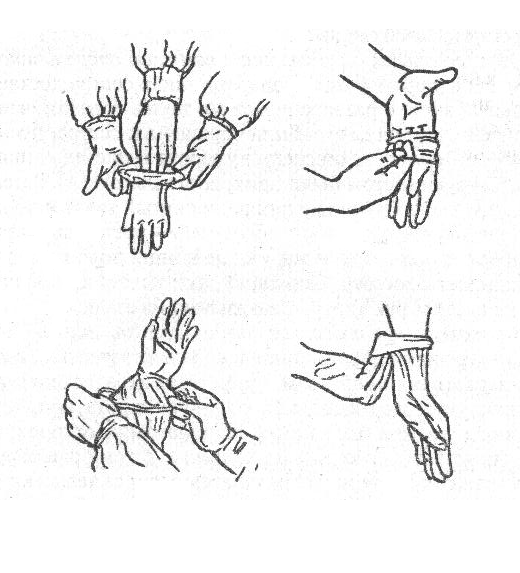
Техника надевания стерильных перчаток
Техническое оснащение: стерильные перчатки.
Помощники операционной сестры разворачивают упаковку с перчатками. Операционная сестра стерильными руками достает одну перчатку и, не касаясь всей поверхности перчаток, левой рукой держит только за отворот перчатки. Правую руку с сомкнутыми пальцами вводят в перчатку, при этом, разомкнув пальцы правой руки, натяните перчатки на пальцы, не нарушая ее отворота. В такой же последовательности оденьте и перчатку на левую руку. После того, как перчатки, одеты их обрабатывают тампоном, смоченным спиртом.
Для того, чтобы легче было надеть перчатки руки предварительно обрабатывают стерильным тальком или стерильным вазелиновым маслом.
48. Первая помощь при переломах.Транспортная иммобилизация
Иммобилизация – устранение подвижности и создание покоя поврежденной области или части тела.
Общие правила наложения транспортных шин
перед наложением шины необходимо осторожно и тщательно провести осмотр места повреждения, остановить кровотечение, произвести туалет раны, наложить асептическую повязку, произвести инъекцию анальгетика (на месте происшествия) или новокаиновую блокаду (в условиях лечебного учреждения);
наложение шины проводят непосредственно на месте происшествия;
шину необходимо наложить так, чтобы она надежно иммобилизировала два соседних с местом повреждения сустава (выше и ниже места повреждения), а при переломах плеча и голени – три сустава;
конечности перед наложением шины следует желательно придать среднее физиологическое положение, при котором мышцы-антагонисты в одинаковой степени расслаблены;
при закрытых переломах желательно производить легкое и осторожное вытяжение по оси до полного окончания наложения повязки;
при открытых переломах вправление отломков костей в рану категорически запрещено;
одежда и обувь с пострадавшего не снимается с целью предотвращения болевого шока;
при открытых переломах до проведения иммобилизации проводиться остановка кровотечения и наложение на рану асептической повязки;
при наложении шины наложение кровоостанавливающего жгута обычно не проводится. В случае комбинации этих двух методов жгут должен быть открыт (нельзя забывать);
шина накладывает на мягкий материал (вата, полотенце, одежда);
при повреждениях суставов вытяжение не требуется;
при перекладывании пострадавшего с наложенной шиной на носилки необходимо соблюдать аккуратность и бережно обращаться с поврежденной частью тела;
шина должна быть тщательно прибинтована к поврежденной конечности.
2. Способы наложения отдельных видов транспортных шин
повреждение кисти
подвешивание кисти и предплечья
шина из подручных материалов
шина с дополнительной фиксацией кисти и пальцев бинтом на валике из нераспечатанного индивидуального перевязочного пакета
шина лестничная, фанерная или медицинская пневматическая;
подвешивание кисти и предплечья на косынке с фиксацией кисти и пальцев на ватно-марлевом валике.
повреждение предплечья
прибинтовывание (привязывание) предплечья и плеча к туловищу;
подвешивание предплечья;
фиксация шиной из подручных материалов;
шина лестничная, пластиковая или пневматическая;
Введение зонда блекмора-сингстекена
Показания. Кровотечение из вен пищевода.
Техника. При недостаточной эффективности применения гемостатической терапии и невозможности проведения экстренного хирургического вмешательства для остановки кровотечения показана тампонада вен пищевода зондом Блекмора-Сингстекена. Зонд состоит из трехканального тонкого желудочного зонда, два канала которого служат для раздувания резиновых баллонов- верхнего, сдавливающего вены пищевода, нижнего- кардиального отдела желудка. Третий зонд предназначен для эвакуации содержимого из желудка, контроля гемостаза и кормления больного.
Зонд, смазанный вазелином, вводят через носовой ход после анестезии носоглотки 0,5 % раствором дикаина в пищевод и продвигают в желудок. Отметка на зонде указывает, что нижний баллон находится в желудке. Желудочный баллон раздувают шприцем Жане до 200 см и подтягивают. Это обеспечивает сдавление вен в стенке кардиального отдела желудка. Отдельными порциями, по 10-15 см с интервалами в 3- 5 мин раздувают пищеводный баллон до объема 80-150 с.м. Заполнение баллонов воздухом контролируют по степени заполнения воздухом резиновых баллончиков, расположенных на воздуховодных каналах. Через зонд, введенный в желудок, аспирируют содержимое. Желудок промывают холодной водой до "чистой воды".
Контролируя характер содержимого желудка через определенные промежутки времени, судят об эффективности тампонады.
После остановки кровотечения через желудочный зонд дробными порциями кормят больного. Через каждые 5- 6 ч воздух из пищеводного баллона выпускают и контролируют содержимое желудка. Отсутствие крови в· желудочном содержимом может свидетельствовать об остановке кровотечения. Зонд извлекают через 24-72 ч, опорожнив баллон.
Больным на время нахождения зонда в пищеводе назначают растворы промедола, дипразина (пипольфена).
Возможные осложнения. Изъязвление слизистой оболочки пищевода, образование пролежней, аспирационная пневмония. Для профилактики осложнений рекомендуется применять зонд не более 2-3 суток. Однакопри рецидивах кровотечения повторное введение зонда допустимо. Аспирационную пневмонию можно предупредить частым удалением секрета из полости рта и глотки.
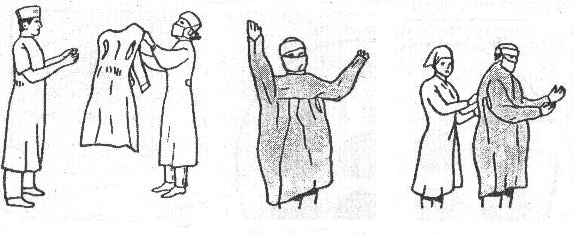
36.Одевание стерильного халата, перчаток. Одевание стерильного халата.
Техническое оснащение: бикса, стерильный халат.
После обработки рук медицинская сестра открывает крышку бикса, используя ножную педаль, убеждается в том, что материал является стерильным (изменился цвет индикатора). Взяв халат, осторожно разворачивает его и, держа вытянутой левой рукой за край ворота, надевает на правую руку. Затем правой рукой берет за левый край ворота и надевает его на левую руку и одевает халат, вытянув руки вперед и вверх. Завязав тесемки на руках, операционная сестра приступает к надеванию стерильных перчаток. Помощники завязывает тесемки со стороны спины.
Техника одевания халата с помощью медицинской сестры
Техническое оснащение: Стерильный халат.
Операционная
сестра достает стерильный халат и
разворачивает его таким образом, чтобы
лицевая сторона была обращена к сестре,
но не касалась его. Держать
халат следует у ворота за плечевые швы
так, чтобы руки сестры были прикрыты
халатом. Затем сестра
надевает на руки хирурга развернутый
халат и завязывает завязки на руках
хирурга. Помощники со стороны спины
завязывают тесемки халата.