Материал: Дневник 3 леч 2019
Интубация через нос(назотрахеальная)
Является методом выбора в тех случаях, когда данная процедура рассчитана на длительное время (лечение детей в ОИТР) или необходимо избежать выполнения ларингоскопии (перелом шейного отдела позвоночника и т. д.). Ограниченное пространство полости носа способствует устойчивому положению трубки; при этом секреты, образующиеся в полости рта и жевательные движения, не влияют на фиксацию трубки на лице.
Показания к назотрахеальной интубации у пациентов в сознании: 1. Нарушение проходимости дыхательных путей в результате воспалительного процесса или новообразования.
2. Затруднения при ларингоскопии вследствие невозможности открывания рта, наличия «оленьих зубов», агенезии нижней челюсти, «бычьей шеи».
3. Деформация лица и верхней челюсти (после травмы).
4. Невозможность применения маски и интубации через рот.
5. Травмы шеи, ограничивающие её движение.
ТЕХНИКА НАЗОТРАХЕАЛЬНОЙ ИНТУБАЦИИ
1. Проверьте манжету эндотрахеальной трубки — нет ли утечки при повторном раздувании её воздухом.
2. Проверьте ларингоскоп.
3. Интубацию через нос обычно выполняют у пациента с сохранённым сознанием со спонтанным дыханием. Положение пациента — сидя лицом к врачу.
4. Визуально оцените степень проходимости ноздрей — относительный размер, наличие кровотечения или полипов, или проведите следующие тесты:
– проба Воячека: закрыть одну ноздрю, а к другой поднести кусочек ваты и во время дыхания следить за её колебаниями, то же самое проделать со второй ноздрёй;
– необходимо, чтобы пациент выдыхал через нос на клинок ларингоскопа. Больший размер пятна конденсации указывает на более проходимую ноздрю.
5. Для обеспечения местной анестезии и вазоконстрикции носовой полости используйте тампон со смесью: 1 мл 1 % раствора мезатона + 2 мл 2–5 % раствора лидокаина или новокаина.
6. Введите тампон в выбранную ноздрю и дождитесь наступления местной анестезии.
7. Последовательно введите тампоны на стержне глубже в ноздрю, пока три тампона не будут находиться одновременно на уровне задней стенки носа, не причиняя значительных неудобств пациенту.
8. После такой тампонады обычно удаётся провести через полость носа 7,5-мм трубку.
9. Размягчите конец трубки, опустив её в тёплый изотонический раствор на 3 мин, и осторожно согните трубку на расстоянии примерно 3 см от конца для облегчения проведения её под надгортанник. Смажьте конец манжеты интубационной трубки гелем с новокаином. Вместо геля с новокаином можно использовать вазелиновое масло или мазь «Оксикорт».
10. Осторожно введите трубку в нос вогнутой стороной к твёрдому нёбу.
11. Проведите трубку под нижнюю раковину параллельно нёбу или под среднюю раковину, продвигая трубку сначала снизу вверх, затем параллельно нёбу.
12. Если встречается сопротивление в носоглотке, осторожно поверните трубку на 60–90 и продолжайте вводить в зев; может помочь также поворот трубки на 90 против часовой стрелки с последующей ротацией её в исходное положение после прохода через зев.
13. Если трубка не продвигается, извлеките её на 2 см, пропустите через неё небольшой катетер для аспирации, затем попытайтесь ввести трубку, используя катетер в качестве проводника.
14. При приближении трубки к голосовым складкам наблюдается её запотевание, также может изменяться тембр голоса.
15. Попросите пациента дышать глубже, продвигайте трубку при вдохе, когда голосовые складки более открыты.
16.Когда трубка пройдёт через складки, пациент немедленно потеряет голос.
17. Раздуйте манжету, удостоверьтесь в правильном положении эндотрахеальной трубки и зафиксируйте её (см. интубацию через рот).
62.Техника трахеостомии.
Трахеостомия - хирургическая операция образования временного или стойкого соустья полости трахеи с окружающей средой (стома — свищ), осуществляемое путем введения в трахею канюли или подшиванием стенки трахеи к коже.
Показания:1. Состоявшаяся или угрожающая непроходимость верхних дыхательных путей
Острейшая (молниеносная). Развивается за секунды. Как правило, это — обтурация инородными телами
Острая. Развивается за минуты. Инородные тела, истинный круп при дифтерии (обтурация пленками), отеки Квинке, реже — подсвязочный ларингит
Подострая. Развивается за десятки минут, часы. Ложный круп, гортанная ангина, отёк при химических ожогах пищевода и пр.
Хроническая. Развивается за сутки, месяцы, годы. Перихондрит, рубцовые сужения трахеи, рак гортани.
Наиболее часто к непроходимости верхних дыхательных путей приводят следующие состояния:
Инородные тела дыхательных путей (при невозможности удалить их при прямой ларингоскопии и трахеобронхоскопии);
Нарушение проходимости дыхательных путей при ранениях и закрытых травмах гортани и трахеи;
Острые стенозы гортани при инфекционных заболеваниях (дифтерия, грипп, коклюш, корь, сыпной или возвратный тиф, рожа);
Стенозы гортани при специфических инфекционных гранулемах (туберкулез, сифилис, склерома и др.);
Острый стеноз гортани при неспецифических воспалительных заболеваниях (абсцедирующий ларингит, гортанная ангина, ложный круп);
Стенозы гортани, вызванные злокачественными и доброкачественными опухолями (редко);
Сдавление колец трахеи извне струмой, аневризмой, воспалительными инфильтратами шеи;
Стенозы после химических ожогов слизистой оболочки трахеи уксусной эссенцией, каустической содой, парами серной или азотной кислоты и т. д.;
Аллергический стеноз (острый аллергический отек);
2. Необходимость респираторной поддержки у больных, находящихся на длительной искусственной вентиляции лёгких
Необходима при тяжелой черепно-мозговой травме, при отравлении барбитуратами, при ожоговой болезни и др.
Техника: Больной лежит на спине, под плечи подкладывается валик, голова запрокинута назад. Такое положение больного позволяет максимально приблизить гортань и трахею к передней поверхности шеи. Операцию производят как под эндотрахеальным наркозом, так и под местной анестезией. У детей, как правило, используется эндотрахеальный наркоз. Местную инфильтрационную анестезию выполняют 0,5—1 % раствором новокаина или 0,5 % раствором тримекаина. В экстремальных условиях оперируют без анестезии.
Техника верхней трахеостомии.
Проводят послойный разрез кожи, подкожной клетчатки, поверхностной фасции и белой линии шеи длиной 4—6 см от щитовидного хряща вниз, после чего обнажают грудино-щитовидную мышцу(m. sternothyroideus) правой и левой половин шеи. Раздвинув мышцы, находят перстневидный хрящ и лежащий под ним перешеек щитовидной железы. Рассекают листок внутришейной фасции (f. endocervicalis) в поперечном направлении, после чего отделяют перешеек от трахеи и отодвигают его тупым путем книзу, обнажив таким образом верхние хрящи трахеи. После этого фиксируют гортань однозубым остроконечным крючком, чтобы прекратить судорожные движения. Взяв в руку остроконечный скальпель лезвием кверху, оперирующий кладет указательный палец сбоку лезвия и, не доходя до кончика 1 см (чтобы не повредить заднюю стенку трахеи вскрывает третий, а иногда и четвертый хрящи трахеи, направляя скальпель от перешейка к гортани (вверх). После поступления воздуха в трахею дыхание на некоторое время прекращается, наступает апноэ с последующим переходом в резкий кашель. Только после этого в трахеотомическую рану вставляют трахеорасширитель. Раздвигая его, берут трахеостомическую канюлю и, поставив ее поперек трахеи так, чтобы щиток был в сагиттальной плоскости, проводят в просвет трахеи. Расширитель извлекают, канюлю поворачивают так, чтобы щиток располагался во фронтальной плоскости с последующим продвижением канюли вниз и фиксацией ее вокруг шеи. Кожную рану ушивают до трахеостомической трубки.
Техника нижней трахеостомии.
Разрез проводят от перстневидного хряща до вырезки грудины. Рассекают поверхностный листок собственной фасции шеи и проникают в надгрудинное межапоневротическое пространство (spatium interaponeuroticum suprasternale). Тупым способом разъединяют клетчатку и, отодвинув книзу венозную яремную дугу, рассекают глубокий листок собственной фасции шеи (лопаточно-ключичную фасцию) и обнажают мышцы (грудино-подъязычную и грудино-щитовидную) правой и левой половин шеи. Раздвинув мышцы в стороны, рассекают пристеночную пластинку внутришейной фасции (f. endocervicalis) и проникают в предтрахеальное пространство. В клетчатке этого пространства обнаруживают венозное сплетение и иногда низшую щитовидную артерию (a. thyroidea ima). Сосуды перевязывают и пересекают, а перешеек щитовидной железы оттягивают кверху. Трахею освобождают от покрывающего ее висцерального листка внутришейной фасции и рассекают четвертый и пятый хрящи трахеи. Скальпель необходимо держать, как указанно выше, и направлять его от грудины к перешейку, чтобы не повредить плечеголовной ствол. Дальнейшие приемы ничем не отличаются от указанных для верхней трахеостомии.
Послеоперационный период: Внутреннюю трубку трахеотомической канюли, особенно первые 1—3 дня, необходимо очищать от , мокроты и корок несколько раз в день. Для их разжижения в трахею через трубочку 5—6 раз в сутки вводят несколько капель 4 % раствора натрия гидрокарбоната и ферментов. Фартук под канюлей следует менять по мере пропитывания отделяемым.
Больные с трахеостомой требуют пристального внимания медицинского персонала. Отсасывающий аппарат для удаления содержимого из дыхательных путей должен находиться у кровати больного, всегда должен иметься наготове трахеотомический набор. Первую смену канюли производит врач через 3—4 дня после операции, а затем каждые 7—10 дней.Если очистка внутренней трубки не облегчает дыхания больного, то меняют всю канюлю. Это мероприятие следует проводить очень осторожно, особенно в первые дни после операции, поскольку вслед за удалением трубки края раны быстро сближаются и последующее ее введение затрудняется. При форсированном введении можно вызвать кровотечение или сделать ложный ход между передней стенкой трахеи и окружающими ее тканями. При смене трахеостомической трубки необходимо иметь наготове трахеорасширитель, зажимы Пеана и электроотсос. Если через трубку выделяется алая кровь или мокрота, окрашенная кровью, и больного беспокоит кашель, усиливающийся при повороте головы, значит трубка травмирует трахею. В этих случаях нужно подобрать новую трахеотомическую трубку и ликвидировать воспалительную реакцию в области стомы и в трахее. Для этого применяют местное введение антибиотиков с суспензией гидрокортизона, микроволновую терапию, УВЧ. Одним из наиболее частых осложнений после трахеостомии является подкожная эмфизема. Обычно она может появиться в первые 12 ч после операции. В первую очередь отмечается глаженность контуров шеи, в дальнейшем обращает на себя внимание припухлость тканей передних и боковых отделов ее. При осторожном ощупывании этих областей определяется легкий хруст (крепитация), под пальцами исследующего как бы лопаются воздушные пузырьки. Значительно реже возникают более опасные осложнения — эмфизема средостения и даже пневмоторакс.
63.Техника кониктомии.
Коникотомия (рассечение конической связки) является более безопасным методом по сравнению с трахеотомией, так как:
в этом месте трахея расположена наиболее близко к кожному покрову;
нет крупных сосудов и нервов;
манипуляция относительно проста в исполнении.
Применяется у взрослых и детей старше 8 лет, так как до 8 лет велика опасность повреждения хрящевой гортани. У детей до 8 лет проводится коникопункция. У взрослых коникопункция возможна только как временная мера (на 30-45 мин).
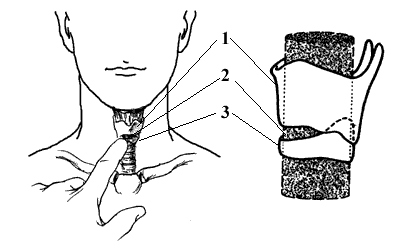
Расположение конической связки:
1 - щитовидный хрящ;
2 - коническая связка;
3 - перстневидный хрящ
Показания:
Неустранимая обструкция гортани (отек, травма, инородное тело, которое не удалось удалить другими методами).
Безуспешная попытка эндотрахеальной интубации
Обширная челюстно-лицевая травма, не позволяющая выполнить ларингоскопию.
|
Содержание требования, условия |
Требования по реализации, алгоритм выполнения |
1 |
Требования к обеспечению безопасности труда медицинского персонала |
|
2 |
Материальные ресурсы |
|
Приборы, инструменты, изделия медицинского назначения |
|
|
Лекарственные средства |
|
|
3 |
Характеристика методики выполнения |
Подготовка к процедуре
Выполнение процедуры
Если выполняется коникопункция:
|
4 |
Дополнительные сведения об особенностях выполнения методики |
|
5 |
Достигаемые результаты и их оценка |
В процессе оказания помощи общее состояние улучшилось. |