Материал: Sindromy_po_pulmonologii_dlya_pechati_Adamchika_2016_goda
исследование мокроты выявляет различные виды инфекционных возбудителей и их чувствительность к антибактериальным средствам. Наиболее достоверными являются результаты бактериологического исследования мокроты, полученной при бронхоскопии (аспираты и смывы из бронхов).
БАК – возможно определение повышенного уровня острофазовых показа-
телей.
Инструментальные исследования:
Бронхоскопия. Бронхоскопически выделяют диффузный и ограниченный бронхит и степень воспаления бронхов. При диффузном бронхите воспалительный процесс распространяется на все эндоскопически видимые бронхи — главные, долевые, сегментарные, субсегментарные. Первичный хронический бронхит характеризуется диффузным поражением бронхов. Частичный диффузный бронхит характеризуется тем, что верхнедолевые бронхи интактны, в то время, как остальные бронхи воспалены. При строго ограниченном бронхите воспаление захватывает главные и долевые бронхи, а сегментарные бронхи верхних и нижних долей не изменены.
Интенсивность воспаления оценивается следующим образом:
I степень — слизистая оболочка бронхов бледно-розовая, покрыта слизью, не кровоточит. Под истонченной слизистой оболочкой видны просвечивающиеся сосуды.
II степень — слизистая оболочка бронхов ярко-красная, утолщена, нередко кровоточит, покрыта гноем.
III степень — слизистая оболочка бронхов и трахеи утолщена, багровосинюшного цвета, легко кровоточит, покрыта гнойным секретом.
Бронхография — должна проводиться после санации бронхиального дерева, иначе такие признаки, как обрыв, истончение, деформация бронхов могут быть обусловлены не истинными изменениями, а скоплением в бронхах густого, вязкого секрета.
Наиболее закономерные бронхографические симптомы хронического бронхита следующие:
а) бронхи IV, V, VI, VII порядков цилиндрически расширены, диаметр их не уменьшается к периферии, как в норме; боковые веточки облитерированы, дистальные концы бронхов слепо обрываются («ампутированы»);
б) у ряда больных расширенные бронхи в отдельных участках сужены, контуры их изменены (форма «четок»), внутренний контур бронхов зазубрен, архитектоника бронхиального дерева нарушена.
Бронхоскопия и бронхография не являются обязательными методами исследования при хроническом бронхите, они используются обычно для дифференциальной диагностики с другими бронхолегочными заболеваниями (туберкулезом, бронхокарциномой, врожденными аномалиями, бронхэктазами и др.). Предпочтение отдается фибробронхоскопии, в необходимых случаях производится биопсия слизистой оболочки бронхов.
Рентгеноскопия и рентгенография легких. Рентгенологические призна-
ки хронического бронхита выявляются лишь у длительно болеющих, при этом характерно усиление и деформация легочного рисунка по петлисто-ячеистому
26
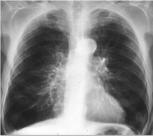
типу, повышение прозрачности легочных полей, расширение теней корней легких. В ряде случаев можно видеть утолщение стенок бронхов вследствие перибронхиального пневмосклероза.
Исследование функции внешнего дыхания. Спирографическое исследо-
вание, а также пневмотахометрия, пикфлоуметрия не выявляют нарушений бронхиальной проходимости при хроническом бронхите. Однако приблизительно у 30% больных выявляется повышение остаточного объема легких, снижение МОС50 и МОС75 (максимальной объемной скорости на уровне 50 или 75% форсированной ЖЕЛ) при нормальных показателях ЖЕЛ, пиковой объемной скорости.
Исследование газового состава крови. При хроническом бронхите нару-
шений газового состава крови обычно не наблюдается, при выраженной клинической картине, особенно в периоде обострения, возможна умеренная артериальная гипоксемия вследствие нарушений условий газообмена в легких в связи с регионарными изменениями соотношений альвеолярной вентиляции и легочного кровотока. Указанные выше изменения показателей внешнего дыхания и газового состава крови указывают на поражение преимущественно периферических отделов бронхов, нестабильность их просвета и снижение эластичности легких.
Диагностика обострения:
Об активном воспалительном процессе в бронхах свидетельствуют следующие признаки:
а) усиление общей слабости, появление недомогания, снижение общей работоспособности;
б) появление выраженной потливости, особенно ночью (симптом «влажной подушки или простыни»);
в) усиление кашля; г) увеличение количества и «гнойности» мокроты;
д) субфебрильная температура тела; е) тахикардия при нормальной температуре;
ѐ) появление биохимических признаков воспаления; ж) сдвиг в лейкоцитарной формуле влево и увеличение СОЭ до умеренных
цифр;
з) повышение активности щелочной и кислой фосфатаз лейкоцитов (цитохимическое исследование).
27
ХРОНИЧЕСКАЯ ОБСТРУКТИВНАЯ БОЛЕЗНЬ ЛЕГКИХ Хроническая обструктивная болезнь легких (ХОБЛ) — хроническое, эколо-
гически опосредованное воспалительное заболевание с преимущественным поражением дистальных отделов дыхательных путей и легочной паренхимы и развитием эмфиземы, проявляющееся частично обратимой бронхиальной обструкцией, характеризуемое прогрессированием, нарастающими явлениями хронической дыхательной недостаточности и системными эффектами.
Эпидемиология: ХОБЛ — весьма распространенное заболевание. Согласно официальной статистике, в Российской Федерации насчитывается приблизительно 1 млн больных ХОБЛ, однако, судя по данным эпидемиологических исследований, их количество может превышать 11 млн человек. Заболеваемость ХОБЛ в общей популяции составляет 9,34 на 1000 населения у мужчин и 7,33 на 1000 у женщин (данные ВОЗ). Среди больных преобладают лица старше 40 лет. В настоящее время в мире около 600 млн человек страдают ХОБЛ. Это второе по распространенности в мире неинфекционное заболевание и одна из частых причин смерти. По данным ВОЗ, в 2002 г. ХОБЛ стала причиной смерти 2 млн 740 тыс. больных и смертность от ХОБЛ продолжает расти.
Этиология: Наиболее важные факторы риска развития ХОБЛ — активное и в меньшей степени пассивное курение: табачный дым обладает непосредственным повреждающим действием на легочную ткань и способностью вызывать воспалительные изменения. В 10% случаев причиной ХОБЛ могут быть другие внешние факторы: воздействие профессиональных вредностей и промышленных поллютантов, атмосферное и домашнее загрязнения воздуха, особенно это относится к использованию биоорганического топлива. Частые тяжелые болезни органов дыхания в раннем детском возрасте, низкая масса тела при рождении предрасполагают к развитию ХОБЛ в течение жизни. Из генетических факторов развитию ХОБЛ могут способствовать недостаточность α1-антитрипсина (*107400, мутации генов PI, ААГ, 14q32.1, 5R) и недостаточ-
ность α2-макроглобулина (* 103950,12р13.3-р12.3).
Патогенез: На первом этапе развития заболевания основное патогенетическое значение имеет нарушение мукоцилиарного клиренса, приводящее к застою слизи в просвете бронхов и способствующее колонизации микроорганизмами. Развивается хронический воспалительный процесс с инфильтрацией бронхов и альвеол нейтрофилами, макрофагами и лимфоцитами. Активированные воспалительные клетки выделяют большое количество медиаторов воспаления (миелопероксидазы, нейтрофильной эластазы, металлопротеиназ, ИЛ, ФНО-α и др.), способных повреждать структуру легких и поддерживать воспаление. В результате в дыхательных путях нарушается баланс систем «протеолизантипротеолиз» и «оксиданты-антиоксиданты». Развивается оксидативный стресс, сопровождаемый выделением большого количества свободных радикалов, которые наряду с нейтрофильными протеазами в условиях недостаточности их местных ингибиторов приводят к разрушению эластической стромы альвеол.
В конечном итоге развиваются два характерных для ХОБЛ процесса:
а) Нарушение бронхиальной проходимости. Складывается из обратимого (спазм гладкой мускулатуры, отек слизистой оболочки, гиперсекреция слизи) и необратимого (перибронхиальный фиброз, эмфизема с изменением биомеханики дыхания и формированием экспираторного коллапса бронхов) компонентов.
б) Развитие эмфиземы. Сопровождается редукцией сосудистой сети, в результате

чего возникают выраженные вентиляционно-перфузионные нарушения. Создаются условия для повышения давления в бассейне легочной артерии — развивается легочная гипертензия с последующим формированием «легочного сердца».
Патоморфология: Характерные для ХОБЛ патоморфологические изменения обнаруживают в проксимальных дыхательных путях, периферических дыхательных путях, паренхиме легких и легочных сосудах. Эти патологические изменения включают признаки хронического воспаления с увеличением количества специфических типов воспалительных клеток в разных отделах легких, а также структурные изменения, обусловленные чередованием процессов повреждения и восстановления. В целом воспалительные и структурные изменения увеличиваются с повышением степени тяжести заболевания и сохраняют- ся даже после прекращения курения.
Классификация ХОБЛ по стадиям:
Стадии ХОБЛ |
Основные клинические признаки |
Функциональные пока- |
||
|
|
|
|
затели |
I стадия (лѐгкая) |
Непостоянный кашель. Одышка лишь |
ОФВ1/ФЖЁЛ <70% |
||
|
при физической нагрузке или отсут- |
ОФВ1 >80% должных |
||
|
ствует. |
|
|
величин |
II стадия (средне- |
Постоянный кашель, наиболее выра- |
ОФВ1/ФЖЁЛ <70% |
||
тяжѐлая) |
женный по утрам. Скудная мокрота. |
ОФВ1 - 50-80% |
||
|
Одышка при физической нагрузке. |
|
||
III стадия (тяжѐ- |
Постоянный |
кашель. |
Одышка |
ОФВ1/ФЖЁЛ <70% |
лая) |
в покое. Цианоз. Участие вспомога- |
ОФВ1- 30-50% |
||
|
тельной мускулатуры в дыхании. |
|
||
IV стадия (крайне- |
Постоянный кашель. Одышка в покое. |
ОФВ1/ФЖЁЛ <70% |
||
тяжѐлая) |
Цианоз. Участие вспомогательной |
ОФВ1 <30% или <50% с |
||
|
мускулатуры в дыхании. Признаки |
признаками дыхательной |
||
|
дыхательной или правожелудочковой |
недостаточности |
||
|
недостаточности |
|
|
|
Классификация ХОБЛ согласно GOLD (2011 г.):
Группа |
Характеристи- |
Спирометриче- |
Число |
mMRC |
CAT- |
||
боль- |
ка |
|
ская классифи- |
обостре- |
-шкала |
тест |
|
ных |
|
|
кация |
ний за год |
одыш- |
оцен- |
|
|
|
|
|
|
ки |
ки |
|
|
|
|
|
|
|
ХОБЛ |
|
|
|
|
|
|
|
||
A |
Низкий риск |
GOLD 1–2 |
≤1 |
0–1 |
<10 |
||
|
Мало |
симпто- |
|
|
|
|
|
|
мов |
|
|
|
|
|
|
|
|
|
|
|
|
||
B |
Низкий риск |
GOLD 1–2 |
≤1 |
>2 |
≥10 |
||
|
Много |
симпто- |
|
|
|
|
|
|
мов |
|
|
|
|
|
|
|
|
|
|
|
|
||
C |
Высокий риск |
GOLD 3–4 |
>2 |
0–1 |
<10 |
||
|
Мало |
симпто- |
|
|
|
|
|
|
мов |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
29
D |
Высокий риск |
GOLD 3–4 |
>2 |
>2 |
≥10 |
|
Много симпто- |
|
|
|
|
|
мов |
|
|
|
|
|
|
|
|
|
|
30