Материал: Posobie_anatomii_po_2_modulyu
Спереди и сзади заслонки клапана сходятся, образуя уздечку, frenulum valvae ileocaecalis. Ниже располагается отверстие аппендикса, ostium appendicis vermiformis.
Восходящая кишка, colon ascendens, переходя в поперечно-ободочную кишку образует правый изгиб ободочной кишки, flexura coli dextra. Длина 15-20 см.
●Поперечная ободочная кишка, colon transversum, переходя в нисходящую образует левый изгиб ободочной кишки, flexura coli sinistra. Длина в среднем 25-30 см.
●Нисходящая ободочная кишка, colon descendens, имеет длинну 12-15см.
●Сигмовидная ободочная кишка, colon sigmoideum,- 15-40см, располагается в виде двух пе-
тель.
●Прямая кишка, rectum (proctos), делится на две части: тазовая, pars pelvina,- собственно прямая кишка и промежностная, pars perinealis, 4-5см - называется анальным каналом, canalis analis. Прямая кишка образует два изгиба в сагиттальной плоскости, flexura sacralis и flexura perinelis. Средняя часть образует ампулу, ampulla recti. Формы прямой кишки: ампулярная, цилиндрическая и переходная.
4)Гистологическое строение.
Слизистая оболочка, tunica mucosa, не имеет ворсинок, содержит железы, образует полу-
лунные складки, plicae semilunares coli, у прямой кишки - поперечные, plicae transversales recti, в
анальном канале – продольные столбы, columnae anales.
Подслизистая основа, tela submucosa содержит много лимфоидных фолликул, сосудов и нервов.
Мышечная оболочка, tunica muscularis. Наружный слой – продольный, внутренний – циркулярный. Продольный образует три ленты. Круговой слой в анальном канале образует сфинктеры: внутренний, m. sphincter ani internus, - непроизвольный и наружный сфинктер, m. sphincter ani externus, - произвольный.
Серозная оболочка, tunica serosa. Существует много вариантов соотношения отделов толстой кишки с висцеральным листком брюшины, подробнее указано в табл.1 в теме брюшина.
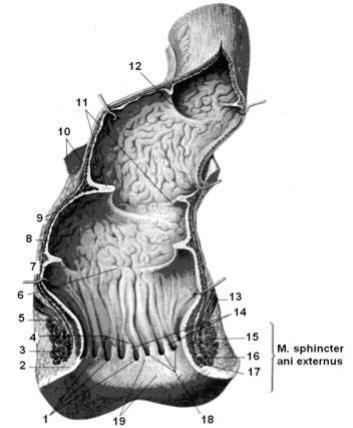
Рис. 1.18. Строение прямой кишки.
1 – sinus anales; 2 – integumentum commune; 3 – m. sphincter ani externus; 4 – linea anorectalis; 5 – m. sphincter ani internus; 6 – ampulla recti; 7 – plica transversalis; 8 – tunica mucosa; 9 – tunica muscularis; 10 – peritoneum; 11, 12 – plicae transversales; 13 – m. levator ani; 14 – columnae anales; 15 – pars profunda; 16 – pars superficialis; 17 – pars subcutanea.
26
Анатомические отличия толстой кишки от тонкой.
1.Наличие трех мышечных тяжей, или лент, teniae coli, которые начинаются у основания червеобразного отростка и тянутся до начала rectum.
Ленты соответствуют положению продольного мышечного слоя, который делится на три пучка:
-свободная, tenia libera, проходит по передней поверхности, caecum, colon ascendens, colon descendens на colon transversum, переходит на заднюю поверхность;
-брыжеечная, tenia mesocolica, по линии прикрепления брыжейки поперечной ободочной кишки;
-сальниковая, tenia omentalis, по линии прикрепления большого сальника.
2.Наличие вздутий, haustra coli, которые способствуют обработке непереваренных остатков пищи и являются вместилищем микроорганизмов-симбиотиков.
3.Наличие отростков серозной оболочки, appendices epiploicae, содержащих жир. Они распо-
ложены вдоль tenia libera и omentalis.
5)Возрастные особенности. Толстая кишка новорожденного короткая, 63см, отсутствуют вздутия и сальниковые отростки. Первыми появляются вздутия на 6-м месяце, затем сальниковые отростки на 2-м году жизни. К 10 годам толстая кишка достигает 118см. Ленты, вздутия и сальниковые отростки окончательно формируются к 6-7 годам.
6)Диагностика. С помощью рентгенограмм изучают положение, форму, размеры, сфинктеры
ивздутия толстой кишки, что дает возможность судить о ее функциональном состоянии, так же применяют ЯМР и КТ.
ПРЯМАЯ КИШКА, RECTUM
1)Функции. Служит для скопления каловых масс.
2)Источник развития: Из первичной кишки в процессе эмбриогенеза происходит прорыв слепого конца трубки клоаки – при образовании прямой кишки.
3)Топография. Верхний отдел, rectum, соответствует, flexura sacrаlis, помещается в тазовой полости. Начинается на уровне мыса и опускается в малый таз впереди крестца, образуя изгиб, обращѐнный кзади, а в области копчика – flexura perinealis, направлен изгиб выпуклостью вперѐд (промежностный). Проецируется в, regio pubica. Кзади от прямой кишки находится крестец и копчик, а спереди у мужчин к ней примыкают семенные пузырьки с семевыносящимим протоками, а так же мочевой пузырь, а ниже мочевого пузыря – предстательная железа. У женщин, rectum, спереди граничит с маткой и задней стенкой влагалища, между которыми находится прослойка соединительной ткани, septum rectovaginale.
4)Анатомическое строение. Pars pelvina – верхний отдел, rectum, соответствует, flexura sacrаlis, он расширяется, образуя ампулу – ampulla recti, диаметром 8-16 см. Конечная часть, recti, направляющаяся назад и вниз, продолжается в заднепроходный канал, canalis analis, который, пройдя через тазовое дно, заканчивается заднепроходным отверстием, anus, до 5-9 см. Длина кишки 13-16 см из которых 10-13 см приходится на тазовый отдел, а 2,5 – 3 см – на анальный.
С развитием хирургии прямой кишки еѐ делят на пять отделов: надампулярный (ректосигмовидный), верхнеампулярный, среднеампулярный, нижнеампулярный и промежностный (или canalis analis).
5)Гистологическое строение. Слизистая оболочка, tunica mucosa, не имеет ворсинок, благо-
даря развитой, tela submucosa, в верхних отделах прямой кишки имеются поперечные складки слизистой оболочки, plicae transversаles recti, числом (3-7) с винтообразным ходом. В, canalis analis, продольные складки в количестве 8-10, columnae anales,между ними находятся углубления, анальные пазухи, sinus analеs . Мышечная оболочка, tunica muscularis, состоит из двух слоѐв: внутреннего – циркулярного и наружнего – продольного. В верхней части промежностного отдела внутренний слой утолщается, образуя, m. sphineter ani internus, высотой 2-3 см, а непосредственно под кожей лежит кольцо из исчерченных произвольных мышечных волокон – m. spineter ani externus, входящий в состав мышц промежности. Продольный слой распределѐн равномерно на передней и задней поверхности, сплетаясь внизу с волокнами мышцы поднимающий задний про-
ход, m. levator ani.
Серозная оболочка , tunica serosa. Начало прямой кишки покрыто брюшиной со всех сторон (инраперитонеально). Средний отдел покрыт только с передней и боковых поверхностей (мезоперетониально), а нижний отдел не покрыт ею (экстраперитонеально)
27
6)Возрастные особенности. У детей хорошо выражены анальные пазухи, слизь которая здесь скапливается облегчает прохождение кала. Подслизистая основа сильно развита, что предрасполагает к выпадению слизистой оболочки наружу через задний проход.
7)Диагностика: Ректороманоскопия, R-анатомия, ЯМР, КТ.
ПЕЧЕНЬ, HEPAR
1)Функции. Выработка желчи; накопление гликогена; дезинтоксикация крови; кроветворная (у плода); иммунная; барьерная; накопление витаминов; эндокринная; обменная (жиры, белки, углеводы, ферменты).
2)Источник развития. Из среднего отдела туловищной кишки.
3)Топография. Орган брюшной полости. Проецируется в, regio hypohondriаca dextra, regio
epigastrica propria. Находится в пределах, linea axilaris media dextra и linea medioclavicularis sinistra. Покрыта брюшиной мезоперетониально. Вверху прилежит к куполу диафрагмы, спереди - реберной части диафрагмы, брюшная стенка; сзадибрюшная часть пищевода, аорта, нижняя полая вена, правый надпочечник; снизу - желудок, двенадцатиперстная и поперечно-ободочная кишка, правая почка, flexura coli dexter; почти внутренне расположен желчный пузырь.
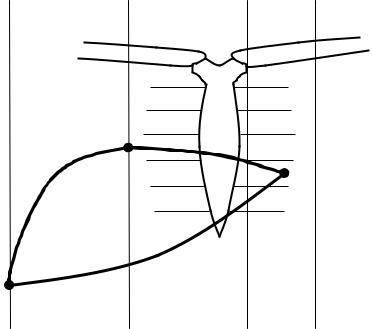
Скелетотопия: Границы печени, верхняя и нижняя, проецированные на переднебоковую поверхность туловища, сходятся одна с другой в двух точках: справа и слева.
верхняя граница печени начинается в Х межреберье справа по lin. аxillаris media (средней подмышечной линии), затем идет вверх и медиально.
по linеa medioclavicularis seo mamillaris (среднеключичной или сосковой линии) достигает 4-го межрѐберного промежутка справа, затем граница полого опускается влево, пересекая границу выше основания мечевидного отростка.
в 5-м межреберье доходит до середины расстояния между linea sternalis (грудинной линии)
иlinea medioclavicularis(среднеключичной линии).
нижняя граница начинается по linea axillaris media справа, затем идѐт отсюда наискось и медиально, пересекая IX и X рѐберные хрящи справа, проходит в области надчревья, пересекает VII реберный хрящ слева и в V межреберье соединяется с верхней границей.
D (правая)
axilaris media |
|
Linea |
X |
|
S (левая)
|
2 |
|
2 |
|
3 |
|
3 |
IV 4 |
|
4 |
|
mediaclavicularisLinea |
5 |
sternalisLinea |
V 5 |
|
mediaclavicularisLinea |
||
|
6 |
|
6 |
|
7 |
|
7 |
28
4) Анатомическое строение.
Имеет 2 поверхности: диафрагмальную, facies diaphragmatica и висцеральную, facies viscera-
lis.
Имеет 2 края: верхнезадний, margo superior posterior и нижний, margo inferior.
Имеет две главные доли: lobus dexter et sinister, разделенные серповидной связкой на диафрагмальной поверхности, а на висцеральной поверхности правой доли различают еще две: lobus сaudatus, lobus quadratus, хвостатая и квадратная, ограниченные бороздами и щелями. Квадратная доля слева ограничена, fissurа ligamenti teretis,а справа – fossa vesicae fellee. Хвостатая - слева fissurа ligamenti venosi, а справа- sulcus venae cavae. Между ними расположены ворота печени, porta hepatis – место входа и выхода трубчатых систем печени: общего печеночного протока, воротной вены и собственной печеночной артерии, ductus hepaticus communis, vena portае, arteria hepatica propria, DVA.
Связки печени: lig. falciforme hepatis – серповидная связка; lig. coronarium hepatis – венечная связка; lig. teres hepatis – круглая связка; ligg. triangulare dextrum et sinistrum – правая и левая треугольная связка; lig. venosum hepatis – венозная связка; lig. hepatoduodenale –
печеночнодвенадцатиперстная связка; lig. hepatogastricum - печеночножелудочная; lig. hepatorenale - печеночнопочечная.
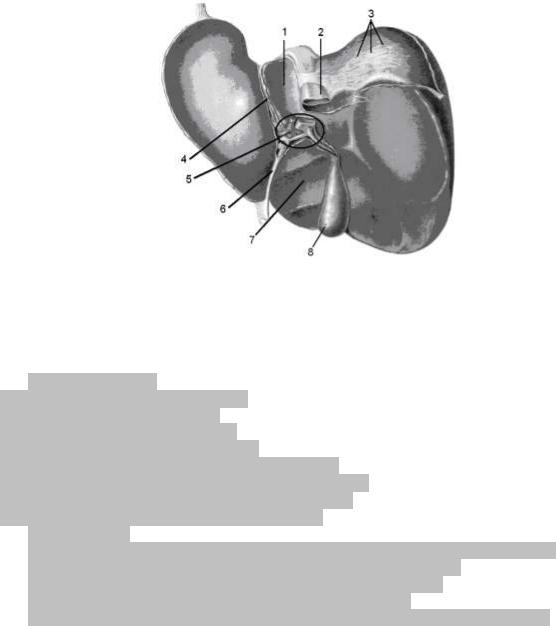
Рис. 19. Висцеральная поверхность печени.
1 – lobus сaudatus; 2 – venae cavae; 3 –area nuda; 4 – lig. venosum; 5 – porta hepatis; 6 – lig. teres; 7 – lobus quadratus;8 – vesicae fellae.
Вдавления печени - impressio: colica, renalis, suprarenalis, esophagus, duodenalis, gastricus.
Структурное строение печени:
4 доли → 5 секторов → 8 сегментов → дольки → балки → гепатоциты.
Сегменты (восемь):
1.Хвостатый сегмент правой доли;
2.Задний сегмент левой доли;
3.Передний сегмент левой доли;
4.Квадратный сегмент правой доли;
5.Средний верхнепередний сегмент правой доли;
6.Латеральный нижнепередний сегмент правой доли;
7.Латеральный нижнезадний сегмент правой доли;
8.Средний верхнезадний сегмент правой доли.
Сектора (пять):
1.Левый латеральный сектор соответствует II сегменту (моносегментарный сектор);
2.Левый парамедиальный сектор образованный III и IV сегментами;
3.Правый парамедиальный сектор, составляет V и VIII сегменты;
4.Правый латеральный сектор включает VI и VIII сегменты;
5.Левый дорсальный сектор соответствует I сегменту (моносегментарный сектор).
5) Гистологическое строение. Печень покрыта брюшиной с трех сторон, мезоперитонеально. На диафрагмальной поверхности имеется area nuda-участок, лишенный серозной оболочки. Па-
29
ренхима печени покрыта серозной оболочкой, tunica serosa, затем фиброзной оболочкой, tunica fibrosa. Вместе с сосудами через ворота в печень попадает соединительная ткань, образуя capsula fibrosa previsceralis - соединительнотканный каркас печени.
Печень состоит из множества гепатоцитов – клеток вырабатывающих желчь. Гепатоциты образуют печеночные балки, которые входят в состав печеночных долек. Печеночные дольки - это структурно-функциональные единицы печени. Выделяют три вида долек: классические, портальные и ацинусные.
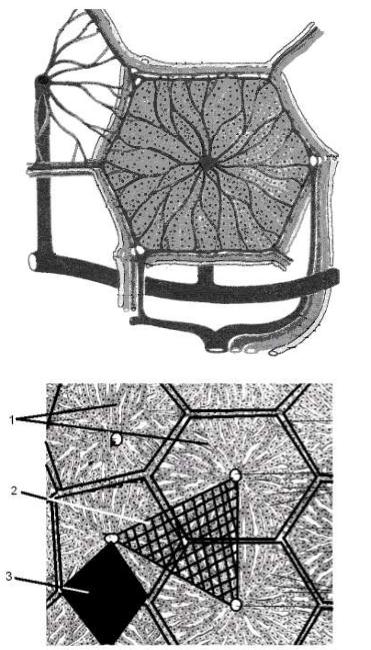
Рис. 20. Классическая печеночная долька.
Рис. 21. Типы печеночных долек (пояснения в тексте).
1. Классическая печеночная долька.
Всего их в печени около 500000. Дольки отделены друг от друга соединительнотканными междольковыми перегородками, в которых расположены печеночные триады: междольковые вены, из системы воротной вены, артерия и желчевыносящий проток. Имеет форму шестигранной призмы. Долька состоит из радиально расположенных от центра к периферии пластинок, балок печеночных клеток, гепатоцитов. В центре дольки находится центральная вена. С периферии в печѐночную дольку заходят артериальные и венозные сосуды, которые являются конечными отделами воротной вены и печѐночной артерии. Внутри дольки венозная и артериальная кровь излива-
30