5.6. ЖАЛОБЫ И ФИЗИКАЛЬНЫЕ ДАННЫЕ ПРИ ЗАБОЛЕВАНИЯХ ЖЕЛЧЕВЫВОДЯЩИХ ПУТЕЙ
Осмотр
Желчный пузырь доступен осмотру крайне редко (при дряблой брюшной стенке и выраженном его увеличении и перерастяжении).
Перкуссия не имеет важного диагностического значения. При сильном перерастяжении выявляется тупой звук.
Пальпация
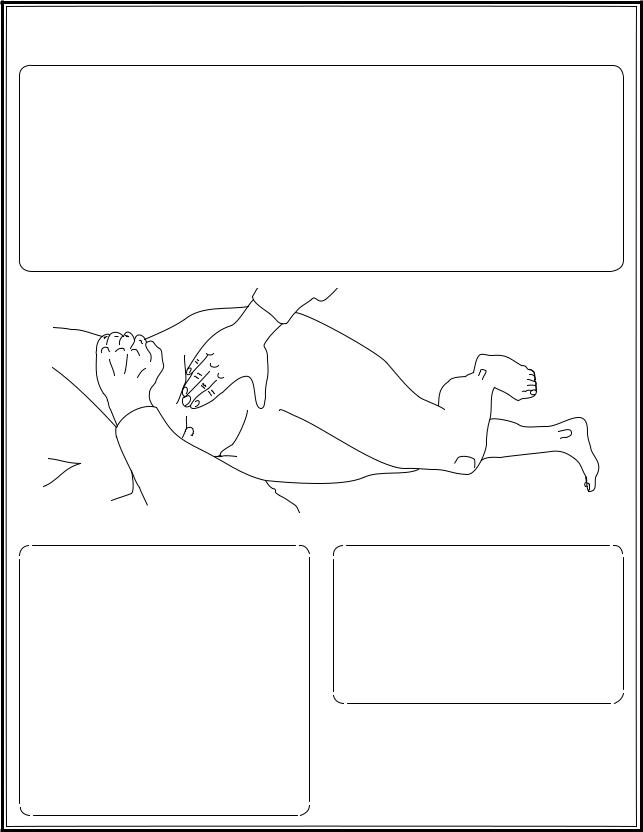
В нормальных условиях желчный пузырь не пальпируется. При его увеличении прощупываться в виде грушевидного тела различной величины в области пересечения наружного края прямой мышцы живота с нижним краем печени (правая реберная дуга).
Пальпация желчного пузыря проводится по той же методике, что и нижнего края печени.
Пузырь легче всего можно обнаружить движением пальцев поперечно его оси.
При остром воспалении возможно некоторое увеличение желчного пузыря в размерах в результате наполнения его серозным или гнойным содержимым, камнями.
Обтурация желчного пузыря камнем при ЖКБ редко сопровождается значительным увеличением его размеров (возможно сморщивание желчного пузыря в результате хронического воспаления). Симптом Курвуазье (пальпация резко увеличенного в размерах желчного пузыря) является следствием сдавления раковой опухолью головки поджелудочной железы.
При длительно существующей обтурации желчных путей возможно всасывание желчи и заполнение желчного пузыря транссудатом – развивается водянка желчного пузыря.
Как правило, при водянке и камнях желчного пузыря пальпация безболезненна, при воспалении больные отмечают значительную болезненность.
Помимо выявления болезненности желчного пузыря с целью диагностики холецистита, перихолецистита, ЖКБ определяют болевые точки
желчного пузыря:
–пузырная точка – на пересечении наружного края правой прямой мышцы живота с реберной дугой;
–холедохо-панкреатическая точка – между срединной линией и биссектрисой угла между срединной и горизонтальной пупочной линией на 5 см выше и вправо от пупка;
–точка n. phrenici – между ножками правой грудинно-ключично-сосцевидной мышцы
(давление на n. phrenicus, иннервирующий серозную оболочку желчного пузыря);
–у нижнего угла правой лопатки;
–у свободных концов XI и XII правых ребер.
Желчнокаменная болезнь (калькулезный холецис-
тит) – заболевание, обусловленное наличием желчных камней в желчном пузыре и желчных протоках. Конкременты представляют собой плотные образования, количество которых может составлять от одного до нескольких сотен, величина может достигать нескольких сантиметров в диаметре.
Клинические формы заболевания:
–хроническая болевая форма – ноющие тупые боли в правом подреберье и подложечной области с иррадиацией в спину и правую лопатку, провоцирующиеся приемом жирной пищи. Иногда наблюдаются слабость, раздражительность, метеоризм, отрыжка, неустойчивый стул. Пальпация точек желчного пузыря – болезненна.
–хроническая рецидивирующая форма – приступообразный интенсивный болевой синдром, возникающий после употребления жирной или острой пищи, после стрессов, чрезмерного физического напряжения, сопровождающийся тошнотой, неукротимой рвотой. Боли часто возникают в ночное время, локализуются в правом подреберье и подложечной области, распространяются на верхнюю половину живота и иррадиируют в правую лопатку, правое плечо, шею. При осмотре: склеры иктеричны, живот вздут, при пальпации резко болезнен в правом подреберье, симптомы Ортнера, Мюсси, Керра положительны. Могут возникать лихорадка, желтуха, кожный зуд, легкое потемнение мочи. Если болевой синдром не сопровождается явлениями острого холецистита и быстро купируется после применения спазмолитиков и анальгетиков, говорят о печеночной (или желчной) колике. В межприступный период больные жалоб не предъявляют.
–диспепсическая форма – чувство тяжести в подложечной области, изжога, метеоризм, тошнота, поносы, регулярно появляющиеся после обильной пищи, особенно жирных или жареных блюд. При пальпации может отмечаться болезненность в болевых точках желчного пузыря.
–стенокардитическая форма характеризуется болями различной интенсивности в области сердца (при отсутствии болей в правом подреберье). Этот болевой синдром нередко
неправильно расценивают как проявление ишемической болезни сердца.