Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
Глава 3. Основы диагностики и частной патологии органов кровообращения |
155 |
|
|
3.3.ОБЩИЙ ОСМОТР БОЛЬНЫХ
СЗАБОЛЕВАНИЯМИ СЕРДЕЧНОСОСУДИСТОЙ СИСТЕМЫ
Угнетение сознания у тяжелого кардиологического больного может считаться одним из надежных признаков тяжелой сердечной недостаточности (шока), указывая на гипоперфузию (плохое кровоснабжение) головного мозга.
У лежачего больного обращают внимание на его положение. Больные с резко выраженной сердечной недостаточностью сидят со спущенными ногами. Больные с острой сосудистой недостаточностью лежат на кровати с низким изголовьем, избегая движений.
Важен осмотр кожных покровов. Наиболее частым сердечным симптомом со стороны кожи является ее синюшное окрашивание (цианоз) при сердечной недостаточности. Значительно реже отмечается желтуха, связанная с застоем в печени при правожелудочковой недостаточности. Своеобразная желтуха в сочетании с бледностью развивается иногда при затяжном септическом эндокардите: кожа имеет оттенок «кофе с молоком». Мельчайшие эмболии в капилляры кожи и особенно капилляры конъюнктивы при эндокардите дают точечные геморрагии.
Осмотр лица может дать дополнительные диагностические данные. У больных с митральными пороками лицо часто синюшно-румяное, у больных с некоторыми врожденными пороками – темносинюшное, у больных с пороками клапанов аорты – бледное. Обнаружение отложений холестерина на веках больного (ксантелазмы) может указывать на повышенный уровень холестерина, еще до определения его содержания в крови. Более тяжелая наследственная гиперхолестеринемия может проявляться наличием ксантом в области крупных сухожилий (чаще всего ахилловых). При осмотре шеи обнаружение увеличенной щитовидной железы может указать направление для выясне-
ния причины некоторых случаев тахикардии. Оценка жировой клетчатки наряду с оценкой
массы тела и роста больного (с вычислением ИМТ) несет информацию об ожирении (факторе риска атеросклероза и состоянии, ухудшающем течение сердечной недостаточности). Другим признаком крайней тяжести сердечной недостаточности может быть практически полное отсутствие подкожного жира, которое в сочетании с атрофией скелетных мышц называется кахексией.
Отеки подкожной клетчатки у больных с заболеванием сердца, чаще всего, указывают на наличие застойной сердечной недостаточности. Очень
важна оценка симметричности отеков – преобладающая отечность одной из нижних конечностей заставляет подозревать тромбоз глубоких вен этой конечности с угрозой тромбоэмболии ветвей легочной артерии.
Изменения пальцев по типу «барабанных палочек», выявляемые иногда при инфекционном эндокардите и врожденных пороках сердца, малоспецифичны, так как встречаются при заболеваниях легких и некоторых других болезнях.
Осмотр полости рта у кардиологического больного обязателен. Есть вероятность, что состояние зубов и миндалин может дать указания на источник сепсиса при инфекционном эндокардите. По окраске слизистой твердого неба можно судить о наличии цианоза и желтухи. При недостаточности клапанов аорты иногда наблюдаются ритмичные побледнения и покраснения слизистой мягкого неба.
156 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
ПАЛЬПАЦИЯ ОБЛАСТИ СЕРДЦА И СОСУДИСТОГО ПУЧКА
При пальпации области сердца оценивают:
1.Верхушечный толчок
2.Сердечный толчок
3.Патологические пульсации
4.Дрожание грудной клетки
Верхушечный толчок
Образован сокращением левого желудочка
Определяют:
1.Локализацию ( в норме – V межреберье на 1–1,5 см внутрь от левой среднеключичной линии)
2.Площадь (в норме – 1–2 см2)
3.Высоту – амплитуду колебаний грудной клетки, производимых верхушечным толчком
4.Силу – давление, которое оказывает верхушечный толчок на пальцы пальпирующего
Смещение верхушечного толчка
Основные причины:
1.Сердечные – гипертрофия или дилатация желудочков:
– левый желудочек – влево и вниз;
– правый желудочек – влево
2.Внесердечные:
– образование в легких, в средостении;
– жидкость или газ в плевральной полости;
– жидкость или газ в брюшной полости
Увеличение площади верхушечного толчка более 3 см служит признаком дилатации ЛЖ Усиление и увеличение амплитуды верхушечного толчка характерно для гипертрофии ЛЖ
Пальпация верхушечного толчка
Определение площади верхушечного толчка
Пальпация сердечного толчка
Сердечный толчок
Образован сокращением правого желудочка
Локализация – IV ребро или четвертое межреберье наружу от левого края грудины. В норме определяется у молодых людей с тонкой грудной стенкой
Патологические пульсации
1.Во втором межреберье слева – аневризма восходящего отдела аорты
2.В яремной вырезке – аневризма дуги аорты, высокое АД, аортальная недостаточность
3.В эпигастральной области – при гипертрофии правого желудочка, аневризме брюшной аорты
4.Пульсация печени – недостаточность трикуспидального клапана
Дрожание грудной клетки – «кошачье мурлыканье»
1.Диастолическое дрожание – при митральном стенозе с диастолическим шумом на верхушке
2.Систолическое дрожание при стенозе устья аорты с систолическим шумом на аорте
Рис. 3.4. Пальпация области сердца и сосудистого пучка
Глава 3. Основы диагностики и частной патологии органов кровообращения |
157 |
|
|
3.4.ПАЛЬПАЦИЯ ОБЛАСТИ СЕРДЦА
ИСОСУДИСТОГО ПУЧКА
Определение верхушечного толчка
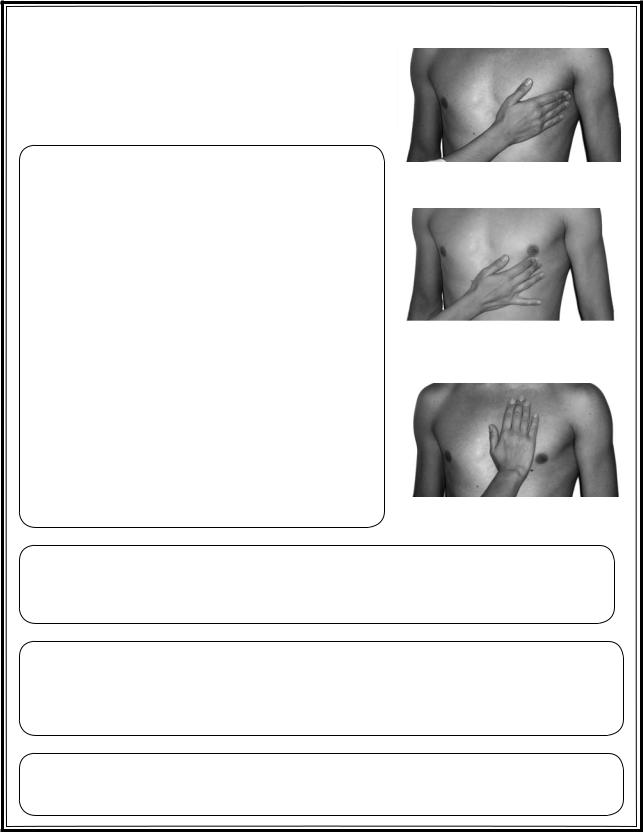
Правую ладонь врача помещают на грудь пациента основанием кисти к грудине, пальцами – к подмышечной области, между IV и VII ребром. Концевые фаланги трех согнутых пальцев поставлены перпендикулярно. Осуществляют продвижение ладони снаружи внутрь до ощущения верхушечного толчка. При большой площади верхушечного толчка местом его расположения считают его самую левую и нижнюю точку.
Исследование верхушечного толчка может быть облегчено:
а) наклоном верхней половины туловища вперед; б) во время глубокого вдоха.
Локализация верхушечного толчка в норме – пятое межреберье, на 1,0–1,5 см внутрь от левой срединно-ключичной линии, при положении пациента на левом боку верхушечный толчок смещен влево на 3–4 см, на правом – на 1,0–1,5 см вправо.
Характеристики верхушечного толчка
1.Ширина (площадь) в норме составляет 1–2 см. Если площадь более 2 см – это разлитой верхушечный толчок, например при увеличении размеров левого желудочка (ЛЖ), тонкой грудной стенке, широких межреберных промежутках, тесном прилегании верхушки сердца к грудной стенке, сморщивании края левого легкого, опухоли средостения. Если площадь менее 1 см – это ограниченный верхушечный толчок (при утолщенной или отечной подкожной клетчатке, узких межреберьях, эмфиземе легких, низком стоянии диафрагмы).
2.Высота – величина амплитуды колебания грудной клетки в области верхушки. Выделяют высокий верхушечный толчок (физическая нагрузка, волнение, тиреотоксикоз, лихорадка) и низкий верхушечный толчок.
3.Сила – давление, оказываемое верхушкой сердца на пальпирующие пальцы. Различают усиленный (при гипертрофии ЛЖ сердца) и ослабленный верхушечный толчок.
4.Резистентность – определяется плотностью сердечной мышцы. Резистентный верхушечный толчок характерен для гипертрофии ЛЖ, при резкой гипертрофии выделяют куполообразный верхушечный толчок.
Пульсация в области сердца и по соседству с ним.
Внорме пульсация аорты выявляется только у астеников с широкими межреберьями. Пульсация в области сердца может возникать при:
а) расширении восходящей части аорты – справа от грудины;
б) расширение дуги аорты – в области рукоятки грудины;
в) значительном расширении дуги аорты или наличии аневризмы, недостаточности аортальных клапанов, высоком АД – в яремной ямке (ретростернальная пульсация);
Эпигастральная пульсация возможна при:
–гипертрофии правого желудочка – определяется под мечевидным отростком, более отчетлива при глубоком вдохе;
–пульсации брюшной аорты и печени – определяется ниже, менее выражена при вдохе;
–пульсация неизмененной брюшной аорты у истощенных больных с расслабленной брюшной стенкой.
Пульсация печени. Выделяют истинную пульсацию печени (положительный венный пульс), например при недостаточности трехстворчатого клапана вследствие обратного тока крови в нижнюю полую и печеночную вены во время систолы, что приводит к набуханию печени с каждым сокращением сердца и передаточную пульсацию – вследствие передачи сокращений сердца, каждая систола сопровождается дрожанием всей массы печени в одном направлении.
Пальпация звуковых явлений
Тоны и шумы сердца помимо аускультации могут быть определены и пальпацией – лучше всего поверхностной. Места определения те же, что и при выслушивании. Чем выше тон или шум, тем лучше он выслушивается и хуже пальпируется. Очень низкие звуки (около 16 колебаний в 1 с) улавливаются иногда только пальпацией. Тоны улавливаются как короткие толчки, короткие сотрясения. Из патологических тонов лучше всего улавливается добавочный тон в ритме галопа. Из шумов хорошо определяются пальпаторно: шум трения перикарда, систолический шум при стенозе устья аорты и легочной артерии, при анев-
ризме аорты и при открытом боталовом протоке. Особенно характерно пресистолическое дрожание при стенозе митрального клапана. Ощущения при пальпации напоминают ощущения при поглаживании спины мурлыкающей кошки, поэтому называются «кошачьим мурлыканьем»).
158 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
ПЕРКУССИЯ СЕРДЦА |
|
Относительная тупость сердца – |
|
определение части контура сердца, прикрытой легкими |
|
Границы относительной сердечной тупости в норме: |
|
Правая – четвертое межреберье по краю или на 1 см кнаружи от правого края |
|
грудины |
|
Левая – на 1 см внутрь от левой среднеключичной линии |
|
Верхняя – нижний край III ребра или третье межреберье |
|
Абсолютная тупость сердца – |
|
определение части контура сердца, не прикрытой легкими |
|
Границы абсолютной сердечной тупости в норме: |
|
Правая – левый край грудины на уровне четвертого межреберья |
|
Левая – 1–2 см кнутри от границы относительной тупости сердца |
|
Верхняя – четвертое межреберье |
Сосудистый пучок – границы тупости сосудистого пучка соответствуют в норме |
|
краям грудины во втором межреберье |
|
|
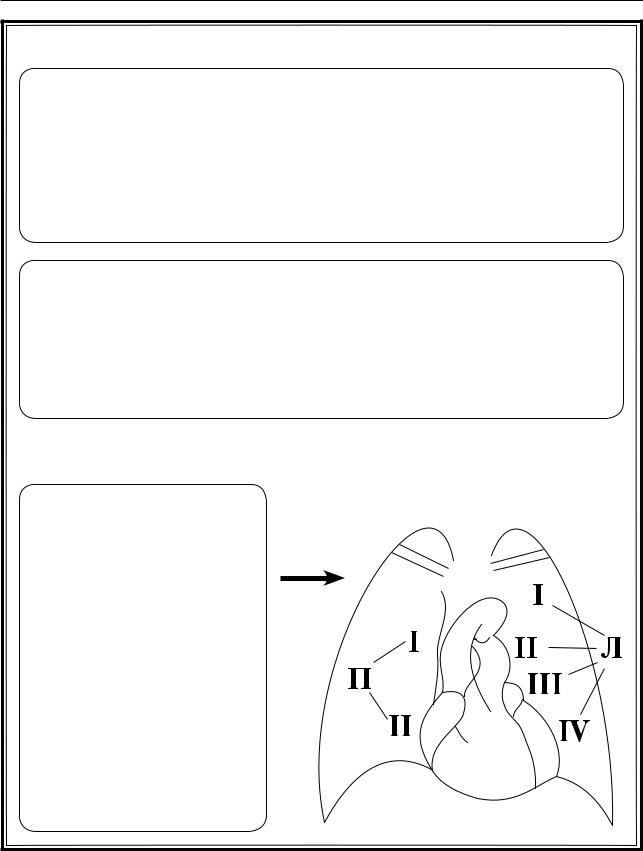
Контуры сердца: |
|
П – правый контур относи- |
|
тельной сердечной тупости и |
|
сосудистого пучка; |
|
I – верхняя полая вена; |
|
II – правое предсердие; |
|
Л – левый контур относитель- |
|
ной сердечной тупости; |
|
I – дуга аорты; |
|
II – легочная артерия, |
|
III – ушко левого предсердия; |
|
IV – левый желудочек |
Рис. 3.5. Перкуссия сердца |
|
Глава 3. Основы диагностики и частной патологии органов кровообращения |
159 |
|
|
3.5. ПЕРКУССИЯ СЕРДЦА
Перкуссия сердца имеет своей задачей определение величины, положения и конфигурации сердца и сосудистого пучка.
До выполнения перкуссии необходимо убедиться в отсутствии деформации грудной клетки, способной исказить перкуторные данные. При грубых деформациях от перкуссии сердца приходиться отказаться.
Для понимания полученных данных следует помнить, что сердце прилегает к грудной клетке только меньшей частью своей передней поверхности. Между передней стенкой грудной клетки и сердцем по бокам выдвигаются легкие. Площадь сердца, непосредственно прилегающая к грудной клетке, дает при перкуссии тупой звук и называется площадью «абсолютной» тупости, а часть передней поверхности сердца, прикрытая легкими, дает при перкуссии лишь притупленный звук и называется «относительной тупостью». Изменения величины абсолютной тупости имеют ограниченное значение, так как зависят как от изменений самого сердца, так и в значительной степени от состояния легких. Изменения относительной тупости главным образом зависят от изменений размеров сердца.
Правила перкуссии сердца:
1)вертикальное положение пациента;
2)удобное положение пациента и врача;
3)палец-плессиметр расположен параллельно определяемой границе;
4)при определении границ относительной тупости перкуссия идет от ясного звука к притупленному, абсолютной тупости – от притупленного к тупому;
5)отметку найденных границ производят по краю пальца, обращенному к более ясному перкуторному звуку.
Относительная сердечная тупость – это проекция передней поверхности сердца на грудную
клетку, что соответствует истинным границам сердца.
Определение границ относительной сердечной
тупости.
1. Определение правой границы. Необходимо определить нижнюю границу правого легкого по правой срединно-ключичной линии (в норме – VI ребро). Палец-плессиметр помещают на 2 межреберья вверх (в четвертом межреберье, пятом межреберье пропускается из-за относительной печеночной тупости) вертикально, перкуссия ведется по направлению к сердцу до появления притупленного перкуторного звука.
2.Определение левой границы. Пальпаторно определяют верхушечный толчок. Палец-плессиметр располагается кнаружи от него, вертикально, перкуссия ведется по направлению к грудине. Если верхушеччный толчок не определяется, перкуссия выполняется в пятом межреберье от передней подмышечной линии до грудины.
3.Определение верхней границы. Отступают на 1 см наружу от левой парастернальной линии. Палец-плессиметр помещают параллельно ключице, перкуссия ведется вниз до появления притупленного звука.
4.Определение поперечника относительной тупости сердца – расстояния от крайних точек границ относительной сердечной тупости до передней срединной линии.
В норме расстояние от правой границы составляет 3–4 см, от левой – 8–9 см, поперечник относительной тупости сердца (сумма 2 расстояний) – 11–13 см.
Определение границ абсолютной сердечной тупости.
1.Определение правой границы. Палец-плесси- метр помещают на правой границе относительной сердечной тупости, вертикально, перкуссия ведется кнутри влево до появления тупого звука.
2.Определение левой границы. Палец-плессиметр располагают несколько наружу от левой границы относительной сердечной тупости, вертикально, перкуссия ведется внутрь вправо.
3.Определение верхней границы. Палец-плесси- метр устанавливают параллельно ключице на верхней границе относительной сердечной тупости, перкуссия ведется вниз до появления тупого звука.
Определение границ сосудистого пучка.
Используют тихую перкуссию по второму межреберью справа и слева по направлению от средин- но-ключичной линии к грудине. В норме правая и левая границы тупости сосудистого пучка расположены по краям грудины, составляя в попереч-
нике 5–6 см.