Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
Глава 2. Основы диагностики и частной патологии органов дыхания |
145 |
|
|
2.22. РАК ЛЕГКОГО
Рак легкого развивается из эпителиальных клеток слизистой оболочки бронхиального дерева и занимает первое место по распространенности среди всех онкологических заболеваний. Полное излечение возможно лишь у небольшой доли пациентов. Для рака легкого характерно лимфогенное (регионарные внутригрудные лимфатические узлы), а затем гематогенное (печень, головной мозг, другое легкое, надпочечники, кости, отдаленные лимфоузлы) распространение метастазов. Причиной смертельного исхода при раке легкого является поражение жизненно важных органов (головного мозга, печени), интоксикация организма при наличии большого объема опухолевых масс, нарастающая сердечная недостаточность и ДН.
Клинические проявления рака легкого весьма разнообразны.
Общие симптомы – слабость, похудание, снижение работоспособности, утомляемость, снижение аппетита, повышение температуры тела, а также паранеопластические симптомы («барабанные палочки», артриты мелких суставов, кожный зуд, токсико-аллергические дерматиты и др.).
Симптомы центрального рака легкого:
–кашель, который может быть сухим, вначале преходящим, затем постоянным, доходящим до надсадного. Впоследствии кашель сопровождается выделением слизистой и слизистогнойной мокроты, а его прекращение говорит
ополной закупорке пораженного опухолью бронха;
–кровохарканье (у 40% больных);
–одышка (у 30–40% больных), выраженность в значительной степени зависит от калибра пораженного бронха, реже – от плеврального выпота, от сдавления крупных сосудов легкого и средостения;
–боли в груди (у 70% больных), в основном на стороне поражения;
–повышение температуры тела (у 40–80% больных), что связано с задержкой мокроты и ее инфицированием при обтурации просвета бронха опухолью, а также интоксикацией организма продуктами распада опухоли. Рак легких может манифестировать острой пневмонией, однако появление затяжной или рецидивирующей пневмонии у мужчин старше 45 лет, особенно курящих, позволяет предположить опухоль легкого.
Симптомы периферического рака легких:
–длительно течет бессимптомно, клинические проявления наступают при выраженном росте опухоли или ее метастазов;
–боли в грудной клетке – при прорастании плевры и грудной стенки, усиливаются при дыхании;
–кашель и кровохарканье – при прорастании крупного бронха;
–одышка – при распространении опухоли по плевре (карциноматоз плевры) с образованием экссудативного плеврита;
–признаки воспалительного процесса (кашель с гнойной мокротой, кровохарканье, повышение температуры тела) – при распаде опухоли;
–синдром Панкоста (верхушечный рак легкого прорастает окружающие структуры – ребра, позвонки, подключичные сосуды, плечевое нервное сплетение – с развитием триады Горнера – опущение верхнего века, западение глазного яблока и сужение зрачка и плексита).
С целью ранней диагностики рака легкого используются массовые профилактические флюорографические исследования. Проводится также цитологическое исследование мокроты в контингентах группы риска (курильщики старше 40 лет, лица, страдающие хроническими бронхолегочными заболеваниями).
Диагностика рака легкого
Объективное обследование на ранних этапах заболевания не информативно. Основной метод диагностики – рентгенологический (рентгенография, томография, КТ грудной клетки). По показаниям выполняются бронхоскопия с биопсией, цитологическое исследование мокроты (целесообразно повторять не менее 5–6 раз), трансторакальная (чреcкожная) пункция опухоли легкого с цитологическим исследованием пунктата, определение серологических онкомаркеров, диагностические видеоторакоскопия, торакотомия. Для обнаружения отдаленных метастазов – УЗИ органов брюшной полости, сканирование костей скелета, позитронно-эмиссионная томография.
Лечение рака легкого
Выполняются оперативное лечение, лучевая терапия, химиотерапия. Прогноз неблагоприятный: после радикального лечения курабельных больных у 60–80% больных развивается местный рецидив опухоли или происходит метастазирование процесса.
146 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
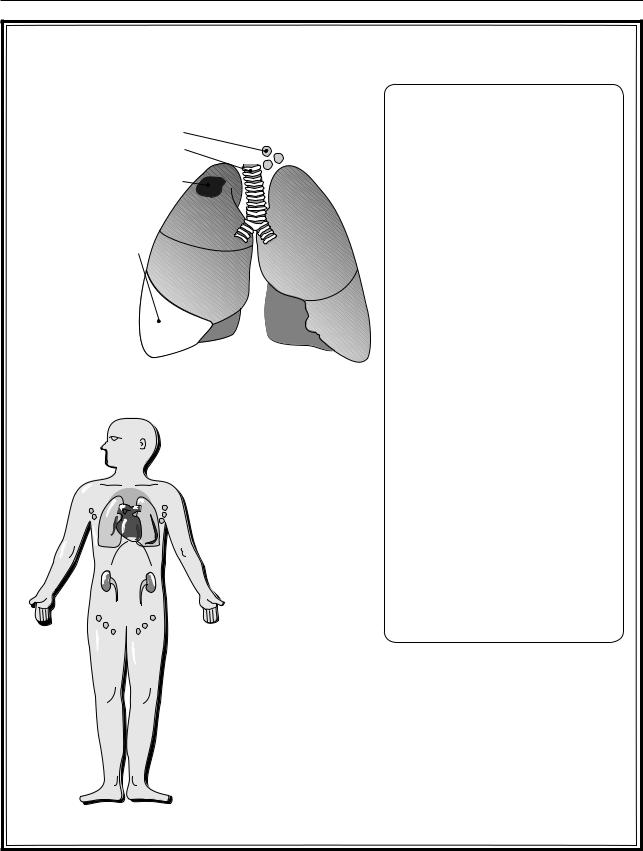
ТУБЕРКУЛЕЗ |
|
|
Очаговый туберкулез |
|
|
Лимфаденопатия |
Классификация туберкулеза |
|
|
|
|
Трахея |
А. Легочный туберкулез |
|
Уплотнение легочной ткани |
(формы): |
|
1. Первичный комплекс |
|
|
в верхушке (фиброз) |
|
|
2. Туберкулез бронхиальных |
|
|
|
|
|
|
желез |
|
Плевральный выпот |
3. Острый милиарный тубер- |
|
кулез |
|
|
|
|
|
|
4. Подострый и хронический |
|
|
диссеминированный тубер- |
|
|
кулез легких |
|
|
5. Очаговый туберкулез лег- |
|
|
ких |
|
|
6. Инфильтративный тубер- |
|
Милиарный туберкулез |
кулез легких: |
|
– инфильтрирование; |
|
|
|
|
|
|
– инфильтраты |
|
Менингит |
7. Творожистая пневмония |
|
|
8. Хронический фиброзно- |
|
|
кавернозный туберкулез лег- |
|
Лимфаденопатия |
ких |
|
|
|
|
|
9. Цирроз легких |
|
Милиарный туберкулез |
10. Плеврит |
|
Выпотной перикардит |
Б. Внелегочный туберкулез |
|
|
|
|
|
В. Хроническая туберкулезная |
|
|
интоксикация у детей |
|
Поражение мочеполовой системы: |
|
|
стерильная пиурия |
|
|
|
Симптомы: |
|
|
– кашель; |
|
|
– одышка; |
|
|
– кровохарканье; |
|
|
– лихорадка; |
|
|
– потеря массы тела; |
|
|
– ночные поты |
Рис. 2.29. Туберкулез |
|
|
Глава 2. Основы диагностики и частной патологии органов дыхания |
147 |
|
|
2.23. ТУБЕРКУЛЕЗ
Туберкулез – инфекционное заболевание, возбудителем которого является микобактерия туберкулеза (палочка Коха), очень устойчива во внешней среде, особенно в темноте, холоде. Инфицирование происходит воздушно-капель- ным путем от больного человека, при этом вероятность развития заболевания составляет 5%, для чего необходимы следующие условия:
1)достаточный объем инфицирующей дозы;
2)снижение защитных сил организма:
–голодание или недостаточность питания;
–курение;
–злоупотребление алкоголем;
–хронические заболевания, сопровождающиеся иммуносупрессией (СД, СПИД, лейкозы и др.);
–стресс и депрессия.
Вероятность заболевания увеличивается при длительном близком контакте с больным в плохо проветриваемом помещении (тюрьма, казарма, больничная палата, в кругу семьи).
Первичный очаг туберкулеза, как правило, располагается в легком. При гематогенном распространении микобактерий (милиарный туберкулез) могут поражаться различные органы и ткани человека: здоровые участки легкого, глаза, кости, кожа, мочеполовая система, кишечник и др.
У нелеченных пациентов смертность от активного туберкулеза достигает 50% в течение 2 лет, в остальных случаях заболевание переходит в хроническую форму.
Клиническая картина
Больной резко теряет в весе (5–10 кг и более), ощущает слабость, разбитость. Его беспокоят потливость, особенно по ночам, снижение работоспособности, отсутствие аппетита. Характерно повышение температуры до субфебрильных цифр, особенно к вечеру. При дальнейшем развитии туберкулезного процесса больного могут начать беспокоить кашель, кровохарканье, боли в груди.
Туберкулез следует исключать у пациентов с длительным повышением температуры, потерей веса, неясными легочными симптомами и лимфаденопатией.
Диагностика
Выполняют исследования.
1.Мазок мокроты на микобактерии туберкулеза с окраской по Цилю–Нильсену троекратно (возможен отрицательный результат при закрытых формах заболевания).
2.Рентгенологическое исследование.
3.Посев мокроты (рост микобактерии ожидают 2–3 мес), важно для определения чувствительность к антибиотикам.
4.Полимеразная цепная реакция на выявление дезоксирибонуклеиновой кислоты (ДНК) микобактерий туберкулеза (в 6,4 раза эффективнее бактериоскопического и бактериологического методов).
5.Реакция Манту (реакция гиперчувствительности замедленного типа на подкожное введение туберкулина) – после виража туберкулиновых проб в первые 2 года заболевают 5 человек из 100.
Лечение
Проводят непрерывную комбинированную (4–5 препаратов одновременно) антибиотикотерапию в течение 6–24 мес под наблюдением врача.
Терапией первого ряда является стандартная схема DOTS (рифампицин, изониазид, пиразинамид, этамбутол, стрептомицин) под контролем анализа мазка мокроты. В течение 3 мес должны уменьшиться симптомы болезни и прекратиться выделение микобактерии по анализу мокроты.
Нарушение этих принципов ведет к развитию лекарственно-устойчивой формы болезни, для лечения которой применяются препараты второго ряда, такие как офлоксацин, каприомицин, этионамид, циклосерин, парааминосалициловая кислота (ПАСК).
Хирургическое лечение применяют редко в случае лекарственно-устойчивого туберкулеза только в сочетании с лечением препаратами второго ряда.
Глава 3
Основы диагностики и частной патологии
органов кровообращения