Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava
140 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
АБСЦЕСС ЛЕГКОГО
Причины:
–пневмония;
–бронхоэктазы;
–ранения грудной клетки;
–аспирация инородных тел;
–операции на дыхательных путях
Диагностические критерии:
1. До вскрытия абсцесса:
–гектическая лихорадка;
–озноб;
–профузное потоотделение;
– кашель с гнойной мокротой;
– ослабление голосового дрожания;
– притупление перкуторного звука;
– ослабление везикулярного дыхания
2. Полость, сообщающаяся с бронхом:
–снижение температуры;
–улучшение общего самочувствия;
–отделение большого количества зловон-
ной мокроты («полным ртом»);
–усиление голосового дрожания;
–тимпанический перкуторный звук;
–бронхиальное или амфорическое дыхание;
– влажные звонкие хрипы
Лабораторные исследования:
–нейтрофильный лейкоцитоз со сдвигом влево;
–ускорение СОЭ;
–увеличение С-РБ;
–мокрота гнойная, трехслойная, содержит большое количество лейкоцитов, эласти-
ческие волокна
Лечение:
–антибактериальная терапия;
–дренирование абсцесса;
–хирургическое лечение
Рис. 2.26. Абсцесс легкого
Глава 2. Основы диагностики и частной патологии органов дыхания |
141 |
|
|
2.20. АБСЦЕСС ЛЕГКОГО
Абсцесс легкого – это патологический процесс, характеризующийся формированием ограниченной полости в легочной ткани в результате ее некроза и гнойного расплавления. Чаще болеют мужчины трудоспособного возраста.
Этиология
Наиболее частыми причинами являются:
–анаэробная флора, обычно колонизирующая назофарингеальную область (50%);
–грам-отрицательная флора – Proteus, E.Coli,
Klebsiella (30%);
–грам-положительная флора – Staphylococcus aureus (20%).
Факторы риска
Наибольшее значение имеют:
–злоупотребление алкоголем (более 2/3 пациентов) – аспирационный механизм развития деструкции в легком;
–иммунодефицитные состояния, СПИД;
–ИВЛ.
Выделяют посттравматические абсцессы, абсцессы обтурационной этиологии (окклюзия бронха инородным телом и бронхогенной карциномой), двусторонние деструктивные поражения легких при сепсисе (гематогенные абсцессы).
Клиническая картина
До вскрытия абсцесса наблюдается клиника пневмонии: острое начало, гектическая лихорадка с ознобами и потами, интоксикация, кашель со скудным количеством мокроты, одышка, цианоз. При объективном осмотре: болезненность межреберных промежутков, усиление голосового дрожания, притупление перкуторного звука, ослабленное везикулярное или жесткое дыхание, мелкопузырчатые влажные хрипы. В крови – нейтрофильный лейкоцитоз со сдвигом влево, высокое СОЭ, повышение СРБ. Период длится от 3–4 дней до 2–4 нед.
После прорыва абсцесса в дренирующий бронх у
больных появляется кашель с большим количеством зловонной мокроты «полным ртом», уменьшается температура тела и выраженность интоксикации. Уменьшается площадь уплотнения легочной ткани, в этой зоне перкуторно определяется тимпанический звук, аускультативно появляются бронхиальное дыхание и локальные крупно- и мелкопузырчатые хрипы. В крови – снижение СОЭ, лейкоцитоза, исчезновение сдвига влево. При прорыве абсцесса в плевральную полость возможно развитие эмпиемы плевры. При плохом естественном дренировании состоя-
ние больного остается тяжелым и возможна хронизация процесса.
Диагностика
Лабораторная диагностика: при подозрении на абсцесс легкого необходимо выполнить:
–общеклинический анализ крови;
–бактериологическое исследование мокроты, смывов бронхов, содержимого гнойной полости.
Рентгенологическое исследование – основной метод подтверждения диагноза абсцесса легких. До вскрытия абсцесса: интенсивное затемнение с нечеткими границами, полисегментарное, долевое или тотальное, после вскрытия – на фоне инфильтрата начинает определяться полость с уровнем жидкости.
КТ используется для дифференциальной диагностики полостных образований легких. Под контролем КТ можно провести биопсию солидных образований легких, дренирование гнойных полостей при внутрилегочном расположении и «трудном» доступе к образованию.
Бронхоскопия позволяет выполнять многократную санацию трахеобронхиального дерева.
Принципы лечения
Основные принципы лечения заключаются в следующем:
–антибактериальная терапия (следует проводить с учетом выделенных возбудителей и их чувствительности к антибактериальным препаратам);
–улучшение дренирующей функции бронхов (бронхолитики, отхаркивающие, повторные лечебные бронхоскопии);
–постуральный дренаж;
–инфузионная терапия;
Хирургическое лечение назначают при неэффективности консервативной терапии через 2–3 мес.
142 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ
Формы бронхоэктазов: |
Причины: |
|
|
1. Варикозные |
1. |
Генетические особенности развития |
|
2. Веретенообразные |
|
бронхиального дерева |
|
3. Цилиндрические |
2. Хронический |
обструктивный брон- |
|
4. Мешотчатые |
|
хит |
|
|
3. |
Обструкция |
бронхов инородным |
|
|
телом |
|
|
4. Вдыхание токсических веществ |
||
Диагностические критерии:
1. Жалобы:
–лихорадка;
–усиление кашля с резким увеличением количества отделяемой гнойной мокроты, примесь крови;
–«утренний туалет бронхов», отхождение мокроты «полным ртом»;
–кровохарканье (при сухих бронхоэктазах);
–снижение массы тела
2. Осмотр: |
|
– концевые фаланги в форме «барабан- |
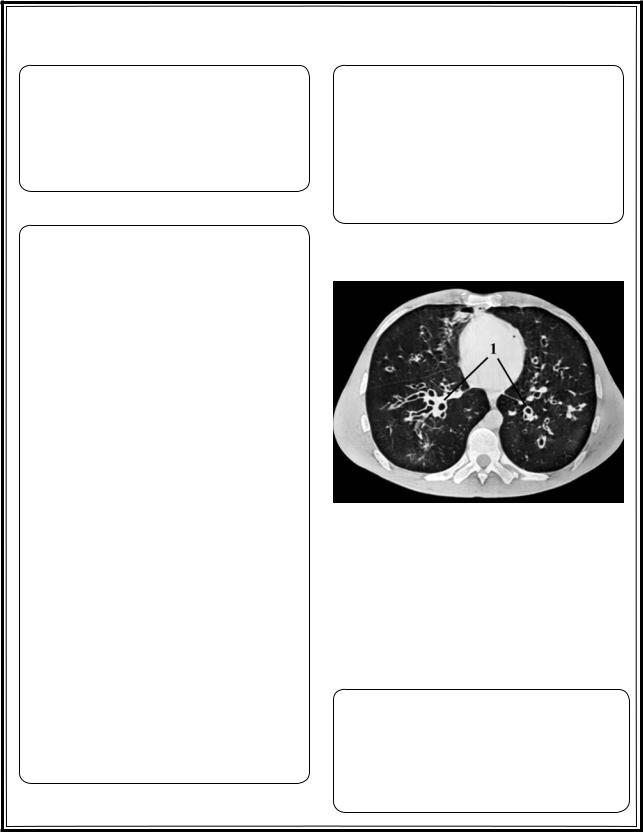
КТ больного с бронхоэктатической болез- |
ных палочек»; |
нью: 1 – бронхоэктазы |
–ногти принимают форму часовых стекол
3. Перкуссия:
–ограничение подвижности нижних краев легких;
–притупление перкуторного звука
4. Аускультация: |
|
|
Дополнительные методы исследования: |
– жесткое дыхание; |
– Рентгенография; |
– звучные мелкопузырчатые хрипы |
– Бронхоскопия; |
|
– Бронхография; |
|
– КТ |
Рис. 2.27. Бронхоэктатическая болезнь
Глава 2. Основы диагностики и частной патологии органов дыхания |
143 |
|
|
2.21. БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ
Бронхоэктатическая болезнь (БЭБ) – приобретенное заболевание, характеризующееся локализованным хроническим нагноительньм процессом в необратимо измененных (расширенных и деформированных) и функционально неполноценных бронхах, преимущественно нижних отделов легких.
Под бронхоэктазами (БЭ) понимают сегментарное расширение бронхов, обусловленное деструкцией или нарушением нервно-мышечного тонуса их стенок вследствие воспаления, дистрофии или гипоплазии структурных элементов бронхов.
БЭ подразделяют на первичные и вторичные. Образованию БЭ может способствовать врожденное или связанное с воспалительным процессом снижение активности сурфактанта. Нагноительный процесс является вторым важным фактором в патогенезе БЭ, так как он обусловливает прогрессирующие необратимые изменения в стенках бронхов (повреждение мерцательного эпителия, дегенерация гладкой мускулатуры бронхов). Стенки бронхов вследствие снижения их резистентности не в состоянии противостоять повышению эндобронхиального давления при кашле и скоплении секрета. Вторичные БЭ – следствие абсцесса легких, туберкулеза, бронхита.
В 50% случаев заболевание двустороннее, локализуется чаще всего в нижних долях (чаще страдает левое легкое, а также средняя доля правого легкого).
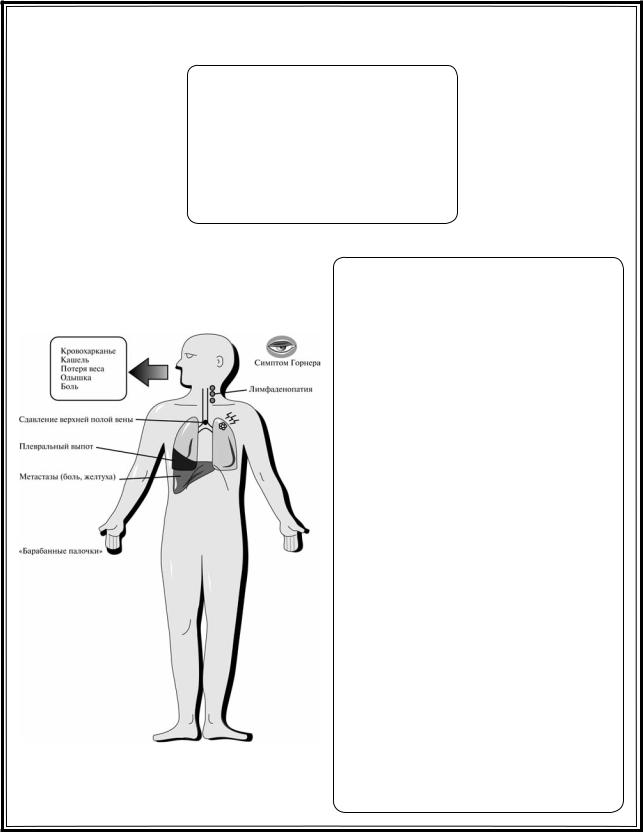
Клиническая картина
Характерны общее недомогание, повышение температуры тела, может появиться кровохарканье. Одышка при физической нагрузке, цианоз. При обострении, протекающем чаще в весеннеосенний период, больные жалуются на кашель с гнойной мокротой «полным ртом», отходящей после ночного сна и в «дренажном» положении.
Наиболее характерное проявление БЭБ – приступообразный кашель с мокротой, имеющей иногда неприятный запах и содержащей прожилки крови. Выделение мокроты быстрое и обильное; суточное количество может доходить до 500 мл.
Физическое обследование
Отмечаются уплощение и ригидность грудной клетки, расширение межреберных промежутков. Одними из характерных клинических признаков БЭ считаются утолщение ногтевых фаланг пальцев («барабанные палочки»), так называемая гипертрофическая остеоартропатия, и ногти в виде «часовых стекол». При перкуссии отме-
чаются участки укорочения перкуторного звука на фоне легочного с коробочным оттенком, при аускультации – жесткое дыхание, нередко ослабленное с большим количеством разнокалиберных влажных хрипов, уменьшающихся после откашливания и рассеянные сухие хрипы. Это один из самых характерных признаков БЭБ. При наличии крупных бронхоэктатических полостей дыхание над этими зонами может иметь амфорический характер.
Диагностика
Выполняют исследования:
–ФВД – снижение величины форсированного выдоха, индекса Тиффно, увеличение остаточного объема, уменьшение жизненной емкости легких;
–рентгенологическое исследование легких;
–бронхоскопию;
–бронхографию (селективная бронхография) – «золотый стандарт» диагностики;
–КТ высокого разрешения (БЭ, не диагностирующиеся даже при бронхографическом исследовании).
Принципы лечения
–диета, обогащенная витаминами;
–исключение курения, злоупотребления алкоголем, переохлаждения;
–санация бронхов: пассивная (постуральный дренаж и применение отхаркивающих средств и муколитических препаратов) и активная (аспирация содержимого бронхов, их промывание и последующее введение в
бронхи лекарственных веществ);
–дыхательная гимнастика, вибрационный массаж грудной клетки – способствуют отхождению мокроты;
–при обострении хронического воспаления БЭ – внутрибронхиальный путь введения антибиотиков через бронхоскоп или направленный катетер в разовой терапевтической дозе;
–возможно хирургическое лечение при односторонних БЭ.
144 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
РАК ЛЕГКОГО
Факторы риска:
–производственные вредности (асбест, радиация и др.);
–курение;
–загрязнение окружающей среды;
–хронические воспалительные процессы в легких
Классификации рака легкого:
1. Клинико-анатомическая классификация:
– центральный;
– периферический;
– атипичные формы (медиастинальная форма – обширное метастатическое поражение лимфатических узлов средостения без первичной опухоли в легких и диссеминированная форма РЛ – тотальное многоочаговое поражение легочной ткани);
2. Гистологическая классификация ВОЗ:
– плоскоклеточный;
– мелкоклеточный;
– аденокарцинома;
– крупноклеточный; Дополнительно выделяют подварианты
(высоко-, умеренно-, низко- и недиф-
ференцированный), что немаловажно для прогноза;
3. По распространенности по системе TNM (Т – величина первичной опухоли, N – состояние регионарных лимфатических узлов, М – метастазы в отдаленных органах, сочетание этих символов определяют 4 стадии заболевания)
Рис. 2.28. Рак легкого