Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava

130 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
ПНЕВМОНИЯ |
|
|
|
Очаговая пневмония |
Долевая пневмония |
Жалобы: |
|
Жалобы: |
|
– постепенное начало |
– острое начало; |
– умеренное повышение температуры тела |
|
– повышение температуры тела более |
– кашель с мокротой слизистого, гной- |
|
39 °C с ознобами; |
ного характера |
|
– кашель |
с мокротой (гнойная, «ржа- |
Пальпация: усиление голосового дрожа- |
вая»); |
|
ния (±) |
– выраженная одышка; |
Перкуссия: притупление перкуторного |
|
– «плевральные» боли |
звука |
|
Осмотр: |
|
Аускультация: ослабленное везикулярное |
– цианоз, гиперемия лица, herpes labialis; |
или жесткое дыхание |
|
– отставание пораженной половины |
|
|
грудной клетки при дыхании |
|
|
Пальпация: усиление голосового дро- |
|
|
жания |
|
Особенности пневмонии, вызванной ати- |
Перкуссия: тупой перкуторный звук |
пичными возбудителями: |
|
Аускультация: |
– Mycoplasma pneumoniae; |
|
1. Стадия прилива: ослабленное вези- |
– Clamydophila pneumoniae; |
|
кулярное дыхание, крепитация; |
– Legionella pneumoniae |
|
2. Стадии |
опеченения: бронхиальное |
Клиническая картина: |
дыхание, влажные звучные хрипы; |
1. Легочные проявления |
|
3. Стадия |
разрешения: ослабленное |
2. Внелегочные проявления: |
везикулярное дыхание, крепитация; |
– миалгии; |
|
Во все стадии может выслушиваться |
– артралгии; |
|
шум трения плевры |
– лимфоаденопатия; |
|
|
|
– диарея |
|
|
Рентгеновское исследование: усиление |
|
|
легочного рисунка, реже инфильтрация |
Лабораторная диагностика: |
легочной ткани |
|
– лейкоцитоз, сдвиг формулы влево; |
|
|
– повышение СОЭ; |
|
|
– повышение С-РБ; |
Осложнения: |
|
– в мокроте увеличение числа лейкоци- |
– экссудативный плеврит; |
|
тов, макрофагов; |
– деструкция легочной ткани (абсцесс); |
|
– посев мокроты: выявление возбудите- |
– острая дыхательная и легочно-сердеч- |
|
ля и его чувствительности к антибио- |
ная недостаточность; |
|
тикам; |
|
– респираторный дистресс-синдром; |
– серология: определение антител к |
– бактериально-токсический шок; |
|
микоплазме, хламидиям, легионелле |
– коллапс |
|
Рис. 2.21. Пневмонии |
|
|
Глава 2. Основы диагностики и частной патологии органов дыхания |
131 |
|
|
ТАКТИКА ВЕДЕНИЯ ПАЦИЕНТА С ПНЕВМОНИЕЙ
Подтверждение диагноза – расспрос, объективный осмотр, клинический анализ крови и рентгенография грудной клетки в 2 проекциях.
Диагноз пневмонии считается определенным при наличии:
1)очаговой инфильтрации на рентгенограмме;
2)двух и более клинических признаков:
–температура тела более 38°С;
–кашель с мокротой;
–физические признаки (укорочение перкуторного звука, крепитация и/или мелкопузырчатые влажные звучные хрипы, жесткое, бронхиальное дыхание);
–лейкоцитоз более 10 109 л-1 и/или палочкоядерный сдвиг более 10%.
Выяснение этиологии
–микроскопия мазка мокроты, окрашенного по Граму (для предварительной оценки возбудителя: Грам-положительный или Грамотрицательный);
–посев мокроты на флору и чувствительность к антибиотикам;
–серологические тесты (при подозрении на атипичную микрофлору – определение титров антител к Mycoplasma pneumoniae, Chlamidophila pneumoniae, Legionella pneumophila, в динамике);
–при подозрении на внутрибольничную пневмонию – посевы венозной крови двукратно.
Правила сбора мокроты:
1)мокроту следует собирать утром до приема пищи;
2)перед сбором мокроты нужно почистить зубы, внутреннюю поверхность щек, тщательно прополоскать рот водой;
3)затем нужно глубоко откашляться и собрать мокроту в стерильную банку;
4)материал должен быть исследован в тече-
ние 2 часов с момента сбора.
Оценка тяжести согласно утвержденным кри-
териям при тяжелой пневмонии.
Выявление осложнений – рентгенография, КТ, бронхоскопия. Возможные осложнения: плевральный выпот, эмпиема плевры, ателектаз (обтурация бронха мокротой или компрессия плевральным выпотом), пневмоторакс, абсцедирование.
Дифференциальная диагностика проводится с:
–инфарктом легкого (кровохарканье, одышка, температура тела нормальная или незначительно повышенная);
–отеком легкого (температура тела нормальная, при аускультации сердца выслушивается III тон), при аускультации лёгких – многочисленные влажные хрипы, тахикардия, гипотония, кашель с пенистой мокротой);
–васкулитами (сочетание симптомов со стороны верхних дыхательных путей с высыпаниями на коже, поражением почек);
–эозинофильным инфильтратом – эозинофилия в крови, повышение иммуноглобулина E (IgE);
–системными заболеваниями соединительной ткани (множественные системные проявления – сыпь, артропатия и др.);
–острым аллергическим альвеолитом (двусторонние изменения на рентгенограмме, возникающее через 4–6 ч после воздействия);
–туберкулезом (синдром полости на рентгенограмме, стертая клиническая картина);
–патологией брюшной полости (плевритические боли в нижних отделах грудной полости при отсутствие изменений на рентгенограмме).

132 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
ПНЕВМОНИЯ: ОЦЕНКА ТЯЖЕСТИ, ЛЕЧЕНИЕ
Балльная система для оценки факторов риска и прогнозирования исхода при внебольничной пневмонии (шкала PORT)
Характеристика |
Баллы |
|
|
Демографические факторы |
|
|
|
Возраст, мужчины |
= возраст (годы) |
Возраст, женщины |
= возраст – 10 |
Пребывание в домах ухода |
+ 10 |
|
|
Сопутствующие заболевания |
|
|
|
Опухоли |
+ 30 |
Заболевания печени |
+ 20 |
Застойная сердечная недостаточность |
+ 10 |
Цереброваскулярная болезнь |
+ 10 |
Заболевания почек |
+ 10 |
|
|
Физические признаки |
|
|
|
Нарушение сознания |
+ 20 |
Частота дыхания > 30/мин |
+ 20 |
Систолическое АД < 90 мм рт.ст. |
+ 20 |
Температура тела < 35 °С или > 40 °С |
+ 15 |
Пульс > 125 в 1 мин |
+ 10 |
|
|
Лабораторные и рентгенологические данные |
|
|
|
рН артериальной крови < 7,35 |
+ 30 |
Мочевина крови > 10,7 ммоль/л |
+ 20 |
Натрий крови < 130 ммоль/л |
+ 20 |
Глюкоза крови > 14,0 ммоль/л |
+ 10 |
Гематокрит < 30% |
+ 10 |
рО2 < 60 мм рт.ст. |
+ 10 |
Плевральный выпот |
+ 10 |
|
|
Маркеры тяжелого течения пневмонии |
|
|
1. Клинические: |
|
|
– острая дыхательная недостаточность |
|
|
(ЧДД>30/мин, сатурация O2<90%); |
Принципы лечения: |
|
– гипотензия (САД<90 мм рт.ст., |
||
1. Антибактериальная терапия |
||
ДАД<60 мм рт.ст.); |
||
– эмпирическая: с учетом наиболее |
||
– двухили многодолевое поражение; |
||
вероятной этиологии; |
||
– спутанность сознания; |
||
– коррекция антибиотика с учетом |
||
– внелегочный очаг инфекции (менин- |
||
результатов посева мокроты; |
||
гит, перикардит и др.) |
||
– «ступенчатая терапия»: вначале назна- |
||
2. Лабораторные: |
||
чение препарата в/в, а затем – внутрь; |
||
– лейкопения <4 109 л-1; |
||
– гипоксемия (сатурация O2<90%, pO2 |
2. Муколитическая терапия |
|
3. Противовоспалительные препараты |
||
<60 мм рт.ст.); |
||
4. Дезинтоксикационная терапия |
||
– гемоглобин <100 г/л; |
||
|
||
– гематокрит <30%; |
|
|
– ОПН (анурия, креатинин >177 |
|
|
мкмоль/л, мочевина > 7 ммоль/л) |
|
Рис. 2.22. Пневмония: оценка тяжести, лечение
Глава 2. Основы диагностики и частной патологии органов дыхания |
133 |
|
|
ПНЕВМОНИЯ: ОЦЕНКА ТЯЖЕСТИ, ЛЕЧЕНИЕ
Прогноз
Пневмония может протекать в тяжелой форме, летальность при которой высока (15%, у пожилых – до 30%). Для оценки прогноза возможного летального исхода и показаний к госпитализации используется шкала оценки исходов пневмонии (англ. Pneumoniae Outcomes Research Team, PORT), в которой учитываются возраст больного, сопутствующие заболевания, физические и лабораторные показатели. На основании выполненных исследований устанавливается индекс тяжести пневмонии (англ. pneumonia severity index, PSI):
На основании выполненных исследований устанавливается индекс тяжести пневмонии (англ. pneumonia severity index, PSI):
•класс I – отсутствие предикторов неблагоприятного исхода, летальность 0,1%;
•класс II – <70 баллов, летальность 0.6%;
выбор антибактериального препарата на 1-м этапе или позднее начало лечения (отсрочка даже на несколько часов) приводят к серьезным последствиям – к развитию осложнений, тяжелому течению пневмонии.
Выбор антибиотика вначале производят эмпирически с учетом данных о предполагаемом возбудителе.
Следует помнить, что никакие диагностические исследования не должны быть причиной задержки начала антибактериальной терапии!
Антибактериальная терапия должна начаться не позднее первых 4-х часов после установления диагноза.
При выборе антибактериального средства учитывают также возраст больного, тяжесть течения пневмонии, наличие сопутствующих заболеваний, особенно легочных, эпидемиологическая обстановка; то, где больной лечится – в амбулаторных условиях или в стационаре (в общем отделении или
•класс III – 70–91 балл, летальность 2,8%; в реанимации), находится ли больной на ИВЛ, в
•класс IV – 91–130 баллов, летальность 8,2%; какие сроки от начала ИВЛ развилась пневмония.
• класс V – >130 баллов, летальность 29.2%. Пациенты с индексом тяжести пневмонии I и
II лечатся амбулаторно, III–V – показана госпитализация, причем при наличии более 91 балла необходимо рассмотреть возможность лечения пациента в условиях отделения реанимации.
Существуют и более простые шкалы для оценки тяжести состояния и необходимости госпитализации. Согласно шкале CRB-65 (от начальных букв ключевых слов английского оригинала: Confusion, Respiratory rate, Blood pressure) оценивают следующие симптомы и признаки:
–наличие нарушения сознания;
–ЧДД 30 в 1 мин и выше;
–САД менее 90 мм рт. ст., диастолическое АД (ДАД) менее 60 мм рт.ст.;
–возраст 65 лет и старше.
Отсутствие данных симптомов позволяет проводить амбулаторное лечение. Присутствие хотя бы одного признака требует госпитализации пациента, причем наличие 1–2 баллов соответствует летальности 8,15%, 3–4 баллов повышает этот показатель до 31%.
Лечение
1. Общие мероприятия:
–инфузионная терапия;
–кислородотерапия;
–физиотерапия.
2. Антибактериальная терапия
Лечение пневмонии должно начинаться сразу
после установления диагноза. Нерациональный
Внебольничная пневмония – обычно назначают
-лактамные антибиотики, при подозрении на атипичную флору – в сочетании с макролидами. Альтернативой являются «респираторные» фторхинолоны (моксифлоксацин, левофлоксацин). В тяжелых случаях предпочтительны цефалоспорины II–III поколения.
Внутрибольничная пневмония – назначают антибиотики широкого спектра действия, в том числе активные в отношении нозокомиальных штаммов, в частности, синегнойной палочки.
Эмпирическая терапия ранней ( 5 дней) внутрибольничной пневмонии любой степени тяжести у пациентов без факторов риска наличия полирезистентных возбудителей: цефтриаксон, цефотаксим, цефепим или амоксициллин/клавуланат или левофлоксацин, моксифлоксацин, ципрофлоксацин или эртапенем.
Эмпирическая терапия поздней (>5 дней) внутрибольничной пневмонии любой степени тяжести или внутрибольничной пневмонии у пациентов с факторами риска наличия полирезистентных возбудителей:
антисинегнойный цефалоспорин или имипенем, меропенем или цефоперазон/сульбактам плюс фторхинолон с антисинегнойной активностью или амикацин плюс линезолид или ванкомицин (при наличии факторов риска MRSA).
В дальнейшем после получения результатов посева мокроты и выделения возбудителя назначают этиологическую терапию с учетом чувстви-
тельности.
134 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
|
ХОБЛ |
|
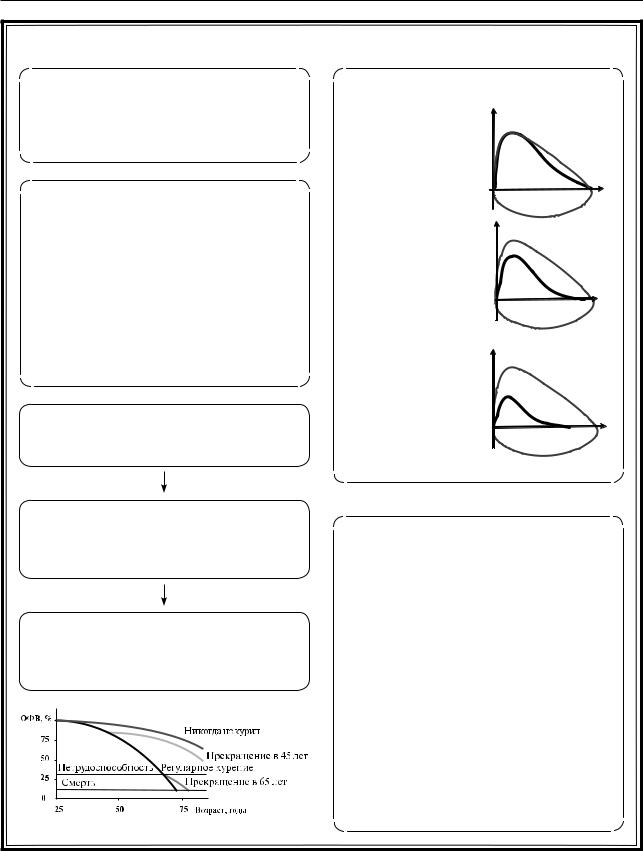
Классификация ХОБЛ: |
Вид петли «поток-объем» при ХОБЛ |
|
|
|
|
1. Хронический обструктивный бронхит; |
1-я стадия – |
|
2. Обструктивная эмфизема легких; |
|
|
легкая форма |
|
|
3. Тяжелая БА |
|
|
|
|
|
Факторы риска: |
|
|
– курение, в т.ч. пассивное; |
2-я стадия – |
|
– профессиональные вредности (кад- |
|
|
средней тяжести |
|
|
мий, кремний); |
|
|
|
|
|
– наследственные факторы (дефицит |
|
|
1-антитрипсина); |
|
|
– загрязнение окружающей среды |
|
|
(диоксиды серы и азота, раздражаю- |
|
|
щие газы, органическая и неоргани- |
|
|
ческая пыль, пары кислот); |
3-я стадия – |
|
– респираторные инфекции в детстве |
|
|
тяжелая форма |
|
|
|
|
|
Курение |
|
|
У 20 % больных развивается ХОБЛ |
|
|
Хронический бронхит |
|
|
Продуктивный кашель более 3 месяцев в |
|
|
году в течение 2 и более лет |
Клинические признаки ХОБЛ: |
|
|
|
|
|
1. Одышка; |
|
|
2. При бронхитическом варианте |
|
|
(«синие отечники»): |
|
ХОБЛ |
– диффузный цианоз; |
|
–гипоксемия (снижение рО2); |
|
|
ОФВ1/ФЖЕЛ<70% |
|
|
– гиперкапния (повышение pСО2) |
|
|
↓ PaO2; ↑ PaO2 |
|
|
3. При эмфизематозном варианте («розо- |
|
|
|
вые пыхтельщики»: |
|
|
– отсутствие цианоза; |
|
|
– нормальный газовый состав крови |
|
|
4. При хроническом легочном сердце: |
|
|
– набухание шейных вен; |
|
|
– увеличение печени; |
|
|
– отечный синдром |
Рис. 2.23. ХОБЛ |
|
|