Материал: Klyuchevye_Momenty_Diagnostiki_Vnutrennikh_Bolezney_Kobalava

90 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
ОСНОВНЫЕ ЖАЛОБЫ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ОРГАНОВ ДЫХАНИЯ
1. Кашель
1.1. Основные причины
Непродуктивный (сухой): |
Продуктивный (с мокротой): |
– вирусные инфекции; |
– хронический бронхит; |
– интерстициальные заболевания легких; |
– бактериальная пневмония; |
– опухоли; |
– ХОБЛ; |
– аллергические заболевания; |
– бронхоэктазы (БЭ); |
– увеличение бронхопульмональных лимфати- |
– абсцесс легких |
ческих узлов |
|
|
|
1.2. Мокрота |
|
|
|
Слизистая (белая или серая) |
Гнойная (желтая или зеленая) |
– хронический бронхит вне обострения; |
– острый бактериальный/обострение хрони- |
– БА; |
ческого бронхиты; |
– острый вирусный бронхит |
– пневмония; |
|
– ХОБЛ, БА; |
|
– БЭ |
|
|
2. Одышка |
|
1. Экспираторная. 2. Инспираторная. 3. Смешанная
|
Основные причины |
|
Легочные: |
|
Внелегочные: |
– БА; |
|
– сердечная недостаточность; |
– ХОБЛ; |
|
– анемии; |
– пневмания; |
|
– опухоли; |
– эмфизема легких; |
|
– ожирение; |
– плевральный выпот; |
|
– ацидоз |
– пневмоторакс; |
|
|
– ТЭЛА |
|
|
|
|
|
3. Кровохарканье |
|
|
|
|
|
Характеристики: |
|
Основные причины: |
– «ржавая» мокрота; |
|
– БЭ; |
– прожилки крови; |
|
– карцинома бронха; |
– вид «малинового желе»; |
|
– туберкулез; |
– алая, пенистая кровь; |
|
– ТЭЛА; |
– темные кровянистые сгустки |
|
– левожелудочковая недостаточность |
|
|
|
4. Дистанционные хрипы |
|
|
|
|
|
Основные причины: |
|
– ХОБЛ; |
– БА; |
|
– левожелудочковая недостаточность |
|
|
|
5. Боль в грудной клетке, связанная с поражением плевры
–усиливается при глубоком вдохе и кашле;
–усиливается при наклоне в здоровую сторону
Основные причины |
|
– сухой плеврит; |
– пневмоторакс; |
– опухолевые поражения плевры; |
– пневмании; |
– спаечный процесс в плевральной полости; |
– актиномикоз |
|
|
Рис. 2.1. Основные жалобы больных с заболеваниями органов дыхания
Глава 2. Основы диагностики и частной патологии органов дыхания |
91 |
|
|
2.1.ОСНОВНЫЕ ЖАЛОБЫ БОЛЬНЫХ
СЗАБОЛЕВАНИЯМИ ОРГАНОВ ДЫХАНИЯ
Кашель – глубокий вдох с последующим внезапным и усиленным выдохом при суженной голосовой щели. Кашель при заболеваниях органов дыхания, как правило, обусловлен воспалением слизистой бронхов и трахеи или наличием инородного тела в дыхательных путях, раздражающего нервные окончания.
По времени появления кашля можно выделить:
–утренний кашель – при хроническом воспалении верхних дыхательных путей, особенно у курильщиков (связан с накоплением мокроты за ночь);
–вечерний кашель – при бронхитах, пневмониях;
–ночной кашель – при увеличении бронхо-
пульмональных лимфоузлов, при милиарном туберкулезе (связан с ночным повышением тонуса блуждающего нерва).
Кашель может быть продуктивным (с мокротой) и сухим.
В норме выделения из дыхательных путей отсутствуют. Наличие мокроты – это всегда признак патологии. При поражении дыхательных путей мокрота по характеру может быть слизистой, гнойной, слизисто-гнойной. При острой сердечной недостаточности (ОСН) мокрота серозная (водянистая, пенистая, розовая). Наличие крови в мокроте (от мелких прожилок до сгустков крови) называется кровохарканьем и является симптомом серьезного заболевания. Небольшие прожилки крови в мокроте появляются при острых инфекциях дыхательных путей. Появление «ржавой» мокроты свойственно крупозной пневмонии (цвет обусловлен наличием гемосидерина из распавшихся эритроцитов). Кровянистая мокрота без примеси слизи и гноя может быть следствием
тромбоэмболии легочной артерии (ТЭЛА), примесь гноя характерна для БЭ, абсцесса легкого, пневмонии. Мокрота в виде «малинового желе» свидетельствует в пользу новообразований.
Одышка – это субъективное ощущение дыхательного дискомфорта различной степени выраженности или потребность в более интенсивном дыхании. Она является признаком заболеваний как дыхательной, так и сердечно-сосудистой систем, поэтому детальное знакомство с обстоятельствами возникновения данного симптома позволяет дифференцировать ее происхождение. Важно выяснить условия ее возникновения, связь одыш-
ки с другими симптомами, такими как кашель или загрудинная боль.
По характеру одышка может быть:
–экспираторная (затруднен выдох) – при уменьшении эластичности легочной ткани (эмфизема) и при сужении мелких бронхов (ХОБЛ, БА, бронхиолит);
–инспираторная (затруднен вдох) – при наличии препятствия в верхних дыхательных путях;
–смешанная – при уменьшении дыхательной поверхности легких (пневмония, плеврит, пневмоторакс, отек легких).
Удушье – резко выраженная, внезапно наступающая одышка, сопровождающаяся чувством страха, беспокойства.
Дыхательная поверхность легких во много раз больше, чем это необходимо для поддержания нормального газообмена, поэтому если заболевание легких развивается постепенно, даже при поражении значительной части легких, одышка может быть мало выражена. Напротив, при быстром выключении из дыхания одной доли или всего легкого одышка может быть резко выражена. Особенно тяжелая одышка развивается при спонтанном пневмотораксе.
Боль в грудной клетке при заболеваниях органов дыхания связана с поражением плевры, так как паренхима легочной ткани болевых рецепторов не имеет. Плевральная боль обычно односторонняя и возникает при глубоком вдохе, кашле, изменении положения тела. Необходимо дифференцировать плевральные боли и:
–межреберную невралгию;
–опоясывающий лишай;
–патологию сердечно-сосудистой системы (стенокардия, аневризма аорты, перикардит)
–миозиты;
–переломы ребер;
–холециститы.
У больных с заболеваниями органов дыхания могут встречаться такие общие жалобы, как:
•лихорадка;
•озноб;
•потливость;
•слабость;
•снижение работоспособности.
92 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
ОСМОТР ГРУДНОЙ КЛЕТКИ |
|
|
При осмотре грудной клетки оценивают: |
|
|
– симметричность; |
|
|
– дыхательную экскурсию; |
|
|
– показатели дыхания; |
|
|
– тип |
|
|
1. Симметричность грудной клетки. Причины асимметрии грудной клетки: |
|
|
– Выбухание – наличие жидкости или газа в плевральной полости |
|
|
– Втяжение – фиброзирующий процесс, обтурационный ателектаз |
|
|
– Отставание при дыхании – плеврит, наличие жидкости или газа |
|
|
2. Оценка показателей дыхания |
|
|
– Дыхание через рот или нос |
|
|
– Тип дыхания: грудной, брюшной смешанный |
|
|
– Ритм: ритмичное или аритмичное |
|
|
– Глубина: поверхностное, глубокое |
|
|
– ЧДД в 1 мин |
|
|
3. Тип грудной клетки |
Вынужденное |
|
положение больного |
|
|
Конституциональные формы |
|
|
|
|
|
• нормостеническая |
|
|
• гиперстеническая |
|
|
• астеническая |
|
|
Патологические формы |
|
|
• эмфизематозная |
|
|
• паралитическая |
|
|
• рахитическая |
|
|
• воронкообразная |
|
|
• чрезмерные лордоз, кифоз и сколиоз |
|
|
Наличие и оценка патологических типов дыхания |
|
Рис. 2.2. Осмотр грудной клетки |
|
|
Глава 2. Основы диагностики и частной патологии органов дыхания |
93 |
|
|
2.2. ОСМОТР ГРУДНОЙ КЛЕТКИ
Нормальная ЧДД составляет 16–20 в 1 мин, вдох примерно в 2 раза короче выдоха. Следует обратить внимание на то, не занимает ли пациент вынужденного положения. При осмотре лица характеризуют цвет кожных покровов (наличие бледности/цианоза), способ дыхания (носовое/ротовое), наличие раздувания крыльев носа (нет/есть), наличие выделений из носа (нет/есть/характер выделений).
При осмотре грудной клетки необходимо оценить.
1.Форму грудной клетки (нормостеническая, гиперстеническая, астеническая) – по соотношению переднезаднего и поперечного размеров, направлению ребер и эпигастральному углу. Все эти параметры, как правило, легко оценить визуально, кроме эпигастрального угла. Для его исследования удобно использовать следующий прием: к нижним реберным дугам прижимается ладонная поверхность больших пальцев обеих рук. За эпигастральный угол принимается угол между пальцами.
У нормостеников: переднезадний размер
составляет примерно 2/3 от поперечного, направление ребер под небольшим углом, сверху вниз, эпигастральный угол – 90°.
У гиперстеников: переднезадний размер увеличен, направление ребер практически горизонтальное, эпигастральный угол – больше 90°.
У астеников: переднезадний размер уменьшен, направление ребер под значительным углом сверху вниз, эпигастральный угол – меньше 90°.
2.Наличие деформаций грудной клетки:
–эмфизематозная – укороченная, резко расширенная, бочковидная с горизонтально расположенными ребрами и поднятыми плечами (напоминает положение максимального вдоха), характерна для больных с эмфиземой;
–паралитическая – резко удлинена, уплоще-
на, ребра сильно наклонены книзу, ключицы резко выступают, надключичные ямки западают (напоминает положение максимального выдоха), характерна для истощенных больных, особенно при туберкулезе;
–рахитическая – грудина резко выдается вперед («куриная грудь») и четкообразные утолщения на месте перехода реберных хрящей в кость («рахитические четки»);
–воронкообразная грудь – врожденное углубление нижней части грудины;
–искривления позвоночника (сколиоз и кифоз) влекут за собой резко выраженную
асимметрию грудной клетки и, следовательно, изменение костных ориентиров.
3.Симметричность обеих половин.
4.Участие обеих половин грудной клетки в акте дыхания.
5.Участие вспомогательной мускулатуры (втяжение межреберных промежутков, напряжение мышц шеи).
6.Тип дыхания (грудной, брюшной, смешанный): для определения типа дыхания необходимо определить, какой отдел преимущественно участвует в акте дыхания. У мужчин нормальным типом дыхания является брюшное или смешанное, у женщин грудное или смешанное.
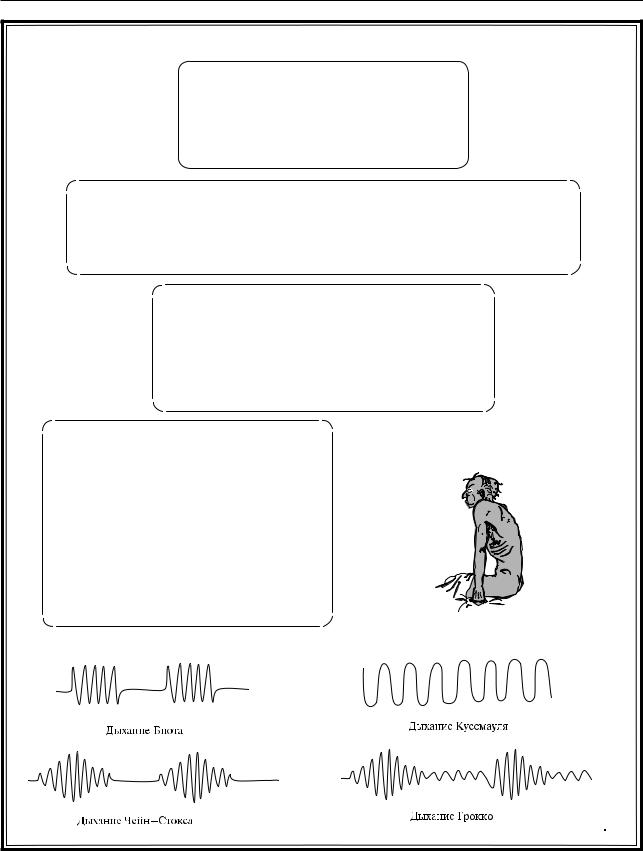
Существуют патологические типы дыхания, выявление которых свидетельствуют о тяжелом поражении головного мозга разной этиологии (прогноз сомнительный). К ним относят:
– дыхание Чейн–Стокса – глубина дыхания постепенно нарастает, но спустя около 10 дыхательных циклов начинает убывать и в конце концов переходит в апноэ (до 1 мин), затем цикл повторяется;
– дыхание Грокко (диссоциированный тип дыхания) – глубина дыхания постепенно нарастает, но спустя около 10 дыхательных циклов начинает убывать, однако цикл повторяется без перехода в апноэ;
– дыхание Биота (агонирующий тип дыхания) – несколько обычных дыхательных движений прерываются апноэ (до 30 с);
– дыхание Куссмауля – равномерные дыхательные циклы при нарушенном сознании (шумный глубокий вдох, усиленный выдох).

94 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
|
|
ПАЛЬПАЦИЯ ГРУДНОЙ КЛЕТКИ
При пальпации грудной клетки оценивают:
–симметричность дыхательных движений;
–резистентность;
–голосовое дрожание;
–локальную болезненность
Определение резистентности грудной клетки
Причины резистентности грудной клетки:
–уплотнение легочной ткани;
–гидроторакс;
–эмфизема легких;
–опухоль плевры
Голосовое дрожание |
|
Определяется на симметричных участках грудной клетки |
|
Усиление (уплотнение легочной ткани): |
Ослабление: |
– пневмонии; |
– гидроторакс; |
– инфаркт легкого; |
– пневмоторакс; |
– компрессионный ателектаз |
– эмфизема легких; |
|
– обтурационный ателектаз |
Локальная болезненность грудной клетки
Пальпируют:
–надключичные области, ключицы, подключичные области;
–грудину, ребра и межреберные промежутки;
–боковые отделы грудной клетки;
–над-, меж- и подлопаточные области;
–остистые отростки и паравертебральные области
Причины появления локальной болезненности
Перелом костей грудной клетки
Поражение межреберных нервов
Воспалительные изменения мышц и связочного аппарата
Рис. 2.3. Пальпация грудной клетки