Материал: Azbuka_ECG
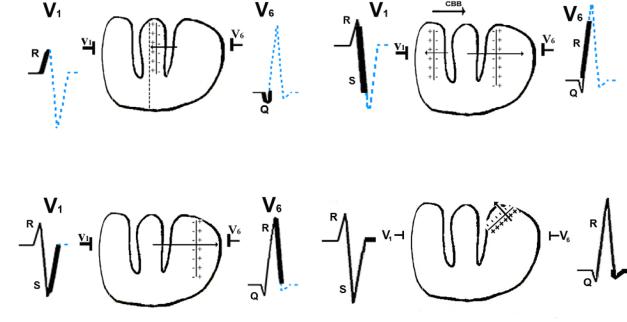
4.3. Гипертрофия левого желудочка
Понятие «гипертрофия левого желудочка» (ГЛЖ) существует уже не одно десятилетие и на протяжении всего этого времени продолжается поиск максимально простого, неинвазивного и сравнительно недорогого метода диагностики этого состояния. Основным и наиболее доступным методом диагностики в течение длительного времени была ЭКГ, но с применением эхокардиографии стали очевидны ограничения ЭКГ в распознавании синдрома ГЛЖ. Чувствительность этих двух методов существенно отличается – так, например, чувствительность ЭКГ в зависимости от стадии ГЛЖ составляет 15-57%, в то время как чувствительность ЭхоКГ равна 57-98%
При гипертрофии левого желудочка увеличивается вектор и продолжительность возбуждения в нём.
Этап I |
Этап II |
а |
б |
Этап III |
Этап IV |
в |
г |
Рис. 4.9. Возбуждение желудочков сердца при гипертрофии левого желудочка
На первом этапе (рис. 4.9, а) вектор возбуждения левой гипертрофированной части межжелудочковой перегородки увеличивается, поэтому в отведении V6 регистрируется большей, чем в норме, высоты зубец Q, не шире нормального.
На втором этапе (рис. 4.9, б) вектор возбуждения левого желудочка в большей степени, чем в норме, преобладает над вектором возбуждения правого желудочка. Суммарный вектор возбуждения желудочков направлен от электрода V1 к электроду V6 и имеет бóльшую, по сравнению с нормой, величину. В отведении V1 регистрируется более глубокий, чем в норме, зубец S, а в отведении V6 более высокий зубец R.
95
.
На третьем этапе (рис. 4.9, в) возбуждение в правом желудочке закончилось. Вектор возбуждения гипертрофированного левого желудочка продолжает превышать обычную величину. Это ведёт к ещё большему углублению зубца S в отведении V1 и увеличению зубца R в отведении V6
На четвёртом этапе (рис. 4.9, г), когда возбуждаются базальные отделы левого желудочка, в отведении V6 регистрируется различной глубины зубец S.
По мере развития гипертрофии левого желудочка в нём изменяются процессы реполяризации. В самом начале развития гипертрофии конечная часть желудочкового комплекса не изменяется (рис. 4.10). На стадии выраженной гипертрофии в отведении V1 регистрируется подъём сегмента ST и высокий положительный зубец Т, а в отведениях V5 и V6 – смещение сегмента ST вниз выпуклой дугой кверху и глубокий отрицательный зубец Т. Комплекс QRS при гипертрофии левого желудочка может быть уширен до 0,12 с.
Рис. 4.10. ЭКГ с признаками гипертрофии ЛЖ
(см. текст ниже: RV5 + SV1=39 мм; RV5> RV4; RaVL=13)
Признаки гипертрофии левого желудочка:
1.Сумма амплитуды зубца R в отведении V5 и S в отведении V1 (RV5 + SV1) больше 35 мм – признак Соколова – Лайона (М. Sokolow; Т. P. Lyon)
2.Сумма наибольших зубцов R и S в грудных отведениях (Rmax + Smax) больше 40 мм для лиц старше 20 лет.
3.Зубец R в отведении V5 больше зубца R в отведении V4, если зубец RV5 выше 20 мм.
4.Зубец R в отведении V6 больше зубца R в отведении V5 (в стадию выраженного кардиосклероза).
5.Сумма амплитуды зубца R в отведении aVL и зубца S в отведении V3
(RaVL + SV3) больше 28 мм для мужчин и больше 20 мм для женщин (Корнельский вольтажный индекс).
Чувствительность последнего признака составляет 42%, специфичность
96%.
6.Зубец RaVL больше 11 мм, зубец RV4-6 больше 25 мм, зубцы SV1-3 больше 25 мм, сумма зубцов SV1 или SV2 + RV5 или V6 больше 35 мм, сумма зубцов RI + RIII больше 25 мм (Фрамингемские критерии).
96
.
4.4. Гипертрофия обоих желудочков
При гипертрофии обоих желудочков изменения ЭКГ, связанные с гипертрофией каждого из них, могут взаимно друг друга нивелировать. Вместе с тем признаки гипертрофии правого желудочка лучше выявляются в правых грудных отведениях, а левого – в левых. При гипертрофии обоих желудочков в отведениях V1 и V2 могут регистрироваться признаки гипертрофии правого желудочка, а в отведениях V5 и V6 – левого. Чётких диагностических критериев гипертрофии обоих желудочков не существует. ЭКГ-диагноз смешанной гипертрофии может быть поставлен с учётом клинических и других данных. Такой диагноз субъективен.
Перегрузка отделов сердца
При острых ситуациях может значительно повышаться сократимость различных отделов сердца. Усиленная работа какого-либо отдела сердца сопровождается увеличением вектора его возбуждения. За счёт увеличения систолического объема сердца меняется его анатомическое положение. На ЭКГ появляются те же признаки, что и при гипертрофии. После того как острая ситуация минует и снизится требование к повышенной работе сердца, ЭКГ-признаки гипертрофии этого отдела сердца исчезают. В отдельных случаях признаки перегрузки и гипертрофии не различимы.
Втаких случаях диагноз перегрузки ставится, если признаков гипертрофии нет на электрокардиограмме, зарегистрированной незадолго до возникновения острой ситуации. Время между регистрацией первой и второй ЭКГ должно быть таким, чтобы оно исключало возможность развития истинной гипертрофии. Диагноз перегрузки ставится ретроспективно, если признаки гипертрофии исчезают вместе с острой ситуацией.
Внекоторых случаях признаки перегрузки объединяют в синдромы. Таким синдромом является синдром МакДжина – Уайта, возникающий при остром лё-
гочном сердце при тромбоэмболии или тромбозе лёгочной артерии или её ветвей. Этот синдром может быть полным или неполным. Он включает в себя следующие ЭКГ-признаки:
•увеличение зубцов S в I отведении и Q в III отведении (признак поворота сердца вокруг продольной оси по часовой стрелке);
•снижение сегмента ST в I отведении и его подъём в III отведении;
•отрицательные зубцы Т в отведениях II, III, aVF;
•островозникшая блокада правой ножки пучка Гиса;
•смещение переходной зоны влево;
•подъём сегмента ST и уширение отрицательных зубцов Т в правых грудных отведениях и в отведении aVR.
При остром лёгочном сердце могут регистрироваться и другие признаки гипертрофии правых отделов сердца:
•поворот электрической оси сердца вправо;
•перегрузка правого предсердия – p-pulmonale;
•инверсия Т в правых (V1-V3) грудных отведениях;
•инфарктоподобные изменения – элевация ST в отведениях II, III, aVF
и/или подъем ST в грудных отведениях V1-V4 (в отличие от инфаркта миокарда для ТЭЛА не характерны реципрокные изменения).
97
.
ТЕСТОВЫЕ ЗАДАНИЯ
Выберите одно или несколько правильных суждений
(правильные ответы на стр. 162)
1.ЗУБЕЦ Р, НАЗЫВАЕМЫЙ «P-PULMONALE», ОТРАЖАЕТ
1)увеличение суммарного потенциала правого предсердия
2)замедление проведения возбуждения по правому предсердию
3)изменение направления электрической оси сердца
4)гипертрофию правого предсердия в отведениях I, II, aVL
5)состояние правого предсердия в эффективную стадию гипертрофии
2.ЗУБЕЦ Р, НАЗЫВАЕМЫЙ «Р-MITRALE», ОТРАЖАЕТ
1)увеличение суммарного потенциала левого предсердия
2)замедление проведения возбуждения по левому предсердию
3)изменение направления электрической оси сердца
4)гипертрофию левого предсердия в отведениях II, III, aVF
5)состояние левого предсердия в эффективную стадию гипертрофии
3.К ПРЯМЫМ ПРИЗНАКАМ ГИПЕРТРОФИИ ПРАВОГО ЖЕЛУДОЧКА ОТНОСИТСЯ
1)сумма амплитуд зубцов RV1 и SV5 (RV1 + SV5) более 10,5 мм
2)S-тип ЭКГ
3)желудочковый комплекс в виде неполной блокады правой ножки пучка Гиса
4)в отведении V1 желудочковый комплекс в виде qR
5)отклонение электрической оси сердца вправо
4.ПРИ СИНДРОМЕ МАКДЖИНА – УАЙТА
1)зубцы S в отведении I и Q в отведении III (SI QIII) увеличены
2)остро возникает блокада правой ножки пучка Гиса
3)в отведениях V5 и V6 зубец R равен или меньше зубца S
4)в правых грудных отведениях сегмент ST приподнят, зубцы Т отрицательные уширены
5)электрическая ось сердца резко отклонена влево
5.ПРИ ГИПЕРТРОФИИ ЛЕВОГО ЖЕЛУДОЧКА К ПРЯМЫМ ЕЁ ПРИЗНАКАМ ОТНОСИТСЯ
1)сумма амплитуд зубцов R в отведении V5 и S в V1 (RV5 + SV1) больше
35 мм
2)сумма амплитуд наибольших зубцов R и S в грудных отведениях (Rmax + Smax) больше 40 мм для лиц старше 40 лет
3)амплитуда R в отведении V6 больше амплитуды R в отведении V5
(RV6 > RV5)
4)сумма амплитуд зубцов (RI + RIII) больше 50 мм
5)сумма амплитуд зубцов (RaVL + SV3) больше 28 мм для мужчин и больше 20 мм для женщин
98
.
Глава 5
ИНФАРКТ МИОКАРДА И ИЗМЕНЕНИЯ КОНЕЧНОЙ ЧАСТИ ЖЕЛУДОЧКОВОГО КОМПЛЕКСА
5.1. Инфаркт миокарда
Инфаркт миокарда (ИМ) диагноз клинический. Морфологически – это участок некроза сердечной мышцы коронарогенной природы, который чаще возникает или при значительном уменьшении просвета коронарного сосуда, или, реже, при несоответствии кровотока через неповреждённый коронарный сосуд функциональным потребностям миокарда. Некроз развивается не одномоментно и не во всех клетках этой области. Для части кардиомиоцитов всё может ограничиться развитием только острой ишемии, для других – дойти до состояния разной степени повреждения. При улучшении кровоснабжения области развития инфаркта эти состояния в течение определённого времени обратимы.
Трактовка изменения электрокардиограммы при инфаркте миокарда бывает достаточно сложной. Самые серьёзные ошибки – это, прежде всего, ошибки в определении наличия самого инфаркта. Возникают также ошибки в определении места его возникновения, обширности и глубины. Это во многом связано с тем, что область некроза обычно не представляет собой правильного чётко ограниченного объёма. Даже в случае, когда при тяжёлых инфарктах имеется значительная гомогенная область некроза, проходящая через все слои мышцы сердца, она бывает самой разнообразной по форме и размерам, а вокруг неё располагаются отдельные участки некроза среди здоровой ткани в разных слоях миокарда. Соотношение гомогенной области некроза и отдельных периферических его участков может быть самым разным. Вся область инфаркта вообще может быть представлена примерно одинаковыми участками некроза, перемежающимися неповреждённой тканью. Это, безусловно, не всегда позволяет по данным ЭКГ точно определить зону некроза и его размеры, что нередко приводит к расхождению клинического (электрокардиографического) и патологоанатомического диагнозов.
Некроз разных областей сердца приводит к изменению движения волны возбуждения по миокарду, из-за чего возникают различные изменения направления электрической оси сердца, в связи с чем при инфаркте его не оценивают. Кроме того, гомогенная область обширного некроза, охватывающая все слои сердечной мышцы и находящаяся под электродом какого-либо из отведений, не генерируя собственных электрических потенциалов, становится пассивной электропроводящей средой. Таким образом, эта область становится как бы продолжением электрода, расположенного над областью инфаркта. При этом регистрируется процесс возбуждения в противоположной стенке камеры сердца. Движение возбуждения от эндокарда к эпикарду в противоположной инфаркту стенке направлено от регистрирующего электрода, поэтому в отведении над областью такого инфаркта
99
.