Материал: vopros-otvet_khirurgia
-
Показания и методы операций при пупочных грыжах (Лексера, Мейо, Сапежко). Особенности лечения у детей.
Пластика по Лексеру при пупочной грыже чаще производится у детей при небольших пупочных грыжах путем ушивания пупочного апоневротического кольца шелковым кисетным швом, поверх которого накладывают отдельные узловые швы.
Пластика по Мейо при пупочной грыже производится тогда, когда пупочное кольцо рассечено в поперечном направлении. Накладывают П-образные швы. Верхний лоскут апоневроза прошивают шелком сначала снаружи внутрь отступя от края на 1,5 см; затем этой же нитью делают стежок на нижнем крае апоневроза снаружи внутрь и изнутри кнаружи, отступя от края его лишь на 0,5 см, и выходят на верхнем крае на том же уровне. Таких швов обычно накладывают 3: 1 в центре и 2 по бокам. При завязывании нижний край апоневроза перемещают под верхний и фиксируют в виде дупликатуры. Свободный край верхнего лоскута апоневроза подшивают к поверхности нижнего лоскута отдельными узловыми швами (второй ряд швов).
Пластика по Сапежко при пупочной грыже производится тогда, когда пупочное кольцо рассечено продольно. На зажимах Кохера ассистент оттягивает левый край апоневроза и прогибает так, чтобы максимально вывернуть его внутреннюю поверхность. К ней хирург подтягивает и подшивает отдельными узловыми или П-образными шелковыми швами правый край апоневроза, стараясь подвести его по возможности дальше. Свободный левый край апоневроза укладывают поверх правого и подшивают отдельными швами. Достигается апоневротическое удвоение брюшной стенки.

Ущемления грыжи ,быстрое увеличение ее размера.
-
Послеоперационные грыжи: причины возникновения, клиника, диагностика, предоперационная подготовка, методы операций.
Определяющими причинами для ее развития служат:
· нагноение, воспаление операционного шва;
· хирургические ошибки, допущенные по ходу первой операции: расхождение краев сшитого апоневроза или оставление дефекта в нем (при тампонировании брюшной полости);
· повышенная физическая нагрузка после операции;
· нарушение режима ношения бандажа передней в послеоперационном периоде;
· недостаточные восстанавливающие силы и низкий иммунитет;
· ожирение;
· сильный кашель, рвота, запоры в послеоперационный период.
Симптомы
• болезненное выпячивание в области послеоперационного рубца; • боль в животе, особенно при натуживании и резких движениях; • тошнота, иногда рвота.
Методы диагностики
· обследование у хирурга;
· рентгенография желудка и двенадцатиперстной кишки;
· гастроскопия (ЭГДС, эзофагогастродуоденоскопия)
· герниография — рентенологический метод, заключающийся в введении в брюшную полость специального контрастного вещества с целью исследования грыжи;
· УЗИ грыжевого выпячивания;
· компьютерная томография (КТ) органов брюшной полости.
Лечение послеоперационной грыжи
Избавиться от послеоперационной грыжи можно только хирургическим путем. Виды операций (герниопластика):
1) Пластика местными тканями — ушивание дефекта апоневроза передней брюшной стенки. Пластика местными тканями возможна лишь при небольшом размере дефекта - менее 5 см. При устранении малых послеоперационных грыж допустимо местное обезболивание, в остальных ситуациях операция выполняется под наркозом.
2) Пластика с применением синтетических протезов — укрытие дефекта апоневроза при послеоперационной грыже синтетическим протезом. Наиболее часто используют синтетическую сетку, которую подшивают к краям грыжевых ворот поверх ушитой после грыжесечения и вправления внутренностей в брюшную полость брюшины.
-
Методы герниопластики.
герниопластика – хирургический способ устранения грыж (дословный перевод с латинского языка – пластика грыж). Ранее в медицине использовались термины: операция грыжесечение или удаление грыжи.
Существует следующие виды герниопластики:
-
натяжная, в процессе оперативного вмешательства задействованы только собственные ткани организма, они будто натягиваются на место грыжевого выпячивания, создавая дупликатуру;
-
ненатяжная, для закрытия патологического пространства грыжи применяются сетчатые имплантанты;
-
при отдельных видах операций оба этих вида могут комбинировать.
В современной медицине больший процент герниопластики осуществляется ненатяжным методом, так как не создается патологического растяжения тканей, сетчатый имплант сразу же принимает на себя всю механическую нагрузку без каких- либо последствий, частота рецидивов сведена к минимуму. Имплант, «обрастая» соединительно-фиброзной тканью, создает еще более качественный барьер.
Проводят операцию несколькими способами:
-
открытый;
-
эндоскопический (лапароскопический).
Этапы грыжесечения:
-
Разрез тканей и организация доступа к грыже.
-
Мешок с грыжевым содержимым удаляется (иссекается) или вправляется, в зависимости от показаний.
-
Ушивание грыжевых ворот.
Существует множество методик, применяемых при конкретных грыжах, или подходящих для нескольких видов.
Герниопластика по Лихтенштейну (грыжесечение)
Самый известный способ ненатяжной пластики грыж. Применяется для пластики грыж белой линии живота, а также пупочных, паховых, бедренных грыжах.
Метод достаточно простой и не требует специальной подготовки перед вмешательством.
Сетчатый трансплантант подшивается под апоневроз, никакие мышцы и фасции при этом не затрагиваются, то есть травматизм тканей организма минимален. Сетка прикрепляется с «запасом», так как непосредственно края грыжевых ворот затронуты патологическими изменениями и не обладают достаточной прочностью. Герниопластика по Лихтенштейну выполняется открытым способом или лапароскопически.
Грыжесечение по Бассини
Метод натяжной герниопластики, имеет хороший результат при небольших, впервые сформировавшихся грыжах, возможно осуществление пластики под местным обезболиванием. Применяется при паховых грыжах, как прямых, так и косых.
Методика операции:
-
Надрез делают над грыжевым выпячиванием.
-
Вправляют образование.
-
Производят грыжесечение, либо резекцию, в зависимости от показаний.
-
Затем подшиваются края поперечной и внутренней косой мышц живота с поперечной фасцией к паховой связке, за счет этого достигается укрепление стенки пахового канала.
Грыжесечение по Мейо
Метод натяжной операции, применяемый, в основном, для пластики пупочных грыж и грыж белой линии живота. Лоскут кожи от апоневроза отслаивается после того, как вскрыт грыжевой мешок. Выпячивание вправляют в полость, при этом, если необходимо, рассекают спайки, грыжевой мешок иссекается по краю грыжевого кольца и удаляется с кожным лоскутом.
При сращении брюшины с краем грыжевого кольца, она подшивается с апоневрозом несколькими швами (напоминающими букву П) таким образом, что при завязывании их, лоскуты апоневроза наслаиваются друг на друга.
Грыжесечение по Постемскому
Это натяжная пластика. Анестезия во время операции местная. При этом паховый канал полностью удаляется, создается дублирующий канал с размещенным в нем в физиологичном направлении семенным канатиком. Мышцы под каналом сшиваются таким образом, чтобы они его не сдавливали.
Грыжесечение по Сапежко
Применяется при пластике пупочных грыж.
Методика операции:
-
Деформированная дряблая околопупочная кожа иссекается вместе с пупком (сохранить его возможно лишь при маленьких грыжах).
-
Мешок с грыжей после иссечения сшивается, перед этим его содержимое вправляется внутрь.
-
Грыжевые ворота рассекают в вертикальном направлении вверх и вниз до места, где белая линия живота не изменена.
-
Брюшину аккуратно отслаивают на несколько сантиметров от задней поверхности влагалища одной из прямых мышц и сшивают край с апоневрозом с одной стороны, и заднемедиальную часть влагалища прямой мышцы с другой, для создания дупликатуры .
Грыжесечение по Лексеру
Применяют в случае спаянного пупка с дном грыжевого мешка.
Методика операции:
-
Выделяют из окружающих тканей шейку грыжевого мешка.
-
После ее вскрытия содержимое вправляют в полость и мешок отсекается.
-
На апоневроз под пупочным кольцом накладывают шов, который затягивается и завязывается.
-
Лоскут кожи укладывается на прежнее место и подшивается узловыми швами.
Грыжечение по Дюамелю
Широко применяется в детской хирургии пластики грыж. Вмешательство производят, не вскрывая пахового канала, шейку грыжевого мешка (отросток брюшины) выделяют через наружное паховое кольцо, затем ее ушивают и отсекают.
Грыжесечение по Мартынову
Натяжной способ герниопластики, применяемый, в основном, при устранении косой паховой грыжи.Верхний лоскут апоневроза наружной косой мышцы живота подшивают к паховой связке, мышцы при этом оставляют нетронутыми, а подшивают их поверх имеющегося шва к нижнему лоскуту апоневроза.
-
Осложнения грыжи. Причины. Клиника, диагностика, дифференциальный диагноз, лечение.
Осложнения: 1. ущемление; 2. воспаление; 3. копростаз.
УЩЕМЛЕННАЯ ГРЫЖА (h. incorcerata) - сдавление грыжевого содер- жимого в грыжевых воротах или грыжевом мешке, сопровождаемое наруше- нием кровоснабжения и иннервации. Места ущемления: область грыжевых ворот, внутреннего или наруж- ного отверстия, карманы, щели мешка. Способствующие факторы: спазм тканей, склероз, тяжи, щели Узость грыжевых ворот, невправимость.
КЛИНИКА: 1.Местные симптомы -боль в месте ущемления,иррадиирует в солнечное сплетение, около пупка,в подложечной области; -невправимость грыжи (произвольно и насильственно); -пальпаторная болезненность; -увеличение в объёме,уплотнение гр. опухоли. 2.Общие симптомы -явление кишечной непроходимости (илеус); -воспалительный синдром (лейкоцитоз,нейтрофилёз,сдвиг лейко- цитарной формулы влево; -изменения со стороны ССС и дыхания учащение Ps синдром ин- токсикации за счёт явлений воспаления и некроза,измения АД. Диагноз ставится на основании 3-ёх местных и общих симптомов.
ОСОБЕННОСТИ ОПЕРАЦИИ ПРИ УЩЕМЛЁННОЙ ГРЫЖЕ:
1.Выделение грыжевого мешка; 2.Обложить операционное поле,удалить гр.воду; 3.Вскрываем гр. мешок и удерживаем ущемлённый орган; 4.Рассекаем гр.ворота (сдавливающее кольцо); 5.Оживить орган: а) рассечение гр. ворот, б) обкладываем орган салфетками с тёплым раствором фурацилина, новокаина на 15 минут в) признаки жизнеспособности: -блестящий,зеркальный оттенок брюшины; -кишка и сальник приобрели нормальный розовый цвет; -появление перестальтики ; -появление пульсации артериальных сосудов Нельзя делать больному с ущемлённой грыжей: 1.мыть в ванне; 2.давать слабительное; 3.вводить морфин; 4.вправлять грыжу: М.Б. -ложное вправление; -разрыв гр. мешка; -вправление мёртвх участков внутрь.
ВОСПАЛЕНИЕ ГРЫЖИ (гыжевых оболочек) . Причины: - наружная травма; - аппендицит; - насильственное вправление; - диверкулит; - длительное невправление; - каловый застой; - воспаление придатков матки (анексит).
КОПРОСТАЗ-застой каловых масс в центральном отрезке кишечной петли. Причины: 1. наличие в грыжевом мешке толстой кишки, 2. большая грыжа, 3. невправимость, 4. пожилой возраст. Клиника: - невправимость, - увеличение в размерах и уплотнение, - метеоризм, - чувство тяжести и легкой болезненности, - деформация грыжи при пальпации, + воспалительный синдром -> каловое ущемление.
-
Ущемленная грыжа. Определение понятия. Механизм смешанного калового и эластического ущемления. Особенности оперативной техники, определение жизнеспособности ущемленного органа, показания к выведению ущемленного органа наружу.




-
Ретроградное, пристеночное и внутреннее ущемление. Клиника, диагностика ущемленной грыжи, дифференциальный диагноз. Патологоанатомические изменения в ущемленном органе. Тактика при самопроизвольном и насильственном вправлении. Мнимое, ложное ущемление.

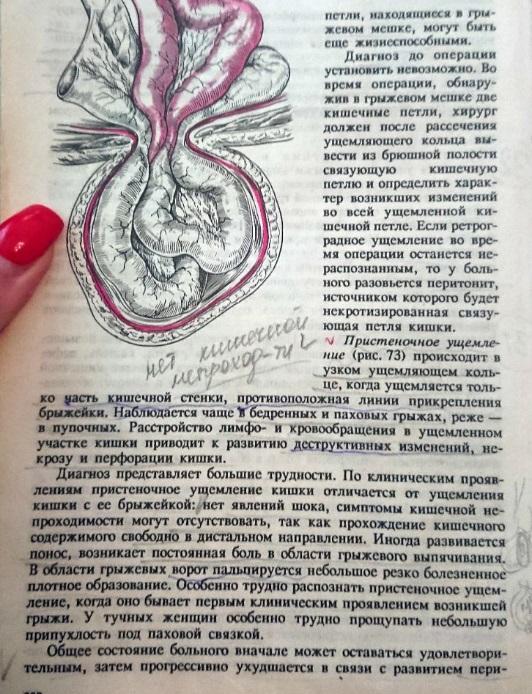

-
Анатомо-физиологические сведения о желудке и 12-ти перстной кишке. История желудочной хирургии.



-
Этиология и патогенез язвенной болезни желудка и 12-ти перстной кишки, патологоанатомические изменения, стадии развития.
Язвенная болезнь (ЯБ) — хроническое заболевание с рецидивирующим течением и развитием осложнений, протекающее с чередованием периодов обострения и ремиссии, основным признаком которого служит образование язвы в стенке слизистой оболочки желудка.
Язвенная болезнь желудка протекает при нормальной или повышенной кислотности желудочного сока, язвенная болезнь двенадцатиперстной кишки — при повышенной кислотности.
Этиология:
наследственную предрасположенность;
нейропсихические факторы;
алиментарные факторы;
вредные привычки;
неконтролируемый прием нестероидных противовоспалительных препаратов;
инфекцию (Helicobacter pylori).
Патогенез:
Язва образуется в результате нарушения равновесия между агрессивными и защитными факторами слизистой оболочки желудка и двенадцатиперстной кишки.
К агрессивным факторам относятся: соляная кислота, пепсин, желчные кислоты (при дуоденогастральном рефлюксе); к защитным — выработка слизи, простагландинов, обновление эпителия, адекватное кровоснабжение и иннервация.
На основании клинико-эндоскопических данных выделяют 4 стадии язвенной болезни: 1) «свежая язва»; 2) начало эпителизации язвенного дефекта; 3) заживление дефекта слизистой оболочки; 4) клинико-эндоскопическая ремиссия.
При 1-й стадии заболевания боль носит неопределенный характер. В дальнейшем она становится интенсивной, возникает остро, внезапно, чаще локализуется в эпигастральной области, иногда — разлитая по всему животу. При язвенной болезни желудка она появляется сразу после еды. Язве двенадцатиперстной кишки присущи боли, возникающие через 2—4 ч после приема пищи (поздние боли), ночные и голодные. Боли носят приступообразный, колющий, режущий характер, иррадиируют в спину, поясницу, эпигастральную область, правое плечо, лопатку. Имеется определенный ритм болей: голод — боль — временное облегчение после приема пищи. Поверхностная и глубокая пальпация определяют болезненность в эпигастральной области.
Болевой синдром сопровождается диспептическими расстройствами: изжогой, отрыжкой, тошнотой, рвотой, запорами.
Развивается астеноневротический синдром. У больных появляется раздражительность, плаксивость, нарушение сна, головная боль, головокружение. Отмечается усиленное потоотделение.
2-я стадия характеризуется изменением характера болей. Они становятся тянущими, ноющими. После приема пищи наступает стойкое облегчение. Исчезают ночные боли.
В 3-й-стадии заболевания интенсивность болей уменьшается. Они не имеют четкой локализации. После приема пищи боли надолго исчезают. В ночное время отмечается чувство «подсасывания» в подложечной области.
4-я стадия характеризуется отсутствием клинических симптомов заболевания.