Материал: Внутренние болезни., Князева Л. И, Князева Л. А, Горяйнов И.И
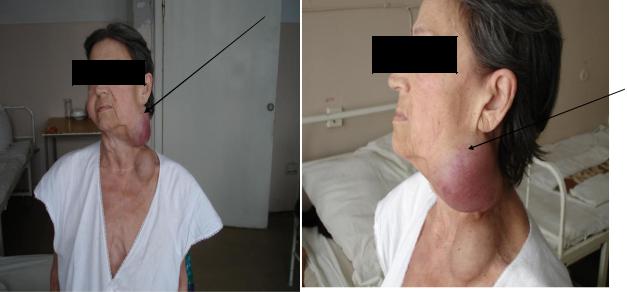
Рис. 5-2. Увеличение лимфоузлов у больной ХЛЛ.
Формы ХЛЛ.
Генерализованная (прогрессирующая) форма или типичный клинический вариант - изменения нарастают быстро от месяца к месяцу (количество лейкоцитов до 100-200х109/л и величина л/у). Первыми обычно увеличиваются шейные и надключичные лимфоузлы, затем - подмышечные. Консистенция лимфатических узлов может быть тестоватой, мягкой или слегка эластичной. Селезенка незначительно увеличена, затем размеры ее растут.
Пролимфоцитарная форма - 15% и более клеток представлены пролимфоцитами. Характерны высокие цифры лейкоцитов (до 300-800 тыс.). Резко увеличена селезенка. Течение тяжелое, быстропрогрессирующее. Картина крови включает лейкоцитоз различной выраженности, нейтропению, анемию.
Осложнения ХЛЛ. Аутоиммунная гемолитическая анемия без значительного повышения ретикулоцитов и снижения тромбоцитов; иммунная тромбоцитопения; инфекционные осложнения; развитие вторых опухолей (рак кожи, гортани и легких, желудка, мочевого пузыря и др.).
Критерии диагностики ХЛЛ.
Абсолютный лимфоцитоз в крови более 5 х 109/л. Стернальная пункция (метод верификации диагноза)не менее 30% лимфоцитов в пунктате костного мозга.
Клетки ХЛЛ могут иметь разную морфологию. К ХЛЛ относятся все случаи, когда число атипичных крупных клеток или пролимфоцитов составляет менее 55%, если >55% - диагностируют В-клеточный пролимфоцитарный лейкоз.
Иммунологическое подтверждение наличия клонового В-клеточного характера лимфоцитов.
Увеличение селезенки и печени - необязательный признак.
375