Материал: Внутренние болезни., Князева Л. И, Князева Л. А, Горяйнов И.И
Если признаки некроза миокарда обнаруживают у больного, у которого на начальной ЭКГ отмечены подъемы сегмента ST, это состояние обозначают как ИМ с подъемом ST (ИМпST).
Диагностика.
Электрокардиографическими критериями инфаркта миокарда (рис.
2-1,2-2) являются изменения, служащие признаками:
- повреждения – дугообразный подъем сегмента ST выпуклостью вверх, сливающийся с положительным зубцом Т или переходящий в отрицательный зубец Т (возможна дугообразная депрессия сегмента ST выпуклостью вниз), подъем сегмента ST – следствие трансмуральной ишемии миокарда при наличии полной окклюзии одной из магистральных коронарных артерий;
-трансмурального инфаркта – появление патологического зубца Q и уменьшение амплитуды зубца R или исчезновение зубца R и формирование QS;
-нетрансмурального инфаркта – патологический зубец Q не
выявляется, изменения касаются, главным образом, формы зубца Т (появление отрицательного симметричного зубца Т) и положения сегмента ST.
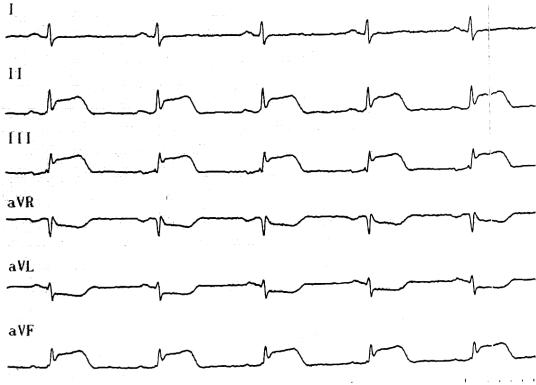
Рис. 2-1.ИМ нижне-диафрагмальнойлокализацииcэлевацией сегментаST без зубца Q.
181
|
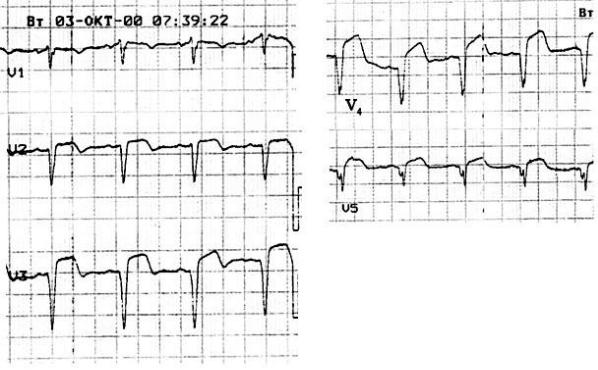
Рис. 2-2. Трансмуральный инфаркт миокарда передней |
|||||
локализации давностью до 2-3 |
нед. RSV2-V5,типа QS;QRSV6,II - qrs; |
|||||
QRS |
III, aVF |
- низкий,ST |
V2-V5,III, |
avFприподнят.ST |
ниже изолинии. |
|
|
|
|
|
III,aVF |
||
Для ИМпST характерно возникновение подъема ST как минимум в двух последовательных отведениях, который оценивается на уровне точки J и составляет ≥ 0,2 мВ у мужчин или ≥ 0,15 мВ у женщин в отведениях V2-V3 и/или ≥ 0,1 мВ в других отведениях (в случаях, когда нет блокады левой ножки пучка Гиса и гипертрофии миокарда левого желудочка).
Специальные исследования. Лабораторная диагностика ИМ.
Повышение содержания сывороточных ферментов:
КФК (креатинфосфокиназы), КФК-МВ (М и В – субъединицы КФК, МВ – сердечный тип, ВВ – мозговой тип), АСТ (аспартатаминотрансфераза), ЛДГ (лактатдегидрогеназа), ГФ (гликогенфосфорилазы), Мr (миоглобина), миозина и кардиотропонинов Т и I.
Общий анализ крови: нейтрофильный лейкоцитоз до 12-15×109/л, умеренный палочкоядерный сдвиг влево, анэозинофилия.
Для ОИМ характерны увеличение уровня фибриногена и положительная реакция С-реактивного белка.
Инструментальные методы исследования.
ЭхоКГ – ИМ с зубцом Q – локальные нарушения сократимости стенок левого желудочка.
182
Рентгенография грудной клетки позволяет выявить осложнения ИМ (застой в легких) и провести дифференциальную диагностику (пневмоторакс, расслоение аорты).
Радионуклидные методы.Диагностика некроза миокарда с помощью сцинтиграфии с 99 mTc-пирофосфатом (технецием) основана на свойстве пирофосфата накапливаться в некротизированной ткани. Повышенные содержания радиоактивного 99mTc обычно проявляется через 12 часов от начала приступа и сохраняется в течение 10 -14 суток.
Критерии диагностики ИМ.
Типичное повышение и постепенное снижение (сердечные тропонины) или быстрое повышение и снижение биохимических маркеров некроза миокарда (МВ КФК)в сочетании с одним из следующих признаков:
а) клиническая картина острого коронарного синдрома; б) появление патологического зубца Q на ЭКГ;
в) изменения ЭКГ, указываюшие на появление подъема или депрессию сегмента ST, блокады левой ножки пучка Гиса;
г) появление признаков потери жизнеспособности миокарда или нарушений локальной сократимости при использовании методик, позволяющих визуализировать сердце.
Дифференциальный диагноз: ТЭЛА, расслаивающая аневризма аорты, острый перикардит, пневмоторакс, заболевания пищевода, желудка и двенадцатиперстной кишки (язвенная болезнь и др.).
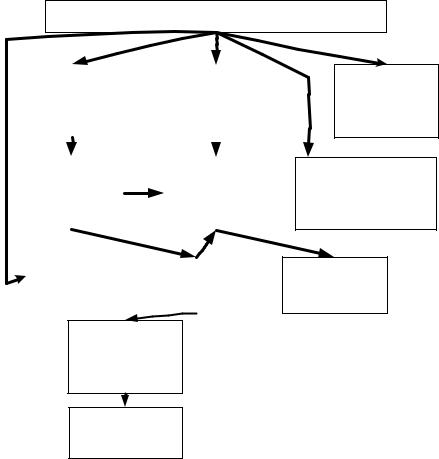
Лечение неосложненного ИМ с подъемом сегмента ST ЭКГ в начальном периоде заболевания (см. схему 2-2).
I. Базисная терапия: рекомендовать больному разжевать таблетку, содержащую 250 мг ацетилсалициловой кислоты.
Принять per os 300 мг клопидогреля (нагрузочная доза клопидогреля может быть увеличена до 600 мг).
II. Устранение болевого синдрома.
1.Нитроглицерин в дозе 0,4 мг в виде таблеток под язык или аэрозоля (спрея).
2.Если симптомы не исчезают через 5 мин, а препарат удовлетворительно переносится, рекомендуется использовать его повторно.
3.Если боль в грудной клетке или дискомфорт, расцениваемый как
ееэквивалент, сохраняется в течении 5 мин после повторного приема нитроглицерина, необходимо немедленно вызвать машину «Скорой
помощи» (СМП) и снова принять нитроглицерин.
4. Сохранение ангинозного приступа после использования короткодействующих нитратов - показание для введения наркотических анальгетиков. Средством выбора является морфин в/в медленно 2-4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
183
5. Другие способы обезболивания: фентанил 0,05-0,1 мг, дроперидол 2,5-10 мг (в зависимости от уровня АД). При необходимости препараты вводят повторно в более низких дозах.
ИМпST
Нитроглицерин |
|
|
|
0,4 мг per os |
|
Ацетилсалицило- |
|
(каждые 5 мин до |
|
||
|
вая кислота 250 мг |
||
купирования |
|
||
|
(разжевать) |
||
болевого |
|
||
|
|
|
|
синдрома) |
|
|
|
|
|
|
|
Болевой синдром |
|
Вызвать машину |
||
|
не купируется |
|
«Скорой помощи» |
|
|
|
|
|
|
|
|
|
|
|
|
При |
|
|
|
|
выраженном |
|
Морфин в/в 2-4 мг, через |
|
|
возбуждении- |
|
||
|
|
5-15 мин.повторить-2-4 мг |
||
|
диазепам 2,5- |
|
||
|
|
|
в/в |
|
|
10 мг в/в |
|
|
|
|
|
|
|
|
|
|
|
|
|
Болевой синдром не купируется , артериальная гипертензия, острая сердечная недостаточность
Нитроглицерин в/в инфузия
10 мкг/мин
Клопидогрел 300
мг per os (до 600 мг)
ИАПФ (САД не менее 100 мм.рт.ст.)
Лизиноприл per os 5 мг Зофеноприл per os 7,5 мг Каптоприл реr os 6,25 мг
Госпитализация в палату (блок) интенсивной терапии
Схема 2-2. Алгоритм неотложной помощи при ИМпST на догоспитальном этапе.
III. Ограничение размеров ишемического поражения.
Органические нитраты – в первую очередь, нитроглицерин-
средство уменьшения ишемии миокарда.
Начальная скорость введения препарата – 10 мкг/мин (при неэффективности скорость инфузии увеличивается на 10-15 мкг/мин каждые 5-10 мин до достижения эффекта).
Критерий адекватно подобранной скорости введения (дозировки) – уровень САД, который может быть снижен на 10-15% у нормотоников. Противопоказания для нитратов при ИМпST – артериальная гипотензия (САД<90-95 мм.рт.ст.), выраженная индуцированная брадикардия (чсс<50 уд/мин) или тахикардия (ЧСС>100 уд/мин у больных без выраженного застоя в легких), или инфаркт миокарда правого желудочка, приѐм ингибиторов фосфодиэстеразы в предыдущие 24-48 часов.
Блокаторы β-адренергических рецепторов (см. приложение,
табл.2-1.)способствуют уменьшению ишемии миокарда, частоты первичной фибрилляции желудочков, ограничению размеров
184
ишемического поражения за счет снижения потребности миокарда в кислороде и улучшения коронарного кровотока.
Пропранолол - 0,1 мг/кг в/в за 2-3 приема с интервалами 2-3 минуты. Поддерживающая доза до 160 мг/сут за 4 приема. Прием ре ros через 4 часа после в/в введения.
Метопролол- 5 мг в/в 2-3 раза в день с интервалами 2 мин. Поддерживающая доза до 200 мг/сут за 2-4 приема. Прием реros через 15 мин после в/в введения.
Эсмолол- в/в инфузия в начальной дозе 0,05-0,1 мг/кг/мин с постепенным увеличением дозы на 0,05 мг/кг/мин каждые 10 -15 мин.
Лечение β-блокаторами, начатое в первые сутки заболевания должно проводиться неопределенно долго.
Противопоказания (абсолютные): кардиогенный шок, ХОБЛ (тяжелое течение) в стадии обострения, аллергия.
Относительные противопоказания: сердечная недостаточность, признаки низкого сердечного выброса, САД<100 мм.рт.ст, ЧСС<60 уд. в мин., удлинение интервала PQ>0,24с, АВ блокада II-III ст. у больных без функционирующего искусственного водителя ритма сердца, ХОБЛ в анамнезе, наличие факторов риска возникновения кардиогенного шока (например, возраст>70 лет).
Примечание: у больных с существенным нарушением сократимости левого желудочка начинать лечение следует с минимальных доз β-блокаторов.
IV. Ингибиторы ренин-ангиотензин-альдостероновой системы
(РААС) (см. приложение, табл. 2-2).
Ингибиторы АПФ кроме профилактики ремоделирования ЛЖ, обладают широким спектром действия и существенно уменьшают летальность.ИАПФ особенно эффективны у наиболее тяжелых больных с обширным некрозом миокарда, сниженной сократительной способностью ЛЖ (ФВ≤40%), симптомами сердечной недостаточности, сахарным диабетом.
Применяются в остром периоде с первых суток заболевания и после выписки из стационара (неопределенно долго).
Лизиноприл- начальная доза реros 5 мг, через 24 часа- 5 мг, целевая доза 10 мг в сутки.
Зофеноприл- начальная доза 7,5 мг, через 12 часов- 7,5 мг, затем удвоение дозы каждые 12 часов. Целевая доза 30 мг 2 раза в сутки.
Каптоприл – начальная доза 6,25 мг, через 2 часа-12,5 мг и затем доведена до оптимальной не вызывающей выраженного снижения САД.
Лечение ингибиторами АПФ следует начинать с первых часов заболевания, как только стабилизируется гемодинамика (САД не менее
100 мм. рт. ст.)
Противопоказания: САД<100 мм.рт.ст, выраженная почечная недостаточность, двусторонний стеноз почечных артерий, беременность, индивидуальная непереносимость.
185