|
|
|
|
|
|
|
ОП |
Лѐгочная архитектоника сохранена. Пятнистое |
|
распространение |
|
полиповидной |
грануляционной |
|
ткани в дистальных воздухоносных путях |
|
ДИП |
Равномерное |
поражение |
паренхимы |
лѐгких. |
|
Альвеолярные макрофаги в просвете альвеол, |
|
минимальное поражение интерстиция |
|
|
|
|
|
|
РБ-ИЗЛ |
Бронхоцентричная |
аккумуляция |
альвеолярных |
|
макрофагов, минимальное воспаление и фиброз |
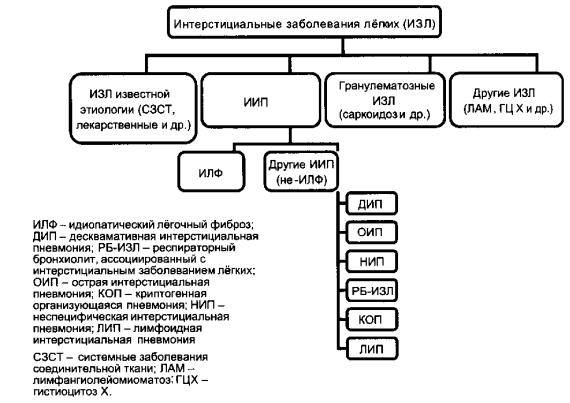
ОбИП – обычная интерстициальная пневмония; НИП – неспецифическая интерстициальная пневмония; ЛИП – лимфоидная интерстициальная пневмония; ДА – диффузное альвеолярное повреждение; ОП– организующаяся пневмония; ДИП – десквамативная интерстициальная пневмония; РБ-ИЗЛ – респираторный бронхиолит, ассоциированный с интерстициальным заболеванием лѐгких.
Примечание:Пульмонология. Национальные рекомендации, 2009.
Идиопатический лѐгочный фиброз.
Идиопатический лѐгочный фиброз (ИЛФ) является одним из наиболее часто встречающихся заболеваний из группы ИИП. Картину ИЛФ в 1960 г. описал Scadding, и он же впервые ввѐл термин «фиброзирующий альвеолит». Возможно, что самое первое описание ИЛФ принадлежит Rindfleisch, описавшим в 1897 г. «кистозный цирроз лѐгких»
– заболевание лѐгких, характеризующееся уплотнением и сморщиванием паренхимы лѐгких и формированием «сотового лѐгкого».
В Международном согласительном документе ATS/ERS (2000) предложено следующее определение ИЛФ:ИЛФ является специфической
формой хронической интерстициальной фиброзирующей пневмонии, ограниченной лѐгкими, и ассоциированной с гистологической картиной обычной интерстициальной пневмонии по данным хирургической (торакоскопической или открытой) биопсии лѐгких. \
В нашей стране синонимами ИЛФ являются «идиопатический фиброзирующий альвеолит» (ИФА) и «криптогенный фиброзирующий альвеолит», получивший большее распространение в Великобритании. Понятия «идиопатический» и «криптогенный», несмотря на небольшое смысловое различие, в настоящее время принято считать синонимами, обозначающими скрытую, неясную природу заболевания.
ИФА (синонимы: бо лезнь или синдром Хаммена - Рича, синдром Скеддинга, диффузный прогрессирующий интерстициальный фиброз легких, фиброзная дисплазия легких и др.) - своеобразный патологический процесс характеризующийся прогрессирующим поражением интерстициальной ткани легких, воспалением и фиброзом легочного интерстиция и воздухоносных пространств, дезорганизацией структурнофункциональных единиц паренхимы, что приводит к развитию рестриктивных изменений легких, нарушению газообмена.