Материал: Уход за больным ребёнком
7.Техника закапывания лекарственных средств в нос, уши,
глаза.
8.Особенности ухода за лихорадящими больными.
Темы УИРС:
1.Подготовка ребенка к рентгенологическому исследованию органов грудной клетки и бронхоскопии.
2.Типы температурных кривых.
Литература Основная:
1. Мазурин, А.В. Общий уход за детьми / А.В. Мазурин, А.М. Запруднов, К.И. Григорьев. – Москва: Медицина, 1989. – С. 106-109, 114-121, 145-153, 156-163.
Дополнительная:
1.Мазурин, А.В. Общий уход за детьми / А.В. Мазурин, А.М. Запруднов, К.И. Григорьев. – Москва: Медицина, 1998. – С. 151-154, 162-172, 224-233.
2.Практические навыки педиатра: практическое пособие / М.В. Чичко [и др.]; под ред. М.В. Чичко. – Минск: Книжный дом –
2005. – С. 270-277.
3.Применение ультрафиолетового бактерицидного излучения для обеззараживания воздуха и поверхностей в ЛПУ: методические рекомендации, утвержденные Главным государственным санитарным врачом РБ от 11 июня 2001г.
Занятие №7. Особенности ухода за больными с заболеваниями сердечно-сосудистой системы
Основными элементами ухода за детьми с заболеваниями сер- дечно-сосудистой системы являются следующие: создание физического покоя, соблюдение режима, правильного питания, водного рациона, а также применение лекарственных средств.
Помещение, где находится ребенок с сердечно-сосудистой патологией, должно быть чистым, светлым. В палате и прилегающем коридоре должна быть абсолютная тишина, больного необходимо оградить от волнений, утомительных разговоров. Необходимо обеспечить постоянный доступ свежего воздуха, так как большое значение имеет достаточное снабжение организма больного ребенка кислородом. Для этого комнату, где лежит больной, проветривают каждый час, температуру в ней поддерживают на уровне 18-21°С. Дети с сердечной патологией чрезвычайно восприимчивы к инфекциям, которые для них очень опасны. Это обстоятельство требует чрезвычайно-
136
го соблюдения профилактики внутрибольничного инфицирования: ограничение контактов в эпидемически неблагоприятные периоды года, изоляция больных ангиной, респираторными и другими инфекционными заболеваниями, размещение в разных палатах поступивших и выздоравливающих больных.
Палаты в отделении должны быть на 3-4 койки. Для тяжелобольных предусмотрены одно - или двухместные палаты с отдельным санузлом. На электрических лампочках должны быть матовые плафоны, чтобы яркий свет не раздражал зрение больных. При вызове в ночное время медицинская сестра зажигает ночник, который должен быть у постели больного, чтобы не нарушать сон остальных больных. В палатах ставят только самую необходимую мебель, кровать, прикроватный столик (тумбочка), стулья (по количеству кроватей) и один общий стол. На внутренней стене палаты укрепляют термометр, который показывает температуру воздуха в палате. Мебель расставляют так, чтобы она была доступна для уборки, удобна и создавала уют. Расстояние между кроватями должно быть около метра, что создает удобства для обслуживания больных при их осмотре, перекладывании их, а также при приеме процедур. Для тяжелобольных используют функциональные кровати, состоящие из трех подвижных секций, которые при помощи ручки бесшумно и плавно придают удобное положение больному. Рядом с кроватью стоит прикроватный столик, где находятся личные вещи больного. Медицинская сестра периодически проверяет его содержание, а младшая медицинская сестра ежедневно протирает его. В палате должно быть чисто, за санитарным состоянием палаты постоянно следит медицинская сестра. Уборку производят 2 раза в день влажным способом с применением дезинфицирующих средств, вытирают пыль с кроватей, прикроватных столиков, подоконников и т.д. Дважды в месяц протирают стены, плафоны, оконные рамы. Уборочный инвентарь необходимо использовать по назначению. Он должен быть промаркирован и храниться в установленном месте. Особое внимание следует уделять чистоте санитарных узлов, где, кроме унитазов, имеются закрытые шкафы для хранения суден. Уборочный инвентарь хранится здесь же и имеет особую маркировку. Особое внимание следует уделять санитарному состоянию раздаточной комнаты и столовой. Влажную уборку столовой производят после каждого приема пищи.
Запрещается пользоваться для сиденья койками соседних больных. Нельзя сидеть на койках и посетителям. Недопустимы громкие разговоры в отделении, уборка помещений в утреннее и вечернее время. «Тихий час» должен строго соблюдаться больными и не нарушаться персоналом.
137
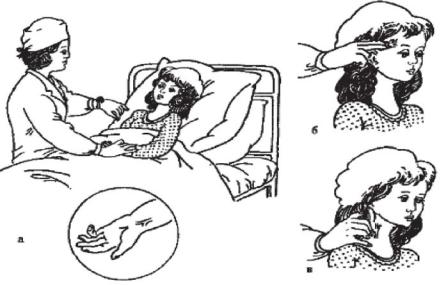
Измерение пульса и артериального давления
Пульс исследуют двумя пальцами на лучевой, височной или сонной артериях (рисунок 41). У детей до 1 года пульс обычно определяют на височной артерии, а у детей старше 1,5 лет отдают предпочтение исследованию пульса на лучевой артерии. Пульс определяют в покое (можно во время сна), подсчет ударов должен производиться в течение минуты. Если пульсовые толчки следуют один за другим через одинаковые промежутки времени, то такой пульс называется ритмичным. При неодинаковых промежутках времени между ударами говорят о неправильном ритме, или аритмии. В случае обнаружения аритмии необходимо сообщить об этом врачу. Данные о пульсе отмечают в температурном листе.
Рисунок 41 - Определение пульса: а - на лучевой артерии; б - на височной артерии; в - на сонной артерии
Артериальное давление измеряют с помощью аппаратов с пружинными манометрами - тонометров и ртутных сфигмоманометров Рива-Роччи (рисунок 42). Различают систолическое (максимальное) и диастолическое (минимальное) артериальное давление, т.е. давление крови на стенки сосудов во время систолы и диастолы. Нормальные величины артериального давления колеблются в зависимости от возраста детей, времени суток, состояния нервной системы и пр.
138
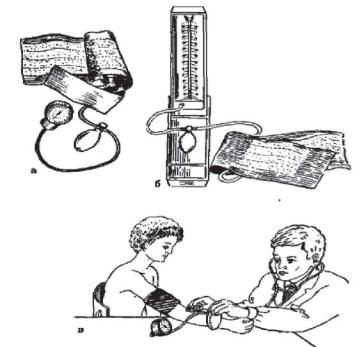
Рисунок 42 - Измерение артериального давления: а - тонометр; б - ртутный сфигмоманометр; в - правильное наложение манжетки
В норме артериальное давление (в миллиметрах ртутного столба) у детей старше 1 года рассчитывается по формулам:
Систолическое = 90+2*n
Диастолическое = 60+n, где n - возраст в годах.
Измерять артериальное давление можно в положении больного сидя или лежа после 5-10 мин. отдыха. На обнаженное плечо выше локтевого сгиба плотно накладывают манжетку. Над местом пульсации локтевой артерии в области локтевого сгиба прикладывают фонендоскоп. Постепенно нагнетают баллоном воздух в манжетку, фиксируя момент, когда исчезнет звук пульсации крови в сосуде. После этого делают еще несколько нагнетательных движений. Затем следует постепенно снижать давление в манжетке, приоткрыв вентиль баллона. В момент появления звуковых ударов регистрируют показатель манометра. Первый короткий, но довольно громкий звуковой удар соответствует величине систолического давления. При дальнейшем снижении давления в манжетке тоны постепенно ослабевают. Регистрируют также момент исчезновения звуковых ударов, характеризующий диастолическое давление.
Механизмы возникновения отеков. Обмен жидкости между сосудами и тканями происходит через капиллярную стенку. Эта стенка представляет достаточно сложно устроенную биологическую структуру, которая относительно легко транспортирует воду, электролиты, некоторые органические соединения (мочевину), но задер-
139
живает белки, в результате чего концентрация последних в плазме крови и тканевой жидкости не одинакова (соответственно, 60-80 и 1530 г/л).
Обмен воды между капиллярами и тканями определяют следующие факторы:
гидростатическое давление крови в капиллярах и величина тканевого сопротивления;
коллоидно-осмотическое давление плазмы крови и тканевой жидкости;
проницаемость капиллярной стенки.
Величина гидростатического давления крови в артериальном конце капилляра составляет в среднем 32 мм рт. ст., а в венозном конце - 12 мм рт. ст. Сопротивление ткани равно приблизительно 6 мм рт. ст. Следовательно, эффективное фильтрационное давление в артериальном конце капилляра составит 32-6 = 26 мм рт. ст., а в венозном конце капилляра – 12-6 = 6 мм рт. ст.
Удерживают воду в сосудах белки, создающие определенную величину онкотического давления крови (22 мм рт. ст.). Тканевое онкотическое давление равно в среднем 10 мм рт. ст. Онкотическое давление белков крови и тканевой жидкости имеет противоположное направление действия: белки крови удерживают воду в сосудах, белки тканей - в тканях. Поэтому эффективная сила (эффективное онкотическое давление), которая сохраняет воду в сосудах, составит: 22-10 = 12 мм рт. ст. Фильтрационное давление (разность между эффективным фильтрационным и эффективным онкотическим давлением) обеспечивает процесс ультрафильтрации жидкости из сосуда в ткань. В артериальном конце капилляра оно составит: 26-12 = 14 мм рт. ст. В венозном конце капилляра эффективное онкотическое давление превосходит эффективное фильтрационное давление и создается сила, равная 6 мм рт. ст. (6-12 = 6 мм рт. ст.), обусловливающая процесс перехода межтканевой жидкости обратно в кровь.
Увеличение проницаемости сосудистой стенки может способствовать возникновению и развитию отеков. Однако это нарушение может вести к усилению процессов как фильтрации в артериальном конце капилляра, так и резорбции в венозном конце. При этом равновесие между фильтрацией и резорбцией воды может и не нарушаться. Поэтому здесь важное значение имеет повышение проницаемости капилляров для белков плазмы крови, вследствие чего падает эффективное онкотическое давление преимущественно за счет увеличения онкотического давления тканевой жидкости.
Нарушение транспорта жидкости и белков по лимфатической системе из интерстициальной ткани в общий кровоток создает благо-
140