Материал: Уход за больным ребёнком
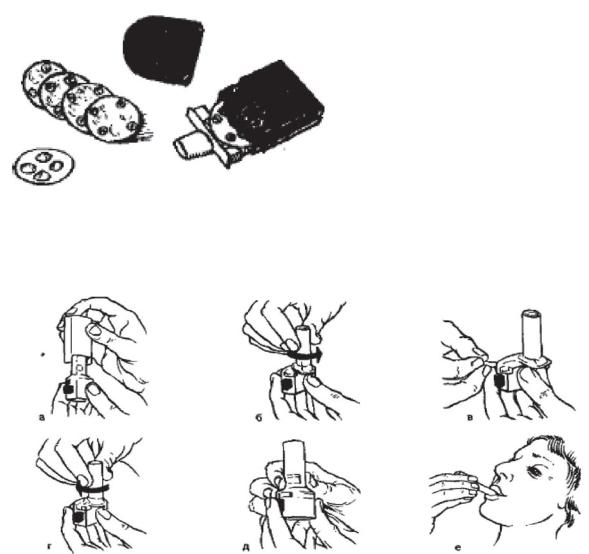
Рисунок 34 - Дискхалер
Для «Дискхалера» используют лекарства, помещенные в диски (вентолин, фликсотид), для «Инхалера» - капсулы (формотерол и др.).
Рисунок 35 - Применение «Инхалера»: а - снятие колпачка; б - поворот мундштука (открытие контейнера); в - заправка капсулы; г - обратный поворот мундштука (закрытие контейнера); д - нажатие на кнопку для освобождения порошка из капсулы; е - «Инхалер» в действии
Распылитель типа «Спинхалера» предназначен для вдыхания интала (кромолин натрия), выпускаемого в капсулах. Капсула, содержащая порошок, вставляется в пропеллер, желтым концом вниз. Очень важна техника ингаляции. Она требует от ребенка активного форсированного вдоха через «Спинхалер» и короткой задержки воздуха перед выдохом. Необходимое требование - производить вдох с запрокинутой головой, так как в противном случае до 90% лекарственного препарата остается в глотке.
Правила применения «Спинхалера» следующие:
1.Сделать глубокий выдох.
2.Слегка запрокинуть голову назад.
126
3.Плотно обхватить губами мундштук ингалятора и сделать глубокий резкий вдох.
4.Задержать дыхание на 10 сек.
5.Для того чтобы капсула была полностью опорожнена, нужно вдохнуть, как описано в пунктах 1-4, до 4 раз.
6.После ингаляции надо осмотреть полость рта ребенка. Если на языке и слизистой оболочке рта осело много порошка, значит, были ошибки при ингаляции (слабый вдох, не запрокинута голова назад, «Спинхалер» забит порошком и требует очистки).
Существует несколько основных типов ингаляторов:
карманные жидкостные (дозированный аэрозольный);карманные порошковые (спинхалеры, турбохалеры, рота-
халеры и др.);
паровые;
ультразвуковые;
компрессорные.
Последние два типа объединены термином «небулайзеры» (от лат. слова nebula – туман, облако). Они генерируют не пары, а аэрозольное облако, состоящее из микрочастиц ингалируемого раствора. В небулайзерах преобразование лекарственного средства в аэрозоль происходит не за счет нагревания раствора до кипения, как в паровых ингаляторах, а ультразвуком или потоком газа (воздуха) под высоким давлением.
Правила проведения ингаляций:
Во время проведения ингаляций пациент должен находиться в положении сидя, не разговаривать и держать распылитель вертикально.
Перед ингаляцией необходимо проверить срок годности
препарата.
В качестве растворителя следует использовать стерильный физиологический раствор (0,9% раствор хлорида натрия), для заправки ингаляционного раствора – стерильные иглы и шприцы. Не следует пользоваться водопроводной (даже кипяченой) водой. Разведение раствора призводится непосредственно перед каждой ингаляцией.
Посуда, в которой готовится раствор для ингаляций, предварительно дезинфицируется путем кипячения. Хранить приготовленный раствор нужно в холодильнике не более 1 суток; перед упот-
реблением обязательно подогреть на водяной бане до температуры не менее 20о С.
Рекомендуется использовать объем наполнения ингалятора 2-4 мл (до 5 мл); при малом объеме лекарственного средства, например, для детей, первоначально в ингалятор заливается физиологиче-
127
ский раствор 1-1,5 мл, а затем добавляется необходимая доза препарата.
Для проведения ингаляционной терапии у детей раннего возраста используются лицевые маски. При проведении ингаляции медицинская сестра или мать усаживает ребенка на колени и плотно придерживает маску у лица ребенка все время проведения ингаляции.
Продолжить ингаляцию, пока в камере ингалятора остается жидкость (обычно 5-10 мин.). Для уменьшения потерь лекарственного средства (оседание препарата на стенках камеры) в конце ингаляции можно добавить 1 мл физиологического раствора, после чего необходимо встряхнуть ингалятор и продолжить процедуру.
После ингаляции гормональных препаратов и антибиотиков необходимо тщательно полоскать рот кипяченой водой комнатной температуры.
Оставшиеся в резервуаре после ингаляции растворы (остаточный объем) для последующих ингаляций непригодны.
После ингаляции необходимо промывать небулайзер чистой, по возможности стерильной водой; высушивать, используя салфетки и струю воздуха (фен). Все части ингалятора, имевшие контакт
слекарственными средствами или ртом пациента, необходимо промывать горячей водой с добавлением моющего средства и затем тщательно промыть водой. Допустимо применение для этих целей посудомоечные машины.
Боли в грудной клетке во время глубокого вдоха могут указывать на поражение плевры. Для уменьшения болей ребенка чаще всего кладут на больной бок, хорошо укрывают. Если заподозрен плеврит, то в диагностических целях проводится рентгеноскопия грудной клетки, при наличии выпота - пункция, по показаниям - бронхоскопия. Медицинские сестры выполняют назначения врача: делают инъекции антибиотиков, ставят горчичники, пластырь, озокеритовые аппликации, проводят сеансы ультрафиолетового облучения как средства отвлекающей, рассасывающей и противовоспалительной терапии.
При заболевании гриппом (острая респираторная вирусная инфекция - ОРВИ) ребенку обеспечивают покой, постельный режим, дают горячее молоко и щелочное питье (боржоми) или другую щелочную минеральную воду. При высокой температуре тела назначают холод на голову, применяют жаропонижающие средства. При лечении респираторных инфекций часто используют отвлекающие процедуры. Как правило, их проводят в домашних условиях (горчичники, ножные и ручные ванны и др.).
128
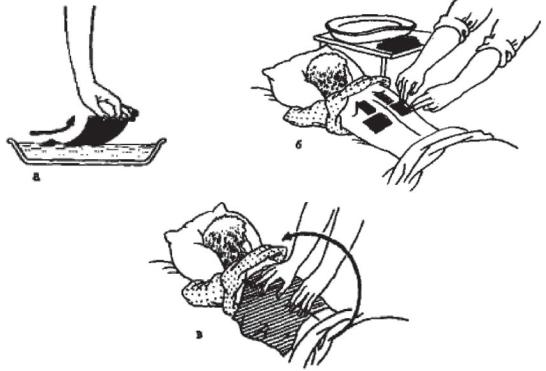
Горчичники. Стандартные горчичники фабричного производства на бумажной основе размером 12x18 см или 3x4 см, на которую нанесена сухая горчица, назначают детям при заболеваниях органов дыхания, сопровождающихся кашлем, трудноотделяемой мокротой. Горчичник опускают в лоток с теплой водой, смачивают (рисунок 36а) и прикладывают в необходимом месте, например, на спине (рисунок 36б). Затем горчичники накрывают полотенцем (рисунок 36в).
Рисунок 36 - Постановка горчичников. Объяснение в тексте
Детям грудного и раннего возраста горчичники ставят через пеленку. Ребенка укрывают одеялом, но через каждые 2-3 мин. осматривают кожу того участка, на котором находится горчичник. При появлении стойкого покраснения кожи горчичник снимают. Покрасневший участок кожи обмывают теплой водой и смазывают вазелиновым маслом или прокипяченным растительным маслом.
Ручная ванна. Для процедуры подходят детская ванна, таз и т.д. Одну или обе руки ребенка погружают в воду до локтя (рисунок
37).
129

Рисунок 37 - Ручная ванна
Для усиления раздражающего действия в воду можно добавить немного сухой горчицы. Температуру воды постепенно повышают с 37 до 40°С; длительность ванны 10-15 мин. Ручные ванны обычно применяют при заболеваниях легких.
Ножная ванна. В эмалированное ведро или бачок наливают воду температуры не ниже 36-37°С. Опускают ноги ребенка и последовательно подливают горячую воду, доводя температуру воды до 40° С. Длительность процедуры 10-15 мин., после чего ноги насухо вытирают, надевают хлопчатобумажные чулки, а поверх них шерстяные носки. Больного укладывают в постель, придав полусидящее положение, тепло укрывают. Для горчичных ножных ванн применяют профильтрованный раствор горчицы из расчета 100 г горчицы на 10 л воды. Ножные ванны показаны при простудах, гипо- и гипертонических состояниях, местном поражении суставов.
Воспаление среднего уха (отит) - осложнение заболеваний ор-
ганов дыхания, особенно у детей раннего возраста. При катаральном отите на область уха обычно накладывают сухой или полуспиртовой компресс, закапывают «ушные» капли, обладающие обезболивающим и антимикробным действием (отипакс и др.). В случае гноетечения из слухового прохода необходимо провести соответствующий туалет. Для этого сухим или смоченным в растворе фурацилина или 3% растворе перекиси водорода жгутиком удаляют гнойное содержимое.
Согревающий компресс на ухо. Показан при воспалении сред-
него уха. При этой процедуре происходит длительное расширение поверхностно и глубоко расположенных кровеносных сосудов, что вызывает приток крови к данной области, рассасывание инфильтрата и как следствие - уменьшение боли.
130