Материал: Уход за больным ребёнком
Критериями эффективности ИВЛ являются движения (экскурсии) грудной клетки при вдохе, «дыхательный» шум при выдохе, исчезновение синюшности и мраморности кожных покровов. Вопрос о целесообразности продолжения ИВЛ ручным методом или подключении больного к аппарату искусственного дыхания решает врач.
Дети с заболеваниями органов дыхания обычно жалуются на одышку, кашель, иногда боли в грудной клетке.
При одышке, представляющей собой затрудненное дыхание с нарушением ритма и силы дыхательных движений, помощь заключается в том, что ребенку придают в постели приподнятое положение. Под спину подкладывают 2-3 подушки, освобождают от тяжелого одеяла и стесняющей одежды. Необходим постоянный приток свежего воздуха, по показаниям проводят ингаляции, оксигенотерапию.
При кашле, который может быть как сухим, так и влажным с отделением мокроты, проводят мероприятия, способствующие отхождению мокроты. Детям с сухим кашлем дают теплое питье, например, молоко с бикарбонатом натрия (в стакан теплого молока на кончике ножа добавляют питьевую соду). Показаны также ингаляции с физиологическим раствором, полоскание горла. При наличии у ребенка влажного кашля для лучшего отхаркивания дают минеральную воду боржоми с теплым молоком. Лекарственные средства, направленные на подавление кашлевого рефлекса, применяют только по назначению врача.
При появлении мокроты медицинская сестра должна обращать внимание на количество отделяемого, консистенцию, запах и цвет. Наличие свежей крови или ее прожилок свидетельствует о легочном кровотечении либо кровохарканье. Эти сведения необходимо немедленно сообщить врачу. Для лучшего отхождения мокроты применяют так называемый постуральный дренаж: больному создают вынужденное положение тела. При одностороннем процессе, например, в верхней доле легкого, больного кладут на здоровый бок, в нижней доле - на живот с опущенным головным концом (рисунок 29). В дренажном положении полезно делать массаж грудной клетки путем поглаживания, растирания, разминания и легкого поколачивания мышц спины. Постуральный дренаж проводят 2-3 раза в день по 20-30 мин. У малышей стимуляция активного кашля достигается путем раздражения корня языка шпателем.
121
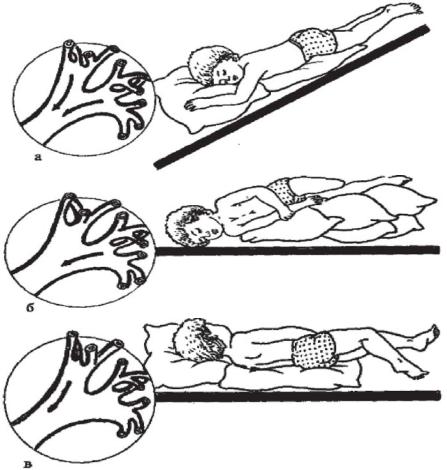
Рисунок 29 - Постуральный дренаж, а - обоих главных бронхов; б - левого главного бронха; в - правого главного бронха
Для улучшения дыхания, предотвращения застойных явлений в легких, появления ателектазов (спадение участков легких) и других осложнений детям с заболеваниями верхних и нижних дыхательных путей даже в острый период показаны физические упражнения.
1.Исходное положение (и.п.) - вертикально на руках массажи- ста-инструктора. Ритмичные надавливания на спину ребенка в конце выдоха с передвижением ладони от шеи до поясницы (4 раза - рисунок 30а).
2.И.п. - лежа на спине. Ритмичные надавливания на грудную клетку в конце выдоха, ее передние и боковые поверхности, обходя грудину (рисунок 30б).
3.И.п. - лежа на боку. Ритмичные надавливания на грудную клетку, ее боковую и заднюю поверхности, поочередно на левом и правом боку в конце выдоха (рисунок 30в). Ребенок должен лежать в удобной позе спящего.
122
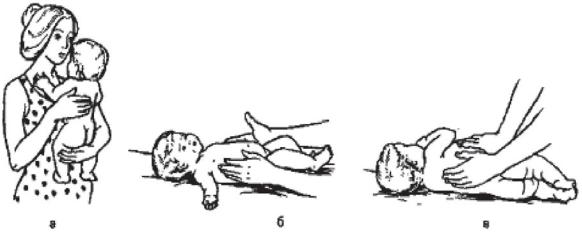
Рисунок 30 - Положение рук при надавливании на спину (а), боковые (б) и заднюю поверхности грудной клетки (в)
Ингаляции. В педиатрической практике широко применяют лечение вдыханием распыленных в воздухе жидких и твердых лекарственных средств. Различают ингаляции паровые, тепловлажные, масляные, аэрозоли лекарственных средств. Ингаляции вызывают прежде всего местное воздействие на слизистые оболочки дыхательных путей, причем эффект во многом определяется степенью дисперсности (размельчения) аэрозолей.
Ингаляции проводят аэрозольными ингаляторами АИ-1, АИ-2), паровыми ингаляторами (ИП-2), универсальными ингаляторами, рассчитанными на проведение тепловлажных ингаляций растворами жидких и порошкообразных веществ, ультразвуковыми аэрозольными аппаратами, электроаэрозольными аппаратами. При помощи аэрозольных ингаляторов можно проводить ингаляции лекарственных средств, щелочных растворов, масел, настоев трав. Паровой ингалятор снабжен теплорегулятором для подогрева аэрозолей до температуры тела. В ультразвуковых ингаляторах размельчение лекарственного средства осуществляется ультразвуковыми колебаниями, регулируются поток воздуха (от 2 до 20 л/мин), температура аэрозоля (от 33 до 38°С). Выбор лекарственного средства для ингаляций определяется медицинскими показаниями, а сами ингаляции проводятся в специально оборудованном помещении.
Налаживают систему ингалятора, больного ребенка завертывают в одеяло и держат на коленях, приставив к области рта и носа мундштук распылителя. Крик ребенка не является помехой для проведения процедуры, наоборот, во время крика ребенок глубже вдыхает аэрозоль. Дети старшего возраста обхватывают мундштук распылителя губами и вдыхают лекарственную смесь. Способ ультразвуковой ингаляции показан на рисунок 31.
123
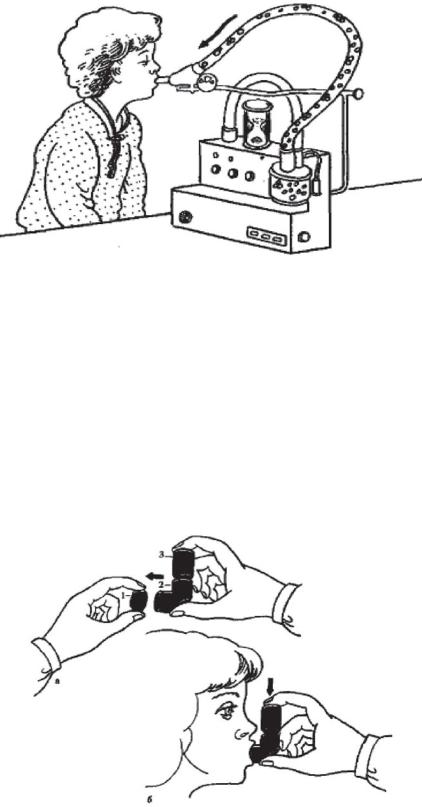
Рисунок 31 - Ультразвуковая ингаляция
Продолжительность ингаляции 5-10 мин. После ингаляции мундштук промывают и стерилизуют. Лучше использовать одноразовые мундштуки.
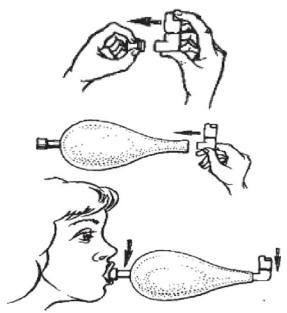
Применение аэрозолей осуществляется также с помощью портативных ингаляторов, позволяющих вводить в дыхательные пути бронходилататоры. Для маленьких детей, больных астмой, ингалятор можно сделать с помощью обычного пластмассового стаканчика. При проведении ингаляций рот и нос закрывают раструбом, флакон с лекарственным веществом располагают строго перпендикулярно, дном вверх (рисунок 32).
Рисунок 32 - Применение портативного ингалятора: а - общий вид ингалятора: 1 - заслонка; 2 - ингалятор; 3 - резервуар; б - ингалятор в действии.
Детям бывает трудно правильно выполнять все рекомендации по использованию ингалятора. В результате разных ошибок лекарство не попадает глубоко в дыхательные пути, и ожидаемого улучшения
124
дыхания не наступает. Для удобства доставки лекарств в дыхательные пути разработаны различные средства. В частности, используется пластиковая трубка с насадкой для ингалятора и мундштуком для рта (спейсер). Лекарство впрыскивается в спейсер из ингалятора, а затем постепенно вдыхается ребенком. Спейсер обязательно должен использоваться для введения бронхорасширяющих препаратов (сальбутамол), а также ингаляции кортикостероидов (рисунок 33).
Рисунок 33 - Последовательность использования спейсера
Преимущества использования спейсера заключаются в следующем:
нет раздражающего действия на дыхательные пути;
упрощается техника ингаляции, так как отпадает необходимость синхронизировать вдох с моментом введения препарата, что детям выполнять особенно сложно;
меньше лекарства задерживается в полости рта и глотке;
лекарство значительно глубже проникает в дыхательные пути, чем без использования спейсера.
Существуют ингаляторы для порошковых форм лекарств. Их применение имеет ряд преимуществ, так как отсутствуют веществаносители (пропеллентные газы, фреон), которые могут раздражать слизистые оболочки; таким путем могут быть введены большие количества лекарства; возможен строгий контроль количества принятых доз препарата, тем самым предотвращается передозировка. Наибольшее распространение получили ингаляторы трех типов: «Дискхалер» (рисунок 34), «Инхалер» (рисунок 35) и «Спинхалер».
125