Материал: Уход за больным ребёнком
Техника выполнения манипуляции:
Вымыть и просушить руки, надеть перчатки.
Подогреть капли до температуры 36-37° С.
Уложить ребенка набок так, чтобы больное ухо было свер-
ху.
Набрать лекарственный раствор в пипетку.
Выпрямить слуховой проход: для этого левой рукой оттянуть ушную раковину детям до 2 лет книзу и кзади, старшим детям - вверх и кзади.
Ввести конец пипетки в наружный слуховой проход и закапать по наружной стенке 5-6 капель лекарственного препарата.
Положить пипетку в лоток для использованного оснаще-
ния.
Нажать несколько раз на козелок для лучшего проникновения капель в барабанную полость (при невыраженном болевом симптоме).
Для удаления излишнего количества капель ввести в наружный слуховой проход турунду.
Использованную пипетку обеззаразить.
Снять перчатки, вымыть и просушить руки.
Проконтролировать, чтобы после введения капель пациент полежал на здоровой стороне 10-15 мин. (для увеличения времени контакта лекарственного средства с барабанной перепонкой и слизистой оболочкой).
При ларингоспазме ребенку необходимо оказать немедленную помощь. Ларингоспазм возникает вследствие внезапного закрытия голосовой щели. Ребенок перестает дышать, кожные покровы синеют, затем цианоз сменяется бледностью и появляются капли пота на лице. Приступ заканчивается расслаблением мускулатуры гортани, ребенок делает глубокий вдох, сопровождающийся «иканием», и постепенно дыхание восстанавливается. При ларингоспазме необходимо опрыскивать лицо холодной водой, производить похлопывание по щекам. Если дыхание не восстанавливается, то язык отдавливают вниз и вытягивают. Срочно вызывают врача и начинают искусственную вентиляцию легких (ИВЛ).
При икоте происходит непроизвольный вдох, который сопровождается своеобразным звуком, обусловленным внезапным сокращением диафрагмы. Кратковременная икота может быть у здоровых детей вследствие употребления сухой пищи; чаще она наблюдается при заболеваниях пищеварительной и других систем (сердечнососудистой, центральной нервной). При появлении икоты необходимо
116
дать ребенку воды или попросить несколько раз глубоко вдохнуть. Упорные случаи икоты требуют применения лекарственных средств (транквилизаторы) и обязательной консультации врача.
При попадании инородного тела в носовой ход и дыхательные пути медицинский персонал должен быстро оказать квалифицированную помощь, так как малейшее промедление может привести к полной их закупорке и развитию асфиксии (удушья).
Если инородное тело попало в носовые ходы, то следует помочь ребенку. Для этого одну ноздрю закрывают, а ребенка просят, сильно натужившись, высморкаться. Если инородное тело осталось, то удаление его из полости носа производит врач.
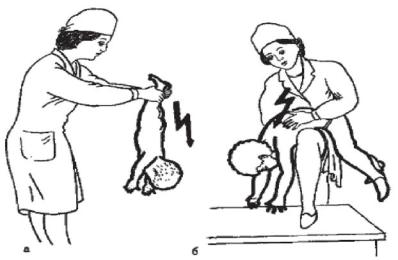
При попадании инородного тела в дыхательные пути ребенка грудного возраста следует перевернуть его вниз головой (рисунок 24а). Ребенка более старшего возраста, если при кашле инородный предмет не удается удалить, медицинская сестра укладывает животом на согнутое колено, низко опускает голову ребенка и легко постукивает рукой по спине (рисунок 24б). В любом случае необходимо вызвать дежурного врача. При отсутствии эффекта ребенка переводят в реанимационное отделение для бронхоскопии.
Рисунок 24 - Удаление инородного тела из дыхательных путей, а - у детей грудного возраста; б - у более старших детей
При крупе помощь ребенку осуществляется безотлагательно. Являясь грозным осложнением ОРВИ, ложный круп представляет собой острый стенозирующий ларинготрахеит и чаще всего наблюдается у детей дошкольного возраста. О крупе свидетельствуют появление, как правило, вечером или ночью приступообразного лающего кашля и затрудненного вдоха. При развитии крупа следует немедленно вызвать врача, оказать неотложную помощь: создать спокойную
117
обстановку, обеспечить приток свежего воздуха, дать теплое щелочное питье, провести отвлекающие местные процедуры (ножные ванны, горчичники на верхнюю часть грудной клетки). Эффективны ингаляции теплого влажного воздуха. После оказания экстренной помощи показана срочная госпитализация. При развитии удушья немедленно проводят ИВЛ.
При острой дыхательной недостаточности помощь заключается в проведении оксигенотерапии, респираторно-ингаляционной терапии, ИВЛ.
Оксигенотерапия является наиболее эффективным способом, с помощью которого можно ликвидировать или уменьшить артериальную гипоксемию (низкое содержание кислорода в крови).
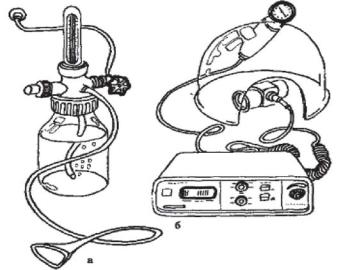
Используются различные способы оксигенотерапии, которую проводят длительно, от нескольких часов до нескольких суток непрерывно, при постоянной концентрации кислорода во вдыхаемом воздухе, равной 24-44%. Важнейшее условие оксигенотерапии - соблюдение правил асептики. При применении носовых катетеров (стерильных) лучше использовать двойные изогнутые канюли из мягкого пластика с двумя короткими надставками, которые вводят в носовые ходы и фиксируют с помощью лейкопластыря. Подаваемый кислород обязательно должен быть увлажнен, для чего его пропускают через стерильную воду. Кроме того, используют лицевые маски, создающие определенную концентрацию кислорода. Кислородные палатки малопригодны для контролируемой оксигенотерапии. Более распространены пластмассовые колпаки и тенты для головы. Они могут быть снабжены дозатором кислорода (подсасывающее устройство), обеспечивающим определенную его концентрацию (рисунок 25).
Рисунок 25 - Аппараты для оксигенотерапии: а - увлажнитель и дозатор кислорода; б - автоматический регулятор кислорода во вдыхаемом воздухе
118
Искусственная вентиляция легких используется для поддержания газообмена в организме. Для проведения этой процедуры ребенка необходимо уложить на спину с откинутой назад головой, чтобы улучшить проходимость дыхательных путей; расстегнуть одежду, стесняющую грудную клетку. Если в полости ротоглотки имеются рвотные массы или слизь, их удаляют при помощи электроотсоса. Содержимое из полости рта можно удалить также пальцем, салфеткой и т.п.
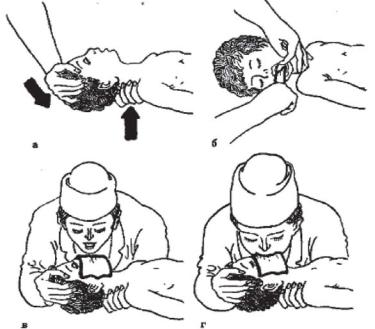
Рисунок 26 - Техника искусственной вентиляции легких. Объяснение в тексте
Для обеспечения свободной проходимости дыхательных путей голову больного максимально запрокидывают кзади, при необходимости фиксируют язык (рисунок 26а и 26б). Одну руку подкладывают под шею, вторую кладут на лоб и проводят ИВЛ способом «изо рта в рот» (рисунок 26в) или «изо рта в нос» (рисунок 26г). При ИВЛ первым способом проводящий манипуляцию делает глубокий вдох, плотно прижимает свой рот ко рту ребенка и вдувает воздух, при этом нос зажимают I и II пальцами. Выдох происходит пассивно вследствие эластического строения грудной клетки ребенка. При способе «изо рта в нос» воздух вдувают через носовые ходы. При обоих способах вдыхать через рот и нос надо через платок или марлю. Частота ИВЛ должна быть не менее 40 вдуваний в минуту у новорожденных и 20 - у детей старшего возраста.
Если пострадавший ребенок находится без сознания и у него размозжено лицо или он болен полиомиелитом, бешенством, СПИДом, столбняком, то ИВЛ проводят с помощью метода ХолгеpaНильсена (рисунок 27а) или Сильвестра (рисунок 27б).
119
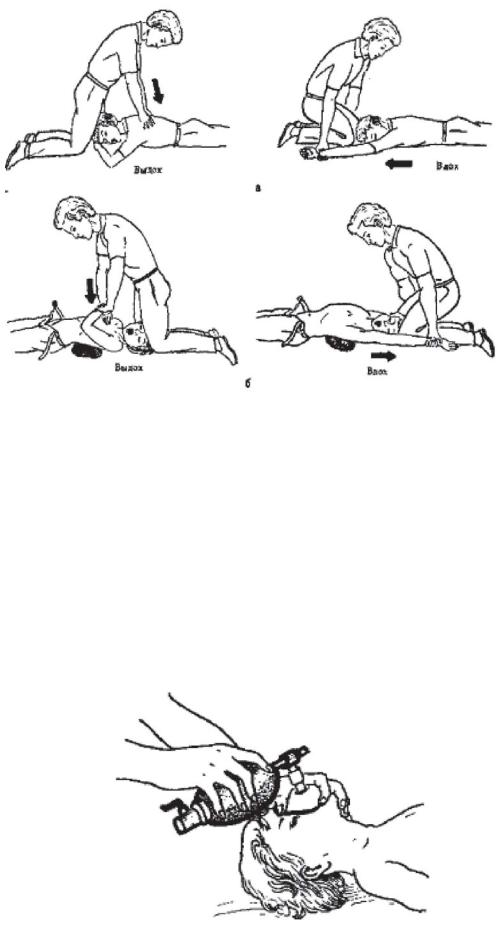
Рисунок 27 - Ручные методы искусственного дыхания: а - метод Холгера-Нильсена; б - метод Сильвестра
Частота надавливаний на лопатки (грудину) у детей школьного возраста 16-20 в минуту, а у детей дошкольного возраста – 20-30 в минуту до появления самостоятельного дыхания или прибытия врача В условиях стационара для поддержания искусственного дыхания используют дыхательный мешок с маской (типа Амбу). Мешок снабжен клапаном, который при надавливании на мешок автоматически закрывается, и весь воздух через маску поступает больному. Маска должна плотно охватывать нос и рот больного (рисунок 28). ИВЛ осуществляют ритмичным надавливанием на мешок с интервалом
около 2 сек. для пассивного выдоха.
Рисунок 28 - ИВЛ при помощи дыхательного мешка с маской
120