Материал: Уход за больным ребёнком
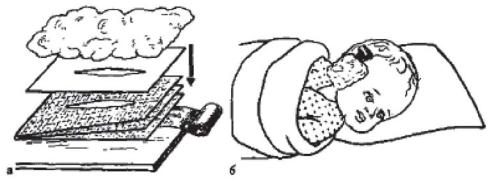
Согревающий компресс состоит из трех слоев: внутреннего, среднего и наружного. Внутренний слой (влажный) - кусок чистой плотной, но мягкой ткани (марлевая салфетка из 6-8 слоев, льняное полотно и т.п.), смоченной одеколоном или спиртом, разбавленным теплой водой (в соотношении 1:2), камфорным маслом либо водой комнатной температуры и хорошо отжатой. Средний (изолирующий) слой обычно делают из вощеной бумаги, полиэтиленовой пленки, тонкой клеенки. В качестве наружного (утепляющего) слоя используют вату (толщина слоя 2-3 см), а при ее отсутствии - шерстяной платок, шарф, фланель. Каждый последующий слой должен быть шире и длиннее предыдущего на 2 см. Для удобства слои компресса укладывают на столе. Компресс прикладывают на область уха и плотно забинтовывают (рисунок 38).
Рисунок 38 - Техника наложения согревающего компресса: а - необходимый материал; б - общий вид компресса
Детям компресс ставят на 4-8 часов, затем делают перерыв на 1- 2 часа и повторяют процедуру. При появлении сыпи на коже эту область присыпают тальком, пудрой.
Холодный компресс. Холодный компресс назначают при повышенной температуре тела, чаще детям раннего возраста. Холодный компресс прикладывают следующим образом: поперек кроватки стелют махровое полотенце или одеяльце, затем сложенную пополам пеленку, предварительно намоченную в холодной воде и выжатую. Голого ребенка кладут спиной на мокрую пеленку и, подняв его руки, обворачивают свободные концы пеленки вокруг груди. Вторую, также намоченную в холодной воде и выжатую пеленку прикладывают на груди ребенка (рисунок 39).
131
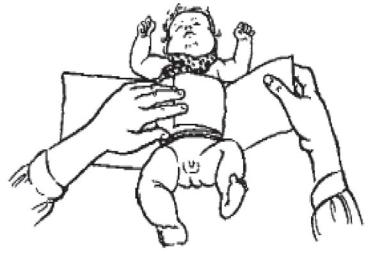
Рисунок 39 - Прикладывание холодного компресса
Затем ребенка нужно завернуть в сухое полотенце, одеяло или фланелевую пеленку. Его поят теплым чаем или дают жаропонижающее лекарство по назначению врача, прикрывают одеялом по горло и оставляют как следует потеть в течение получаса. Затем его перепеленывают, вытирают сухим полотенцем и надевают сухое белье. Если ребенок с компрессом заснет, его не надо будить, а подождать, пока проснется сам. Ему приятнее потеть во сне.
Для того чтобы компресс имел требуемый эффект, необходимо ребенка тщательно завернуть, оставив открытым только его лицо. Беспокойных детей иногда надо крепко завернуть в одеяло с прижатыми к туловищу руками, а одеяло застегнуть безопасными булавками, чтобы помешать ребенку освободить руки и удалить компресс. Но большинство детей такую процедуру выносят терпеливо.
У детей по сравнению со взрослыми повышение температуры тела (гипертермия) наблюдается чаще, что связано с недостаточным развитием у них центра терморегуляции. Повышение температуры тела может возникать на фоне острых заболеваний инфекционной природы (острые респираторные вирусные инфекции, пневмонии, кишечные инфекции и пр.), при обезвоживании организма, перегревании, поражении центральной нервной системы и т.п.
Нормальная температура тела, измеренная в подмышечной области у ребенка старше года или в бедренной складке у ребенка до года, равна 36-37° С. Температура в полости рта и в прямой кишке (анальная температура) - на 1°С выше.
Таким образом, если оценивать самую распространенную методику измерения температуры тела у детей в подмышечной области, то температура тела 37-38°С называется субфебрильной, 38-38,9°С - фебрильной, 39-40,5°С - пиретической (от греч. pyretos - жар), выше 40,5° С - гиперпиретической. В развитии гипертермии различают три
132
основных периода: постепенного повышения температуры тела, максимального ее повышения и снижения. Знание этих периодов необходимо при оказании помощи больным.
Вначальном периоде повышение температуры тела сопровождается ознобом, головной болью, ухудшением общего состояния. Повышению температуры тела у детей первого года жизни нередко может предшествовать рвота. В этот период ребенка следует тщательно укрыть одеялом, к ногам приложить теплую грелку, напоить крепким чаем. В помещении, где находится ребенок, не должно быть сквозняков.
Период максимального повышения температуры тела характеризуется ухудшением общего состояния: появляются ощущение тяжести в голове, чувство жара, резкая слабость, ломота во всем теле. Чаще, чем у взрослых, возникает возбуждение, которое более выражено, нередко отмечаются судороги. Возможны бред и галлюцинации. В этот период нельзя оставлять ребенка одного, так как он может упасть с кровати, удариться и т.д. У таких больных устанавливают индивидуальный пост медицинской сестры или осуществляют постоянное наблюдение. Об ухудшении состояния ребенка и прогрессирующем нарастании температуры тела постовая медицинская сестра должна немедленно сообщать врачу.
Ребенка в период максимального повышения температуры тела следует часто и обильно поить: давать жидкость в виде фруктовых соков, морсов, минеральных вод. При повышении температуры тела выше 37°С на каждый градус требуется дополнительное введение жидкости из расчета по 10 мл на 1 кг массы тела. Например, ребенку 8 мес. с массой тела 8 кг при температуре 39°С дополнительно необходимо дать 160 мл жидкости.
При появлении сухости во рту и образовании трещин на губах следует периодически протирать рот слабым раствором гидрокарбоната натрия и смазывать губы вазелиновым маслом или другим жиром. Если головная боль сильная, то на лоб кладут пузырь со льдом через сложенную пеленку или ставят холодный компресс. Медицинская сестра должна следить, чтобы в палате было тепло. Необходимо периодически определять пульс и артериальное давление.
Вкачестве лечебных мероприятий при гипертермии применяют физические (в настоящее время – редко) и лекарственные средства (рисунок 40).
133
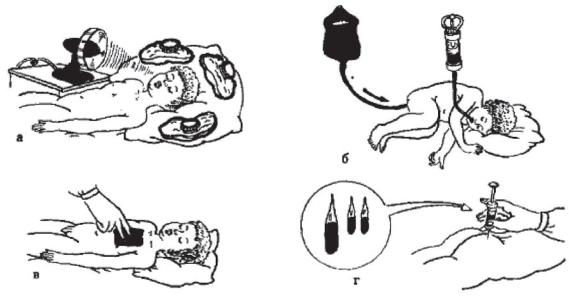
Рисунок 40 - Помощь при гипертермии, а - обкладывание головы пузырями со льдом; б - промывание желудка и введение прохладной воды в прямую кишку, в - обтирание кожи спиртовым раствором или эфиром; г - введение лекарственных средств
Для увеличения теплоотдачи используют воздушные ванны, обдувание тела ребенка вентилятором, обтирание кожи спиртовым раствором, охлаждение головы и участков тела, где близко расположены крупные сосуды (область печени, верхняя треть передней поверхности бедра), с помощью пузыря со льдом или холодной водой. Применяют также клизмы с прохладной водой (от 10 до 20° С), которую вводят через газоотводную трубку по 20-150 мл на 2-5 мин. в зависимости от возраста. Конец трубки зажимают, затем через 2-5 мин зажим отпускают, невсосавшаяся вода удаляется. Процедуру повторяют до тех пор, пока температура тела не снизится до 37,5° С. Внимательно следят, чтобы объем вводимой жидкости ненамного превышал объем выводимой жидкости. Кроме того, рекомендуется промывание желудка прохладным (18-20° С) изотоническим раствором хлорида натрия. Введение лекарственных средств допускается лишь по назначению врача.
Период снижения температуры тела может протекать критически либо литически. Быстрое падение температуры тела (с 40оС до 36°С) называют критическим. Одновременно происходит резкое снижение сосудистого тонуса и артериального давления. Пульс становится слабым, нитевидным. У ребенка развиваются слабость, обильное потоотделение, конечности становятся холодными на ощупь. Такое состояние, называемое кризисом, требует экстренных мероприятий. Больного согревают, к телу и конечностям прикладывают грелки.
134
Дают крепкий теплый чай. Вследствие обильного потоотделения ребенка необходимо переодеть в чистое и сухое белье, предварительно насухо вытерев тело, особенно складки. Если требуется, то меняют также постельное белье.
Постепенное снижение температуры тела, называемое литическим, сопровождается небольшой испариной и умеренной слабостью. Ребенок спокойно засыпает. Постовая медицинская сестра следит, чтобы больного не будили, так как сон восстанавливает силы.
Температурящий ребенок нуждается в назначении соответствующей диеты. Учитывая снижение аппетита, кормить больного ребенка нужно чаще и дробными порциями, уменьшив в рационе количество белка животного происхождения.
При уходе за температурящими больными тщательно следят за состоянием кожных покровов и слизистых оболочек, принимают меры для предупреждения пролежней. Для отправления естественных потребностей судна и утки подают в постель.
Тепловой удар возникает при общем перегревании организма в результате воздействия внешних тепловых факторов. Тепловой удар происходит у ребенка, находящегося в плохо вентилируемом помещении с высокой температурой воздуха и влажностью. Способствуют тепловому удару теплая одежда, несоблюдение питьевого режима. У детей грудного возраста тепловой удар может возникнуть при укутывании в теплые одеяла, при нахождении детской кроватки (или коляски) около батареи центрального отопления или печи. Неотложная помощь заключается в том, что больного срочно выносят в прохладное место, где обеспечивают доступ свежего воздуха; ребенка раздевают, дают холодное питье, на голову кладут холодный компресс.
Солнечный удар происходит у детей, длительное время находящихся на солнце (прогулки, работа в поле). Неотложная помощь при солнечном ударе аналогична помощи, оказываемой больным с тепловым ударом. В тяжелых случаях показана срочная госпитализация.
Контрольные вопросы:
1.Принцип госпитализации детей в пульмонологическое от-
деление.
2.Требования к палатам, температурному и воздушному ре-
жиму.
3.Признаки нарушения внешнего дыхания, их оценка.
4.Особенности ухода за больными в зависимости от степени дыхательной недостаточности.
5.Помощь больному при кашле.
6.Помощь больному при использовании ингалятора. Виды ингаляций.
135