Материал: Уход за больным ребёнком
приятные условия для развития отеков. Так, например, при повышении давления в системе верхней полой вены (сужение устья полых вен, стеноз трикуспидального клапана сердца) возникает мощный прессорный рефлекс на лимфатические сосуды организма, вследствие чего затрудняется отток лимфы из тканей. Это способствует развитию отека при сердечной недостаточности.
В формировании сердечных отеков важная роль принадлежит активной задержке в организме солей и воды. Считают, что начальным звеном в развитии этой задержки является уменьшение минутного объема сердца.
Развивающиеся при сердечной недостаточности повышение венозного давления и застой крови способствуют развитию отека. Повышение давления в верхней полой вене вызывает спазм лимфатических сосудов, приводя к лимфатической недостаточности, что еще больше усугубляет отек. Нарастающее расстройство общего кровообращения может сопровождаться расстройством деятельности печени
ипочек. При этом возникает снижение синтеза белков в печени и усиление выведения их через почки с последующим снижением онкотического давления крови. Наряду с этим при сердечной недостаточности повышается проницаемость капиллярных стенок, и белки крови переходят в межтканевую жидкость, повышая ее онкотическое давление. Все это способствует скоплению и задержке воды в тканях при сердечной недостаточности.
При появлении отеков кожа становится гладкой, сухой, шелушащейся. После инъекций при отеках на месте укола вялой струйкой сочится отечная жидкость. При такой ситуации отверстие необходимо смазать йодной настойкой, положить стерильную марлевую салфетку
изафиксировать лейкопластырем. Отечную кожу протирают нашатырным или разведенным спиртом. Резинки на одежде следует расслабить или убрать совсем.
Накапливание отечной жидкости в тканях определяется взвешиванием ребенка с учетом принятой и выделенной жидкости. Взвешивание - 1 раз в 4-5 дней, а при необходимости и ежедневно, натощак утром, после опорожнения кишечника и мочевого пузыря. При наличии асцита (скопление жидкости в брюшной полости) ежедневно измеряют окружность живота.
Водно-электролитный баланс. Поступление в организм воды и солей, распределение их и выделение составляют в совокупности водно-солевой обмен.
Вода составляет 65-70% массы тела взрослого человека и 8085% массы ребенка и находится в свободном (переходит из клеток в
141
кровь, лимфу) и связанном состояниях (удерживается белками). Вода состоит из:
внеклеточной жидкости (20% веса);
внутриклеточной жидкости (40% веса).
Водный баланс организма поддерживается почками, их работа направлена на:
сохранение баланса белков, которые удерживают воду;
поддержание объема циркулирующей крови (зависит от сердечного выброса, ренин-ангиотензиновой системы, простагландинов и катехоламинов);
поддержание баланса натрия, который регулирует баланс внеклеточной жидкости.
Мочевыделительная система и потоотделение являются основными регуляторами водно-солевого обмена. Удаление из организма лишней воды, солей, азотистых соединений, прежде всего, необходимо для поддержания состава крови и артериального давления.
Ребенку, находящемуся в стационаре, ведется лист учета водного баланса, в котором содержится информация о количестве выпитой
ивыделенной жидкости. Лист ведет медицинская сестра либо лицо, непосредственно осуществляющее уход за ребенком.
При заболеваниях сердечно-сосудистой системы у детей может довольно быстро развиться сердечная недостаточность с возникновением венозного застоя. У больного появляются сердцебиение, одышка, которые требуют оказания помощи.
При одышке больному помогают принять удобное сидячее положение, благодаря чему облегчается дыхание. Для этого под спину подкладывают несколько подушек или приподнимают головную часть функциональной кровати. Ребенку с одышкой обеспечивают максимальный приток свежего воздуха либо дают кислород, одновременно освобождают его от стесняющей одежды, тяжелого одеяла.
Режим для детей с сердечно-сосудистыми расстройствами назначает врач в зависимости от тяжести заболевания и степени сердеч- но-сосудистой недостаточности: строгий постельный, постельный, полупостельный.
При строгом постельном режиме ребенок не должен вставать с кровати, уход за ним осуществляется только в постели. Ребенка лучше положить на функциональную кровать, чтобы в случае необходимости можно было создать удобные для него положения. Обычно это положение полусидя. Мероприятия по личной гигиене, кормление ребенка проводят в постели. Физиологические отправления осуществляются с помощью подкладных суден и мочеприемников (уток).
Больной, которому назначен постельный режим, может сидеть в
142
кровати, принимать пищу за прикроватным столиком. Физиологические отправления осуществляются им, сидя на горшке около кровати.
Полупостельный режим расширяет двигательный режим ребенка. Вначале разрешают принимать пищу за столом в палате, а затем в столовой; физиологические отправления осуществляются в туалете. Разрешаются прогулки с ограничением движений.
Некоторые больные, особенно с врожденными пороками сердца, периодически нуждаются в оксигенотерапии. Таких больных необходимо помещать в палаты с централизованной подачей кислорода.
При длительном постельном режиме возможно развитие пролежней, поэтому необходим тщательный уход за кожей. Ежедневно кожу протирают раствором спирта с теплой водой или камфорным спиртом. Постель должна быть удобной, мягкой, ее необходимо часто перестилать, устраняя складки, удалять крошки с простыни. Купание больного в ванне возможно только с разрешения врача. При тяжелом состоянии ребенка тело обтирают теплой водой в постели. Одежда должна быть легкой, не сдавливать грудную клетку.
Необходимо строго соблюдать лечебно-охранительный режим, в палате и прилегающих помещениях следует обеспечивать полную тишину. Медицинские сестры должны следить за соблюдением постельного режима, осуществлять транспортировку детей на процедуры и исследования на каталке или в кресле, следить за общим состоянием детей, их пульсом и частотой дыхания.
Питание должно быть полноценным, с большим содержанием витаминов С и группы В, ограничением соли. Обязательно регистрируют количество выпитой жидкости и диурез. В пищевом рационе несколько ограничивают белки и жиры ( при сердечной недостаточности – диета Н). Пищу принимают 4-5 раз в день, последний прием - не позже чем за 3 ч до сна. Если ребенок в качестве лечения принимает глюкокортикоидные гормоны, он должен дополнительно получать продукты, богатые солями калия: изюм, курага, чернослив, картофель, капуста и т.д.
Симптомы кровотечения. В зависимости от вида поврежденных кровеносных сосудов кровотечение может быть артериальным, венозным, капиллярным, паренхиматозным, смешанным. Для артериального кровотечения характерно выделение крови из раны пульсирующей струей. Раны могут локализоваться в области расположения крупных сосудов (рисунок 43). При венозном кровотечении кровь более темная и обильно выделяется из раны непрерывной струей без тенденции к самостоятельной остановке. В ране можно видеть пересеченную вену. Капиллярное кровотечение наблюдается при кожно-мышечных ранениях.
143
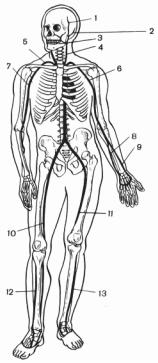
Рисунок 43 – Расположение основныхартериальных стволов
Кровь выделяется менее интенсивно, чем при ранении крупной вены, имеет тенденцию к самостоятельной остановке, количество изливающейся крови зависит от размера раны.
Пострадавший с острой кровопотерей бледен, покрыт холодным потом, обычно вял, безучастен к окружающему, говорит тихим голосом, жалуется на головокружение и мелькание «мушек» или потемнение перед глазами при подъеме головы, просит пить, отмечает сухость во рту. Пульс частый, малого наполнения, АД понижено, а при быстром излиянии большого количества крови развивается картина геморрагического шока со стойкой гипотонией. При отсутствии помощи и продолжающемся кровотечении АД продолжает падать, наступает клиническая, а затем биологическая смерть. Дыхание вначале частое, а в терминальных стадиях редкое (до 5-8 дыханий в 1 мин.): может наблюдаться периодическое дыхание.
Неотложная помощь. Главным неотложным мероприятием, часто спасающим жизнь пострадавшему, является временная остановка наружного кровотечения.
1. Артериальное кровотечение из сосудов верхних и нижних конечностей, а также из культей конечностей при травматиче-
ских ампутациях останавливают в два этапа: вначале прижимают, чтобы прекратить поступление крови к месту повреждения, а затем накладывают стандартный или импровизированный жгут (рисунок
44).
144
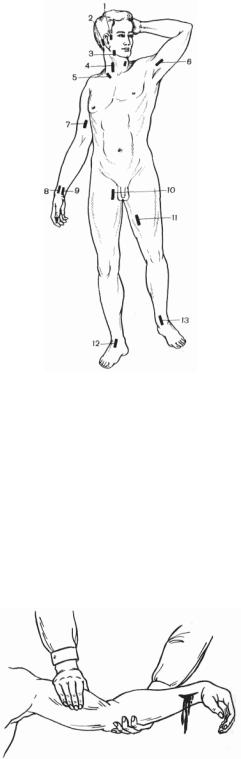
Рисунок 44 - Точки прижатия артерий.
1 - височная;
2 - затылочная;
3 - челюстная;
4 - сонная;
5 - подключичная;
6 - подмышечная;
7 - плечевая;
8 - лучевая;
9 - локтевая; 10, 11 - бедренная;
12, 13 - большеберцовая
Способ прижатия плечевой артерии (рисунок 45): вводят кулак в подмышечную впадину и прижимают руку к туловищу, затем закладывают две пачки бинтов в локтевой сгиб и максимально сгибают руку в локтевом суставе (рисунок 46); Надавливают кулаком на верхнюю треть бедра в области паховой (пупартовой) связки (рисунок 47). При кровотечении из артерий голени и стопы в подколенную область вкладывают две пачки бинтов, ногу сгибают максимально в суставе.
Рисунок 45 - Прижатие плечевой артерии
145