Материал: Шандра О.А. Нормальна фізіологія. Вибрані лекції _ навч. посіб. _ О.А. Шандра, Н.В. Общіна _ О._ОГМУ, 2005. - 322 с

Лекція 4
ВІКОВІ ЗМІНИ СИСТЕМИ КРОВООБІГУ
Співвідношення між обміном речовин в організмі, його функцією і кровопостачанням тканин з віком істотно змінюються.
У різні вікові періоди неоднакова «надійність» взаємовідношень між гемодинамікою та обміном. Це пояснює вікові особливості адаптації організму і розвитку деяких патологічних станів.
Існує певна кореляція між частотою захворювань серцево-судинної системи і віком. Відповідно до вчення про функціональну систему П. К. Анохіна, під саморегулюючою серцево-судиною функціональною системою розуміють функціональний комплекс анатомо-фізіологічних утворень, що забезпечує одержання кінцевого пристосувального ефекту у вигляді сталості величини кров’яного тиску. Серцево-судинна функціональна система в різні вікові періоди підлягає низці змін, суть яких полягає в забезпеченні підвищених потреб зростаючого організму. Найбільш виражені зміни спостерігаються у новонароджених, у грудному віці та у період статевого дозрівання.
Вирішальні зміни серцево-судинної системи при народженні визначаються, по-перше, припиненням плацентарного кровообігу; по-друге, виникненням дихання з повним включенням малого кола кровообігу. У грудному віці особливості серцево-судинної системи визначаються підвищеною потребою зростаючого організму в поживних речовинах і О2. У період статевого дозрівання серцево-судинна система зазнає впливу від гормонального організму.
ОСОБЛИВОСТІ КРОВООБІГУ ПЛОДА
Кровообіг у невагітній матці коливається відповідно до процесів метаболізму, які відбуваються в ній. Під час вагітності його інтенсивність у матці підвищується у 20–40 разів.
Імплантація заплідненої яйцеклітини супроводжується розширенням маткових судин і утворенням лакун, у яких міститься материнська кров. Тут відбувається обмін крові матері з кров’ю плода, що надходить капілярами ворсинок хоріона. Між кров’ю матері та плода існує плацен-
244
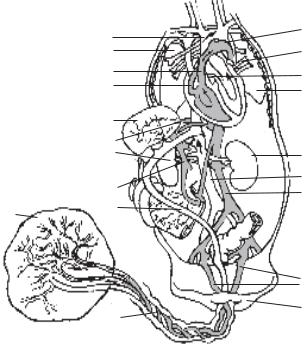
тарний бар’єр, який складається з ендотелію капілярів пупкових судин і двох шарів клітин, що утворюють стінки хоріальних ворсинок. Товщина його дорівнює 2–6 мкм, тобто дещо більша, ніж товщина легеневої мембрани. Перехід сполук через плацентарний бар’єр відбувається шляхом дифузії й активного транспорту. За градієнтом концентрації дифундують гази, глюкоза, амінокислоти. Однак, у крові плода велика кількість речовин перебуває у більшій концентрації, ніж у материнській крові. До них належать Са+, К+, Са2+, вітаміни В1, В2, В12, С. Це свідчить про активний транспорт. Як правило, плацентарний бар’єр непроникний для сполук з молекулярною масою понад 1000. Але з цього правила є й винятки. Наприклад, через плаценту проходять тироксин, вазопресин та деякі інші речовини, що мають велику молекулярну масу.
Наприкінці вагітності судинами матки проходить до 700–800 мл крові за 1 хв, що майже у 2 рази більше, ніж через плаценту з боку плода.
Проникність плацентарної мембрани для О2 нижча, ніж легеневої. Це частково компенсується вищою спорідненістю гемоглобіну плода
(FНb) з O2.
Від плаценти артеріальна кров надходить до організму плода непарною веною пуповини (рис. 29). Частина її одразу потрапляє до печінки, що забезпечує інтенсивний розвиток цього органа. Пройшовши пе-
Рис. 29. Кровообіг плода: |
|
|
|
1 — аорта, 2 — легені, |
|
3 |
|
3 — артеріальна протока, |
1 |
||
|
|||
4 — легеневі судини, 5 — леге- |
2 |
4 |
|
нева артерія, 6 — праве перед- |
5 |
|
|
сердя, 7 — ліве передсердя, |
7 |
||
8 — печінка, 9 — печінкова |
6 |
2 |
|
вена, 10 — нирки, 11 — воріт- |
|
||
|
|
||
на вена, 12 — нижня порожни- |
8 |
|
|
ста вена, 13 — черевна части- |
|
||
9 |
|
||
на аорти, 14 — пупкова вена, |
|
||
15 — пупкові артерії, 16 — пла- |
10 |
10 |
|
цента, 17 — пуповина, 18 — пе- |
|
12 |
|
редня стінка живота |
|
||
11 |
13 |
||
|
|||
16 |
14 |
|
|
|
|
15
18
17
245
чінку, кров вливається в нижню порожнисту вену, де разом з іншою частиною артеріальної крові змішується з венозною, рухаючись у напрямку від нижньої половини тіла до верхньої у праве передсердя, разом зі змішаною кров’ю з нижньої порожнистої вени надходить венозна кров з верхньої порожнистої вени. З правого передсердя вона спрямовується в ліве передсердя через овальний отвір і далі — в лівий шлуночок та аорту. Друга частина крові надходить у правий шлуночок і легеневий стовбур, а оскільки судини легень плода звужені, то майже вся кров із правого шлуночка через артеріальну протоку також спрямовується в аорту. Проте у правому передсерді не відбувається повного змішування крові, що надходить із нижньої та верхньої порожнистих вен. Більше насичена киснем кров нижньої порожнистої вени завдяки виступу на стінці правого передсердя надходить переважно в ліву половину серця. Ця кров з дуги аорти насамперед потрапляє в коронарні судини, мозок і верхні кінцівки. Це забезпечує розвиток зазначених частин тіла у внутрішньоутробний період. Кров, що залишилася, змішуючись з менш оксигенованою кров’ю артеріальної протоки, через низхідну аорту надходить до органів нижньої половини тулуба і плаценти.
На кінець вагітності обидва шлуночки функціонують паралельно і перекачують за 1 хв до 750 мл крові. Близько 60 % цієї кількості крові надходить до плаценти, а 40 % — до тканин плода. Припинення плацентарного кровообігу після народження значно змінює умови кровотоку дитини. По-перше, при вилученні з системи кровообігу пупкових артерій різко збільшується периферійний опір судин великого кола кровообігу. Це призводить до зростання артеріального тиску з 60–70 мм рт. ст. (8–9,3 кПА) на кінець вагітності до 85–90 мм рт. ст. (11,3–12 кПа) після народження. По-друге, з початком легеневого дихання майже у 5 разів знижується гідростатичний опір судин малого кола кровообігу й різко збільшується кровотік через них. По-третє, припинення надходження крові з плаценти зумовлює зменшення об’єму і тиску крові в правому передсерді, тимчасом як різко збільшений приплив крові легеневими венами призводить до збільшення тиску в лівому передсерді. Внаслідок градієнта тиску, що виникає між передсердями, закривається клапан овального отвору. На кінець другого місяця після народження цей отвір закривається.
Одразу після народження внаслідок підвищення тиску в крові й зниження в легеневій артерії частина крові через артеріальну протоку тече назустріч потоку, що йшов у внутрішньоутробний період (з аорти в легеневу артерію). Але незабаром внаслідок скорочення гладеньких м’язів протоки кровотік по ньому знижується, а через 1–8 діб майже зовсім припиняється. Головною причиною скорочення гладеньких м’язів є збільшення напруження кисню в аортальній крові, яка надходить тепер із легень. Але якщо рівень РаО2 знизиться, то артеріальна протока може
246
знову відкритися. Спазм протоки супроводжується ішемією власне стінки, що призводить до розвитку в ній сполучної тканини і анатомічного закриття протоки. Звичайно це відбувається у 2–5 міс.
Регуляція кровотоку у внутрішньоутробний період ще недосконала. Хоча судини іннервовані добре вже з 4-го місяця і рефлексогенні зони з’являються рано, рефлекси в них ще слабкі. У плода більшою мірою виражені міогенні та гуморальні механізми регуляції. Тонус судин залежить, головним чином, від автоматизму м’язових клітин, реакції їх на тиск та гормонально-метаболічні фактори. На тонус судин впливає також напруження О2 в крові: при зменшенні рівня РаО2 тонус судин деяких органів слабшає, при підвищенні, навпаки, збільшується. При гіпоксії зростає ЧСС, звужуються судини скелетних м’язів, шкіри, збільшується кровотік пупковими судинами. Норадреналін та вазопресин збільшують рух крові через плаценту, а ангіотензин II зменшує його.
Після народження поступово вдосконалюється система регуляції кровообігу. Цей процес завершується лише на кінець періоду статевого дозрівання. У малюків віком до 7–8 міс ще не виражений депресорний рефлекс із барорецепторів синокаротидної та аортальної зон. Найактивніше формуються рефлекторні механізми регуляції кровообігу в період становлення рухової системи дитини. Спочатку, приблизно наприкінці першого року життя, формуються рефлекси з хеморецепторів, а згодом, поступово, — із барорецепторів. Ренін-ангіотензин-аль- достеронова система включається в процес регуляції кровообігу вже у новонароджених.
Таким чином, у плода з другого місяця внутрішньоутробного життя встановлюється плацентарний кровообіг, що зберігається до моменту народження дитини. Основною особливістю такого кровообігу є те, що збагачення крові О2 і вивільнення її від СО2 відбувається в плаценті. Крім того, завдяки кількаразовому змішуванню артеріальної крові з венозною, тканини плода забезпечуються змішаною кров’ю.
Плід одержує артеріальну кров від матері через плаценту і пупкову вену, що на поверхні печінки розподіляється на дві гілки. Одна з них несе кров через ворітну вену, що одержує також венозну кров від кишечнику. Інша гілка (Аранцева протока) несе кров у нижню порожнисту вену. Нижня і верхня порожнисті вени впадають у праве передсердя. Частина крові з правого передсердя направляється вздовж євстахієвої перепони через овальний отвір у міжпередсердній перегородці в ліве передсердя. З лівого передсердя кров надходить у лівий шлуночок, потім через аорту у велике коло кровообігу. З великого кола кровообігу кров через гіпогастральну і пупкову артерії повертається через плаценту в кров’яне русло матері. З верхньої порожнистої вени кров надходить у праве передсердя, потім через правий шлуночок — у легеневу артерію. З легеневої артерії частина крові надходить у легені, а основна маса крові через боталову протоку прямує в аорту. Боталова протока та
247
овальний отвір функціонально закриваються в перші хвилини після народження, що приводить до поділу венозного й артеріального потоків крові. Анатомічне зарощення відбувається через кілька місяців після народження.
Вікові особливості діяльності дитячого серця
Вікові особливості діяльності дитячого серця визначаються його морфологічними особливостями (малі розміри і мала абсолютна маса, поперечне положення, перевага маси правого відділу над лівим, аорта ширша легеневої артерії) та особливостями перебігу обмінних процесів (зростання з віком використання жирних кислот, значне напруження окислювальних процесів, високий рівень фосфорилування тощо). Нерівномірність розвитку різних структур серцево-судинної функціональної системи і нерідко деяке відставання в темпах росту і розвитку порівняно з фізичним розвитком дитини можуть призводити, особливо в підлітковому віці, до функціональних порушень у діяльності системи кровообігу.
Верхівковий поштовх
У зв’язку з поперечним положенням серця (високе стояння діафрагми і перевага маси правого відділу серця над лівим) у немовляти верхівковий поштовх визначається в 4-му міжребер’ї на 1–2 см зовні від середньоключичної лінії. У 3–7-літньому віці, коли положення серця в грудній порожнині стає більш вертикальним, верхівковий поштовх визначається в 5-му міжребер’ї на 0,5 см внутрішньо від цієї лінії, тобто там само, де і в дорослої людини.
Частота серцевих скорочень
Серце починає скорочуватися ще у плода на етапі жовткового кровообігу, тобто раніше, ніж судини утворять замкнуту систему циркуляції. У немовляти в зв’язку з переважанням впливу симпатичної нерво-
|
Таблиця 34 |
вої системи частота скорочень сер- |
|
Вікові показники частоти |
ця становить 120–140 уд/хв. З ві- |
||
ком частота скорочень серця змен- |
|||
скорочень серця за 1 хв |
|||
шується (табл. 34). |
|||
|
|
||
Вік |
Частота скорочень |
У дітей визначаються статеві |
|
серця |
розбіжності частоти скорочення |
||
|
|||
|
|
серця: у хлопчиків частота серце- |
|
Немовля |
120–140 |
||
вих скорочень, як правило, рідша, |
|||
1 рік |
120–125 |
||
ніж у дівчаток. Для дітей характер- |
|||
5 років |
98–100 |
||
на дихальна (синусова) аритмія: |
|||
10 років |
78–85 |
прискорення серцевих скорочень у |
|
|
|
|
|
248