Материал: Лекции онко
Источником развития рака ВЖП является покровный эпителий или слизистые железы. Опухоль в 90% случаев имеет интрадуктальный характер роста.
Макроскопически рак ВЖП представлен 3 формами:
1)узловая;
2)папиллярная;
3)диффузно - инфильтрирующая.
Узловая форма – наиболее частая. Имеет вид плотного узла серо-белого цвета. Встречается в 50% случаев.
Диффузно-инфильтрирующая макроскопическая форма рака ВЖП по частоте занимает второе место – 43,8%. Представлена инфильтрацией протоков без четких границ и видимой инвазии слизистой. Диагностически наиболее сложна, поскольку напоминает протоки, например, при первич- ном склерозирующем холангите. Имеет клинически продолжительный преджелтушный период.
Папиллярная форма рака – самая редкая, встречается у 6,2% больных раком ВЖП. Представлена в виде полиповидных образований, выступающих в просвет желчных протоков.
Важное прогностическое значение имеют макроскопическая форма и локализация рака ВЖП. Узловая и папиллярная формы рака обусловливают лучший прогноз, чем диффузно-инфильтрирующая. Отчасти это связано с достаточно четко определенными границами опухоли, что при хирургическом удалении образования, как правило, позволяет выполнить резекцию протоков в их непораженной части. Кроме того, при папиллярной макроскопической форме рака механическая желтуха может носить перемежающийся характер, что связано с распадом и изъязвлением опухоли. При диф- фузно-инфильтрирующей форме рака вероятность радикальной операции ничтожна.
По локализации опухоли ВЖП делятся на две группы - опухоли проксимального отдела и опухоли дистального отдела. Это деление основано на существенных патолого-анатомических и клинических различиях между этими локализациями.
Выделение проксимального отдела ВЖП (правый и левый печеночные протоки, место их слияния, общий печеночный проток) и дистального отдела ВЖП (общий желчный проток) условно, поскольку носит не анатоми- ческий, а клинический характер. Ведь в ряде случаев пузырный проток сливается с общим печеночным протоком дистально, вблизи от большого дуоденального соска. Холедох в этих случаях имеет протяженность всего 1,5-
404
3 см. Опухоли, расположенные в дистальной части общего печеночного протока, будут иметь клинико-патологические характеристики опухолей дистального отдела ВЖП.
Для рака, локализующегося в проксимальном отделе ВЖП характерны следующие признаки:
-во-первых, при узловой и папиллярной формах рака образование даже небольшого размера проявляется механической желтухой;
-во-вторых, относительно длительное время опухоль не метастазирует;
-в-третьих, инвазия в проксимальном направлении включает устья сегментарных желчных протоков обеих долей, основного ствола и ветвей воротной вены, паренхимы печени.
Опухоли в области бифуркации общего печеночного протока, впервые описаны Klatskin G. в 1975 году, обычно небольшие и бывают незаметны при ревизии брюшной полости. Важнейшими характеристиками опухоли Клатскина являются точная локализация и местная распространенность процесса, в связи с чем H.Bismuth (1985) выделил 4 типа таких опухолей:
I тип – опухоль локализуется в общем печеночном протоке и не распространяется на место слияния долевых печеночных протоков;
II тип – опухоль локализуется в общем печеночном протоке и распространяется на место слияния долевых протоков без инвазии протоков до уровня впадения ближайших внутридолевых протоков;
IIIA тип – опухоль распространяется по правому долевому протоку до слияния внутридолевых желчных протоков (правого латерального и правого парамедианного);
IIIB – опухоль распространяется по левому долевому протоку до впадения внутридолевых желчных протоков (чаще – протока 4-го сегмента печени); IV – опухоль распространяется одновременно вправо и влево до слия-
ния внутридолевых желчных протоков.
Указанная классификация H.Bismuth имеет важное клиническое значе- ние, поскольку позволяет с высокой вероятностью прогнозировать возможность хирургического лечения и объем операции.
Для рака, локализующегося в дистальном отделе ВЖП (общий желчный проток) характерны ранняя местная инвазия окружающих проток органов и структур (соединительная ткань, периневральная инвазия, крупные сосуды, поджелудочная железа) и раннее лимфогенное метастазирование.
Основной путь лимфогенного метастазирования при этой локализации рака: регионарные лимфоузлы вокруг общего желчного протока, по верхнему краю головки поджелудочной железы (по ходу общей печеночной арте-
405
рии), лимфоузлы задней панкреатодуоденальной группы. Далее поражаются юкстарегионарные лимфоузлы – чревные, мезентериальные и парааортальные. По данным ГУ РОНЦ им. Н.Н.Блохина РАМН, частота метастазов
âрегионарные лимфоузлы в момент операции составляет 80-100%, в юкстарегионарные – 50%, внеорганная ретроперитонеальная инвазия и инвазия в ПЖ наблюдаются у 100% больных.
Основные мишени гематогенного метастазирования: печень, брюшина, отдаленные группы лимфоузлов (лимфоузлы средостения, шеи, надклю- чичных областей), легкие, яичники, почки, надпочечники.
Клинические проявления рака ВЖП: желтуха – 80-90%; холангит – 32%; гепатомегалия – 56,7%; интоксикация – 65%; локальная боль – 60%; тяжесть
âправом подреберье – 65%; ахоличный кал – 28-78%.
Ведущим, в ряде случаев – первым, симптомокомплексом заболевания является механическая желтуха, которая развивается при нарушении поступления желчи в 12ПК. Сопровождается синдромом эндотоксемии, пе- ченочно – почечной недостаточностью, угнетением свертывающей системы крови, снижением иммунобиологического статуса больного, нарушением пищеварения и обмена веществ, инфекционным воспалением желчных протоков.
Клинико-лабораторная картина синдрома механической желтухи известна: кожные покровы, слизистые оболочки, склеры глаз окрашены в тем- но-желтый цвет, темная моча (цвет «пива»), светлый кал. На коже видны следы расчесов – частота и интенсивность кожного зуда максимальны именно при холестазе опухолевого происхождения. Больные жалуются на постоянные, тупые, как правило, неинтенсивные боли в эпигастрии, отмечается гепатомегалия, менее, чем у половины больных раком ВЖП, осложненным механической желтухой, пальпируется увеличенный желчный пузырь (симптом Курвуазье). В моче появляется билирубин, перестает определяться уробилиноген. В биохимическом анализе крови – повышенная концентрация билирубина, преимущественно за счет коньюгированной фракции (прямой билирубин), повышена активность ЩФ (за счет печеночной фракции) и гам- ма-ГТ, увеличивается концентрация желчных кислот и общего холестерина.
Синдром механической желтухи, обусловленный опухолями ВЖП, чаще всего не является начальным проявлением болезни, но его появление сразу становится ведущим звеном патогенеза, который неумолимо приведет больного к смерти в течение 3-4 ближайших месяцев. Смерть наступает от
406
прогрессирующей печеночно-почечной недостаточности и холемических кровотечений. Больные, как правило, не успевают дожить до развития билиарного цирроза печени.
Определение стадии рака ВЖП и прогноз
Международная ТNМ – классификация (6 редакция, 2002г.)
Т – первичная опухоль
Òõ – недостаточно данных для оценки опухоли; Т0 – первичная опухоль не определяется; Т1 – опухоль ограничена желчным протоком;
Ò2 – опухоль распространяется за границы желчного протока; Т3 – опухоль прорастает в печень, желчный пузырь, поджелудочную
железу и/или в одну ветвь воротной вены (правой или левой) или печеноч- ной артерии (правой или левой);
Ò4 – опухоль прорастает не менее одной из таких структур: основную ветвь воротной вены или правое и левое разветвление, общую печеночную артерию или в другие соседние структуры, такие, как ободочная кишка, желудок, двенадцатиперстная кишка или брюшная стенка.
N – регионарные лимфоузлы:
Регионарными лимфатическими узлами являются узлы пузырного протока, общего желчного протока, ворот печени, перипанкреатические (только вокруг головки), перидуоденальные, перипортальные, брюшные и верхние брыжеечные.
Nõ – недостаточно данных для оценки состояния регионарных лимфатических узлов;
N0 – нет признаков поражения регионарных лимфатических узлы; N1 – наличие метастазов в регионарных лимфатических узлах;
М – отдаленные метастазы
Ìõ – недостаточно данных для определения отдаленных метастазов; M0 – нет данных за наличие отдаленных метастазов;
M1 – наличие отдаленных метастазов.
Патоморфологическая классификация рТNМ
Категории pT, pN, pM соответствуют категориям T, N, M;
pN0 – материал для гистологического исследования после регионарной лимфаденэктомии должен включать не менее 3 лимфатических узлов.
407
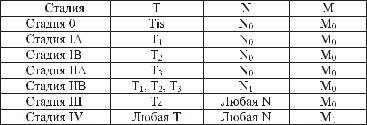
Группировка по стадиям |
Гистологическая классификация |
1. Эпителиальные опухоли: доброкачественные – сосочковые аденомы;
злокачественные – аденокарциномы, плоскоклеточный рак, железистый рак, недифференцированный рак.
2.Неэпителиальные опухоли: зернистоклеточная опухоль – миобластома; эмбриональная рабдомиосаркома – ботриодная саркома.
3.Смешанные опухоли – карциносаркомы.
4.Неклассифицируемые опухоли.
5.Гемопоэтические и лимфоидные опухоли.
6.Метастатические опухоли.
Диагностика злокачественных опухолей ВЖП
Почти у всех больных раком ВЖП поводом для обследования является механическая желтуха. Данные клинического осмотра и биохимического анализа крови позволяют диагностировать холестатическую желтуху. В ряде случаев возможно определить опухолевую природу и приблизительный уровень опухолевого стеноза ВЖП.
У 90% больных возникает желтуха, в 50% случаев бывают боль в животе, похудание, лихорадка, недомогание или гепатомегалия. При опухолях проксимальной части билиарного дерева эти симптомы длятся вдвое дольше, чем при опухолях дистальной части. Асцит, телеангиоэктазии и спленомегалия встречаются менее чем в 3% случаев.
1. Лабораторная диагностика.
Характерно повышение уровня билирубина (у 60% больных), активности щелочной фосфатазы (у 80% больных более чем в 2 раза), протромбинового времени и активности аминотрансфераз (у 25% больных).
Опухолевые маркеры
Среди многочисленных иммунохимических маркеров при раке ВЖП практическое значение имеет только СА 19-9. Величины СА 19-9 коррелируют с распространением опухоли. Отмечена зависимость от степени диф-
408