Материал: Лекции онко
дорсальную. Каждая доля включает автономные по сосудисто-сектораль- ному снабжению сегменты печени. Правая латеральная доля состоит из 2 сегментов (VI и VII) и отделена от правой парамедианной доли правой портальной фиссурой; правая парамедианная доля включает 2 сегмента (III и IV) и отделена от левой латеральной доли левой портальной фиссурой; левая латеральная доля состоит из одного II сегмента; дорсальная доля соответствует единственному I сегменту и отделена от остальной печени дорсальной фиссурой.
Таким образом, правую половину органа составляет две доли (правая парамедианная, правая латеральная), или 4 сегмента: V, VI, VII, VIII. Левая половина состоит из трех долей, включая дорсальную, или 4 сегментов: I, II, III и IV. Причем I сегмент печени по особенностям портального кровоснабжения и желчного дренирования относительно автономен и к левой полупечени отнесен условно.
В анатомических классификациях, которых придерживаются хирурги США, Великобритании и Японии, под сегментами понимают портальные доли по Couinaud. Поэтому расширенная левосторонняя гемигепатэктомия в указанных странах называется левосторонней трисегментэктомией, поскольку при этой операции удаляются: II-й сегмент, или левая латеральная портальная доля: III и IV сегменты, или левая парамедианная портальная доля. Расширенная правосторонняя гемигепатэктомия с удалением I сегмента печени иначе называется правосторонней трисегментэктомией, поскольку при ней удаляются: правая латеральная доля (VI и VII сегменты) по портальной классификацией Couinaud или правый латеральный сегмент по англо – американо – японской терминологии; правая парамедианная доля (V и VIII сегменты), или правый парамедианный сегмент; I сегмент (дорсальная портальная доля печени) по классификации Couinaud, и англо-аме- рикано – японской номенклатуре; IV сегмент (часть левой парамедианной доли), или соответствующий субсегмент по англо – американо – японской номенклатуре.
Эти номенклатурные несоответствия не противоречат портальной классификации деления печени по сегментам и просто должны учитываться практическими хирургами.
Деление печени по кавальной системе:
Соответственно трем основным печеночным венам – правой, средней и левой, которые дренируют обособленные участки печени, – орган разделяется на 3 крупные доли: правую, среднюю, левую кавальные. Указанные
324
доли разделены кавальными фиссурами, правой и левой. Дорсальная доля, или I сегмент печени, также может быть выделен в отдельную кавальную долю, поскольку дренируется собственными печеночными венами.
Правая кавальная щель идет от правого края НПВ к переднему краю печени.
Левая кавальная щель идет от левого края НПВ к переднему краю пече- ни и имеет четкий ориентир на диафрагмальной поверхности печени в виде серповидной связки, вырезки круглой связки на переднем крае печени и в виде щели круглой и венозной связки на висцеральной поверхности печени.
Правая печеночная вена дренирует всю правую кавальную долю. Дорсальная часть вены расположена в правой портальной щели, то есть на границе правой латеральной и правой парамедианной портальной доли пече- ни. В правую верхнюю печеночную вену на всем протяжении впадает множество ветвей, дренирующих кровь из VII, VI, латеральной части VIII и правой половины V сегментов. Указанные сегменты и их части составляют правую кавальную долю печени. Из правой полупечени могут впадать самостоятельно в НПВ другие, более мелкие печеночные вены: правая, средняя, правая нижняя и др.
Средняя (срединная, сагиттальная) печеночная вена дренирует среднюю кавальную долю печени и расположена в проекции срединной портальной фиссуры. Средняя печеночная вена собирает кровь от всего IV сегмента, левой половины V и прилежащей части VII сегмента печени.
Указанные отделы обеих парамедианных портальных долей печени составляют среднюю кавальную долю печени. Редко, IV сегмент может дренироваться самостоятельно одной веной, впадающей в среднюю печеноч- ную вену, левую печеночную вену или в НПВ (в угол между средней и левой печеночной венами). Очень редко встречается еще одна вена, идущая спереди назад по левой кавальной, – фиссуральная. Последняя может впадать в левую печеночную вену, в среднюю печеночную вену, или в угол слияния этих двух вен. В фиссуральную вену впадают вены от IV сегмента и медиальных, правых, отделов III и II сегментов печени. Левая печеночная вена в типичных случаях дренирует II и III сегменты печени, то есть левую кавальную долю печени. Вены дорсальной доли (I сегмент) печени – в количестве от 1 до 6 – чаще всего впадают непосредственно в НПВ, реже – в среднюю печеночную вену или левую печеночную вену (Couinaud С., 1957; Шапкин В.С., 1967).
325
Метастазирование
Распространение ПРП происходит в результате непосредственного прорастания опухолью окружающих органов и тканей и путем метастазирования.
Основной путь метастазирования – гематогенный, чаще в печень, легкие, диафрагму; реже – в кости, надпочечники, почки, другие органы.
Лимфогенный путь метастазирования – в лимфоузлы ворот печени, гепатодуоденальной связки, панкреатодуоденальные, парааортальные л/узлы.
Имплантационный путь метастазирования – по париетальной и висцеральной брюшине.
Внутриорганные метастазы отмечаются у 64% больных гепатоцеллюлярным раком. При холангиоцеллюлярном раке преимущественно метастазы в регионарные лимфоузлы.
Гистологическая классификация
Гистологическая классификация опухолей печени была разработана экспертами ВОЗ в 1983 году. Согласно этой классификации выделяют следующие гистологические формы злокачественных опухолей печени эпителиального генеза:
1.Гепатоцеллюлярный рак (печеночноклеточный рак).
2.Холангиокарцинома (рак внутрипеченочных желчных протоков).
3.Цистаденокарцинома желчных протоков.
4.Смешанный гепатохолангиоцеллюлярный рак.
5.Гепатобластома.
6.Недифференцированный рак
Стадирование и классификации ПРП Международная классификация TNM (6-е издание, 2002г.)
Т – первичная опухоль
Òõ – недостаточно данных для оценки опухоли; Т0 – первичная опухоль не определяется; Т1 – солитарная опухоль без инвазии в сосуды;
Ò2 – солитарная опухоль с инвазией в сосуды или множественные опухоли, ни одна из которых не превышает 5см;
Ò3 – множественные опухоли размером более 5см в наибольшем измерении или поражение основной ветви воротной или печеночной вены (вен); Т4 – опухоль (опухоли), которая непосредственно распространяется на соседние органы, кроме желчного пузыря, или опухоль (опухоли) с перфо-
рацией висцеральной брюшины.
326
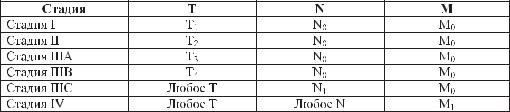
N – регионарные лимфатические узлы
Регионарными лимфатическими узлами являются узлы ворот печени (в т.ч. размещенные в гепатодуоденальной связке).
Nõ – недостаточно данных для оценки состояния регионарных лимфатических узлов;
N0 – нет признаков поражения регионарных лимфатических узлов; N1 – наличие метастазов в регионарных лимфатических узлах;
M – отдаленные метастазы
Mõ – недостаточно данных для определения отдаленных метастазов; M0 – отдаленные метастазы не определяются;
M1 – присутствуют отдаленные метастазы.
Патоморфологическая классификация pTNM
Категории pT, pN, pM соответствуют категориям T, N, M;
pN0 – материал для гистологического исследования после регионарной лимфаденэктомии должен включать не менее 3 лимфатических узлов.
G – гистопатологическая дифференцировка
Gõ – степень дифференцировки не может быть установлена G1 – высокая степень дифференцировки
G2 – средняя степень дифференцировки
G3 – низкая степень дифференцировки
G4 – недифференцированные опухоли
Группировка по стадиям
Клинические проявления ПРП
Клинические проявления ПРП многообразны и неспецифичны. Симптоматика зависит от выраженности заболевания печени, на фоне которого развился ПРП, распространенности опухоли, наличия осложнений. Распознать опухоль на ранних стадиях удается не всегда, так как она часто разви-
327
вается на фоне цирроза печени и симптомы опухоли принимаются за прогрессирование цирроза. Чаще всего опухоль проявляет себя общими симптомами: нарастающая слабость, ухудшение аппетита, боль, похудание, изменение вкусовых ощущений, пальпируемое объемное образование у 40% больных. Иногда над печенью выслушивается шум трения брюшины и сосудистый шум. В 40% случаев наблюдается геморрагический асцит. Позднее присоединяются тошнота, рвота, субфебрильная или умеренно высокая лихорадка. Чувство тяжести в области печени нарастает и приобретает характер постоянной тупой боли. Отмечается гепатомегалия, обтурация долевых пе- ченочных протоков у 50% больных. Спленомегалия обусловлена или циррозом печени и развитием печеночной портальной гипертензией, или нарушением портального кровообращения, вызванным сдавлением опухолью ветвей воротной вены, отмечается у 10 – 39% больных ПРП. Желтуха при ПРП всегда носит холестатический характер и либо свидетельствует о прогрессировании цирроза либо обусловлена опухолевым стенозом крупных желчных протоков в воротах печени.
Частым симптомом является повышение температуры тела, потеря массы тела. Лихорадка у 13-38% больных ПРП, как правило, резистентна к антибиотикам и носит различный характер: от длительной и постоянной на уровне небольших колебаний в диапазоне субфебрильных цифр до перемежающейся с суточными колебаниями 10С и выше (febris remittens). Происхождение ее до конца не ясно.
Óчасти больных прогрессирование заболевания сопровождается анемией, анорексией и астенизацией. Асцит отмечается у 19 -40% больных и свидетельствует о нарушении портального кровообращения (сдавление, тромбоз воротной вены), постсинусоидальном блоке лимфо – и кровообращения в печени при прогрессировании цирроза, опухолевой диссеминации по брюшине. Угнетение белковосинтетической функции печени усугубляет отечно – асцитический синдром.
Óнебольшой части больных развиваются паранеопластические синдромы: гипокликемия (чаще уже в терминальной стадии), кожный зуд без желтухи, гинекомастия, гиперпаратиреоз, гиперкортицизм, гиперхолестеринемия, гипокалиемия, эритроцитоз, гиперкальциемия и остеопороз. Гипогликемический синдром связан с нарушением инактивации инсулина в клетках печени, усиленным гликогенозом в опухолевых клетках, секрецией опухолью веществ, стимулирующих бета – клетки поджелудочной железы. В сыворотке обычно повышается активность ЩФ и уровня АФП.
При циррозе печени развивается диффузная форма первичного рака пече- ни. При этом опухоль не пальпируется, печень не увеличена. Тяжесть со-
328