Материал: Лекции онко
Смертность от РЯ прочно занимает первое место среди всех злокаче- ственных опухолей гениталий и составляет 10,5 случая на 100 000 населения. На протяжении первого года, после установления диагноза в Украине умирает почти 40% пациенток.
Приведенные данные говорят о том, что РЯ является одним из распространенных опухолевых процессов у женщин и относится к наиболее коварным и трудным локализациям рака для своевременной диагностики и выработки тактики лечения.
Одной из ведущих причин, предопределяющих подобное отношение к этому заболеванию, является сложный эмбриогенез яичников, которые на этапе своего развития формируются из всех трех зародышевых листков. В этой связи сам термин РЯ следует считать собирательным, т.к. он включа- ет все злокачественные новообразования этого органа.
Этиология опухолей яичников
Этиология возникновения опухолей яичников неизвестна, хотя немаловажную роль играют гормональные и генетические факторы. Беременность и роды снижают риск возникновения заболевания, в то время как бесплодие его повышает. Применение в течении одного года гормональных препаратов, стимулирующих овуляцию, повышает риск заболевания в 2 – 3 раза. Согласно «овуляторной»теории,риск развития рака яичников прямо пропорционален числу репараций покровного эпителия после овуляторных циклов в течение всей жизни женщины. Рак молочной железы в анамнезе повышает риск заболевания опухолями яичников в 2-4 раза. Сегодня существуют данные, свидетельствующие о несомненной роли в этиологии рака яичников генетических факторов.
Источником почти всех эпителиальных опухолей яичников считаются кисты, возникающие в результате отшнурования инвагинированного покровного мезотелия.Клеткивэтихкистахмогутдифференцироватьсявсторонукактрубного,таки эндоцервикального эпителия. Клетки герминогенных опухолей развиваются из зародышевыхклеток,астромальноклеточныеопухолияичников–измезенхималь- ных. Многие авторы, в течение длительного времени занимающиеся этим разделом онкологии, однозначно признаются в том, что в значительном числе наблюдений установить начало инвазивного роста не представляется возможным.
ХотясемейныеРЯдостаточноредки,ихмолекулярнаягенетикаизученазна- чительно лучше по сравнению со спонтанными опухолями. Эпидемиологические исследования позволили выявить, что около 10% случаев эпителиального РЯ обусловлены передаваемыми в поколениях генетическими изменениями.
Семейная форма РЯ наследуется аутосомно-доминантно, риск ее развития зависит от числа больных родственниц:
– если РЯ болели 2 родственницы 1степени родства (мать или сестры) – риск заболевания увеличивается на 50%;
554
–если РЯ болели 2 близкие родственницы 1 и 2 степени родства (мать, сестры, бабушка) – риск заболевания увеличивается в 3-10 ðàç;
–если РЯ болела 1 близкая родственница 1 степени родства (мать, сестра) – риск заболевания увеличивается в 3-4 ðàçà.
Выделяют 2 формы семейного рака яичников:
–РЯ в сочетании с раком молочной железы – 90-95% всех случав наследственного РЯ (brest-ovarian cancer syndrom);
–синдром неполипозного рака толстой кишки, ассоциированный с высокой частотой семейного рака толстой кишки и рака эндометрия (5-10% случаев) (Lynch syndrom II).
Большинство случаев наследственного рака яичников связано с повреждениями и мутациями гена BRCA-1.
Гистологический тип опухоли яичников является одним из ведущих прогностических факторов, влияющих на продолжительность жизни больных. В то же время, определение истинного гистогенеза опухоли, даже для опытных патоморфологов, подчас представляет значительные трудности. Наиболее часто используется гистологическая классификация опухолей яич- ников, которая разработана на основе предложений Всемирной федерации акушеровгинекологов в модификации ВОЗ.
Классификация и клинико-морфологическая характеристика опухолей яичников
Âсовременной классификации представлено такое разнообразие опухолей яичников по гистотипам, которое не встречается ни в каком другом органе: эпителиальные опухоли, опухоли стромы полового тяжа, липидноклеточные опухоли, герминогенные опухоли, гонадобластома, опухоли мягких тканей, неспецифичных для яичников, неклассифицированные опухоли, вторичные (метастатические) опухоли и опухолевидные процессы.
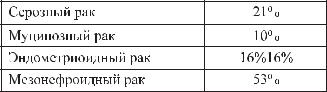
Наибольшую по составу и характеру поражения группу составляют эпителиальные опухоли. В эту группу входят серозные, муцинозные, эндометриоидные, светлоклеточные (мезонефроидные), смешанные эпителиальные, неклассифицируемые эпителиальные опухоли, опухоль Бреннера и недифференцированная карцинома.
Âгруппу опухолей стромы полового тяжа входят гранулезо-стромаль- ноклеточные опухоли, андробластомы, опухоли из клеток Сертоли -Лейди- га, гигандробластомы, неклассифицируемые опухоли стромы полового тяжа.
Герминогенные опухоли представлены дисгерминомой, эмбриональной карциномой,хорионэпителиомой, тератомой, полиэмбриомой.
Остальные истинные опухоли яичников встречаются значительно реже.
555

Морфологическая классификация опухолей яичников |
556 |
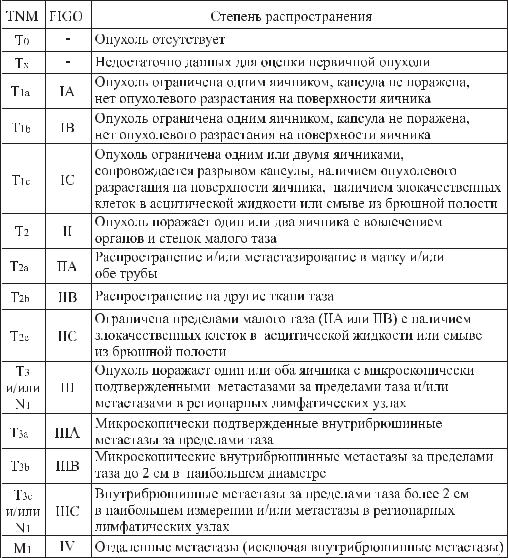
Клиническая классификация рака яичников |
В настоящее время для стадирования РЯ используется классификация |
посистемеТNМиклассификацияFIGO(FederationInternationaledeGynecologie |
et d’Obstetrique) |
Примечание: метастазы в капсулу печени классифицируют как Т3 ñòà- |
дия III; метастазы в паренхиму печени классифицируют как М1 стадия IV; |
позитивные цитологические находки в плевральной жидкости расценива- |
þòñÿ êàê Ì1 ( стадия IV). |
557
Необходимо отметить значительные трудности, возникающие при определении распространенности злокачественного процесса, особенно при так называемых «ранних» стадиях заболевания.
Данные литературы свидетельствуют о том, что даже у больных I-II стадиями РЯ, которые расцениваются клиницистами как «ранние стадии» при целенаправленном исследовании диагностируются метастазы в забрюшинные лимфатические узлы различных локализаций (Trimbos J.B., 2000). Поданным некоторых исследователей, частота поражения лимфатических узлов достигает почти 30%. Лапаротомия, по мнению многих авторов, является наиболее точным методом определении стадии рака яичников. Из 100% больных I-II стадиями РЯ у 28 % с предполагаемой I стадией и у 43% с предполагаемой второй – устанавливаются более поздние стадии процесса.
Сложность обнаружения метастазов в забрюшинные лимфатические узлы объясняется тем, что забрюшинно, только в парааортальной зоне, насчитывается от 80 до 120 лимфатических узлов и, практически каждый из них может бытьпораженмикрометастазами.Пораженныеопухольюлимфатическиеузлы могут иметь обычные размеры, плотно-эластическую консистенцию, быть свободно или относительно смещаемыми. Поэтому у больных РЯ с ранними стадиями заболевания, которым была проведена операция в полном объеме, отмечается достаточно высокий процент рецидивов – 23%.
Клиническая классификация по системе ТNМ практически соответствует классификации FIGO за исключением того, что здесь выделяют такие категории как Тõ è Ò0, в остальных случаях они идентичны.
Состояние регионарных лимфатических узлов в классификации ТNМ определяется следующими параметрами: Nõ- недостаточно данных для оценки состояния регионарных лимфатических узлов; N0- нет признаков поражения метастазами регионарных лимфатических узлов и N1- есть метастазы в регионарных лимфатических узлах.
Прогностические факторы
Определение прогностических факторов играет важную роль в выработке тактики адекватного лечения больной, последующего наблюдения и диспансеризации. К клинико-морфологическим прогностическим факторам
558