Материал: Лекции онко
го и субсерозного лимфатических сплетений, приводящим к значительному увеличению частоты образования метастазов в лимфоузлах таза. Основными путями метастазирования являются подвздошные и парааортальные лимфоузлы. Поражение подвздлшных лимфатических узлов наблюдается при раке, локализующимся в нижнем сегменте матки и цервикальном канале. При I стадии метастазы выявляются в 10%, при II стадии в 35% случаев.
Третий этап развития РТМ, измеряется промежутком времени от прорастания опухоли за серозную оболочку матки и образования регионарных метастазов до широкой лимфогематогенной и имплантационной диссеминации. При прорастании серозной оболочки матки или поражении яичников возможен «овариальный» тип метастазирования – метастазы по париетальной брюшине, в большом сальнике, асцит.
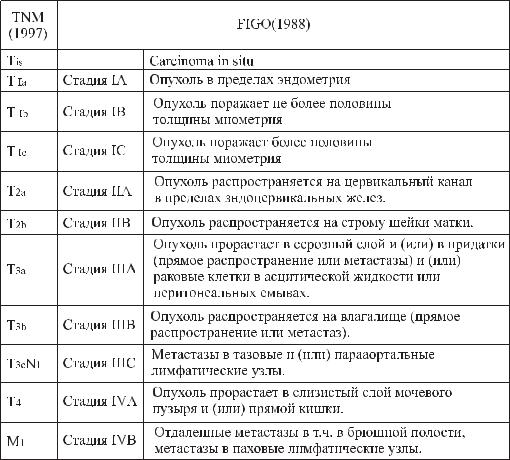
Международная классификация РТМ
544
Клинические проявления рака тела матки
Основные симптомы рака тела матки – гиперменорея или ациклические маточные кровотечения, которые отмечаются в 95-98% случаев. При стенозе цервикального канала возможно накопление содержимого в полости матки с развитием гематометры или пиометры, которые значительно ухудшают прогноз заболевания и могут сопровождаться лейкореей и болями.
Болевой синдром при РТМ обусловлен сдавлением и воспалением запирательного или седалищного нервов лимфогенными метастазами или инфильтратами, как правило, в далеко зашедших случаях.
Методы диагностики рака тела матки
Большое значение в диагностике РТМ придается изучению анамнеза, следует уточнить состояние менструальной функции (время наступления первой менструации, длительность репродуктивого периода, наличие ацикли- ческих маточных кровотечений, особенности течения климакса и время наступления менопаузы) и генеративной функции. Особоое значение имеет выявление обменных нарушений, гипертонической болезни, ожирения и сахарного диабета, онкологических и предраковых заболеваний эндометрия.
Обследование больных раком эндометрия начинается с бимануального ректовагинального исследования. При этом ректальное исследование является обязательным, поскольку позволяет определить через эластичную стенку прямой кишки состояние параметриев и дугласова пространства, что является принципиальным моментом для определения стадии опухолевого процесса и операбельности самой опухоли.
Среди инструментальных методов исследования, в связи с высокой информативностью и простотой, на первом этапе применяется цитологическое исследование аспирата из полости матки.
Чувствительность цитологического метода выявления рака эндометрия 92,1%, специфичность 99%. При подозрении и наличии атипической гиперплазии эндометрия или рака эндометрия следующим диагностическим приемом становится гистероцервикография или гистероскопия для уточ- нения особенностей опухолевого роста – локализации и протяженности поражения. При отсутствии возможности выполнения гистероскопии выполняют раздельное диагностическое выскабливание слизистой оболочки матки и цервикального канала. Однако, следует заметить, что при использовании этого доступного но, в то же время «слепого», метода, примерно в 10% случаев морфологическое заключение может быть ошибочным, в 3% случаев биопсийный материал не информативен.
545
ВажнуюрольвдиагностикеРТМиграет сонография (УЗИ).Однакоинформативность ее не превышает 66,3% при точности – 87,7%, чувствительности – 86,1% и специфичности – 89,6%. Следует отметить, что информативность сонографииупациентокпостменопаузальногопериодазначительновыше(86,0%), чем в группе больных перименопаузального периода (57,9%). Основная доля ошибочных заключений при атипических кровотечениях в перименопаузе приходится на гиперпластические процессы, атрофию эндометрия и аденомиоз.
Ультразвуковая компьютерная томография (УЗКТ) с использованием трансректального, трансвагинального датчиков и доплерографии, позволяет болеедетальноизучитьсостояниеиструктуруэндометрияимиометрия,размеры опухоли, глубину инвазии и состояние регионарных лимфатических узлов.
В первичной диагностике основное значение придается морфологической верификации патологического процесса. Использование сонографии на самых начальных этапах диагностического процесса у определенной части пациенток позволяет исключить обзорную гистероскопию, например, при убедительных ультразвуковых признаках рака или атрофии эндометрия. В первом случае обследование дополняется аспирационной биопсией, во втором – предпринимается по показаниям лечение и наблюдение. С этой точ- ки зрения, предпочтительнее обзорная гистероскопия с прицельной аспирационной биопсией эндометрия.
Скрининг рака эндометрия
Скрининг рака эндометрия включает в себя три составных момента:
–*социально-культурный или этнический аспект;
–**медицинский аспект;
–***экономический аспект.
Методологической базой скрининга является сонография(УЗИ). Однако ультразвуковые критерии скрининга при патологических процессах эндометрия имеют ряд ограничений и требуют соблюдения следующих принципов:
1 – в репродуктивном и перименопаузальном периодах исследование должно выполняться в ранней I фазе менструального цикла;
2 – срединные маточные структуры (М-эхо) «нормального» эндометрия не должны превышать 6 мм;
3 – в постменопаузе основной ультразвуковой признак атрофии соответствует толщине срединных маточных структур менее 4 мм.
Обобщенные данные литературы свидетельствуют о том, что большинство исследователей в качестве порогового диагностического критерия гиперпластических процессов эндометрия в постменопаузальном периоде выбирают толщину М-эхо 4 или 5 мм.
546
Считается целесообразным рассматривать 3 варианта последующего обследования с учетом данных толщины М-эхо:
–при толщине М-эхо до 4 мм можно ограничиться динамическим (не более 1 раза в 2–3 года) ультразвуковым наблюдением;
–ïðè М-эхо до 12 мм. необходима гистероскопия, визуальная оценка характера изменений в полости матки с последующей прицельной аспирационной биопсией эндометрия;
–ïðè М-эхо более 12 мм. велика вероятность злокачественного процесса, поэтому целесообразна аспирационная биопсия эндометрия.
Следует исходить из того, что при определении характера патологического процесса в полости матки необходимо ориентироваться только на адекватную прицельную биопсию с гистологическим заключением.
Хирургическая анатомия матки
Маткарасполагаетсявмаломтазумеждумочевымпузыремипрямойкишкой. Она состоит из двух отделов : верхнего – тела матки и ее дна и нижнего – шейки матки. По бокам от матки листки бришины образуют широкие связки матки, расположенные во фронтальной плоскости. В свободном крае широких связок матки заложены придатки матки, маточные трубы. К заднему листку широкой связки матки при помощи брыжейки фиксирован яичник. Кровоснабжение матки осуществляется двумя маточными артериями (aa.uterinae), яичниковымиартериями (aa.ovaricae)иартериямикруглойсвязкиматки.Воперативной гинекологнии наибольший интерес представляют топографоанатомические взаимоотношения маточных сосудов и мочеточников, посколькупри мобилизации этих анатомических образований случается наибольшее количество ятрогенных осложнений. Начало маточной артерии (которая является ветвью внутренней подвздошной артерии) прикрыто сверху мочеточником. На расстоянии 4-5 см книзу от места отхождения маточная артерия проникает в основную связку матки, лежащую в основании широкой связки, и , не доходя 2 см до шейкиматкиперекрещиваетмочеточниксверху.Убоковогокраяматкиартерия отдает влагалищную ветвь и поднимается вверх по ребру матки.
Хирургическое лечение рака тела матки
ХирургическийметодтрадиционноявляетсяосновойлечениябольныхРТМ. Хирургические вмешательства выполняются у 90% больных, как на ранних, так и на поздних стадиях заболевания. Высокая частота РТМ I–II стадий объясняет то, что хирургическое лечение проводится подавляющему большинству больных с этой злокачественной опухолью. По мере совершенствования хирургической техники, анестезии, предоперационной подготовки
547
èпослеоперационного ведения становится все меньше больных РТМ, которым операция противопоказана из-за сопутсвующих заболеваний. Среди больных РТМ ранних стадий не подвергаются операции из-за тяжелых сопутствующих заболеваний не более 13%. Обязательно тщательное предоперационное обследование больной. Оно должно включать физикальное исследование (пальпацию живота, лимфатических узлов, гинекологическое исследование), общий анализ крови и мочи, биохимическое исследование крови,коагулограмму,ЭКГ,рентгенографиюгруднойклетки,УЗИмалоготаза, брюшной полости и забрюшинного пространства. Определение уровня CA-125 в сыворотке позволяет косвенно судить о распространенности опухоли. По показаниям проводят КТ, МРТ, экскреторную урографию, цистоскопию, ректороманоскопию, ирригоскопию.
Óнебольшой части больных РТМ при обследовании выявляется распространенный опухолевый процесс, препятствующий операции: массивный переход опухоли на шейку матки, инфильтраты в параметриях, врастание в мочевой пузырь или прямую кишку, отдаленные метастазы. Учитывая то, что РТМ обычно наблюдается у пожилых женщин, необходимо всестороннее обследование, направленное на выявление сопутствующих заболеваний, и тщательная подготовка к хирургическому лечению.
Первым этапом лечения большинства больных РТМ I и II стадией опухолевого процесса является экстрафасциальная экстирпация матки с придатками. Удаление придатков матки обязательно, поскольку в них нередко обнаруживаются метастазы. Кроме того, у больных РТМ повышен риск синхронного и метахронного рака яичников.
В последние годы появляются работы, посвященные органосохраняющему лечению больных РТМ. Редкость РТМ у женщин детородного возраста не позволяет пока дать общих рекомендаций по внедрению в клиническую практику аблации эндометрия и гормонотерапии как самостоятельных методов лечения РТМ ранних стадий. Необходимы дальнейшие клинические исследования, которые позволят оценить эффективность этих методик
èотдаленные результаты лечения.
Что касается сохранения яичников у женщин детородного возраста, не планирующих иметь детей, то такой подход считается нецелесообразным, поскольку это делает неадекватным определение морфологической стадии заболевания и может привести к серьезным ошибкам в планировании лече- ния, а кроме того – существует альтернатива сохранению яичников у больных РТМ – заместительная гормональная терапия.
РТМ долгое время необоснованно считали противопоказанием к заместительной гормональной терапии, полагая, что эстрогены могут стимули-
548