Материал: Физиологическое акушерство укр
Досить часто алергічні прояви виникають при вживанні окремих видів фруктів та ягід. Тому рекомендувати їх до вживання треба послідовно, починаючи з невеликої кількості, а при появі алергічної реакції з боку дитини — виключити з раціону.
Вживання деяких овочів та фруктів (виноград, огірки, сливи, абрикоси) також можуть викликати метеоризм та диспептичні розлади.
Режим харчування. Жінка, яка годує, повинна приймати їжу 5—6 разів на добу, в зручний для неї час, або з більш—менш рівномірним розподілом об'єму та харчового навантаження протягом дня.
Для покрашення секреції та виділення молока за 15—20 хвилин до початку годування рекомендується жінці випити 200-250 мл теплого напою (чай з молоком, відвар трав, компот тощо).
Їжа повинна бути смачною, доброякісною і різноманітною. Слід уникати надмірної термічної обробки продуктів, перевагу віддавати продуктам у свіжому, відвареному або тушкованому вигляді.
Вживання пересмажених продуктів, концентрованих бульйонів, пряностей, консервів, надмірної кількості солі може викликати подразнення слизової оболонки шлунково-кишкового тракту дитини, появу у неї кишкових колік, диспептичних розладів, алергії.
Неприпустимим є вживання міцної кави, алкогольних напоїв, в тому числі пива, оскільки проникнення їх через материнське молоко до організму дитини може викликати в неї неврологічні порушення, а також впливати на розвиток ЦНС.
Жінка, що годує, повинна мати змогу повноцінно відпочивати, достатньо часу перебувати на свіжому повітрі, уникати важкої фізичної роботи. Частину домашньої роботи (прибирання, прання, приготування їжі) повинні взяти на себе члени її сім'ї, особливо в перші місяці після пологів.
8.7. Лактація і контрацепція
Впровадження Національної програми планування сім'ї, концепцією якої є попередження небажаної вагітності, вибір часу народження дитини залежно від віку та стану здоров'я батьків, народження лише бажаних дітей, передбачає також надання відповідної уваги питанням післяпологової контрацепції. Переривання вагітності в перший рік після пологів, особливо в перші місяці, негативно впливає на загальний стан здоров'я жінок та їх репродуктивну систему, спричиняє гінекологічні захворювання, порушення функції гіпоталамо—гіпофізарно—яєчникової системи, психоемоційні розлади. В разі пролонгування такої вагітності спостерігається розвиток фетоплацентарної недостатності, гіпотрофії плода, підвищений ризик самовільного викидня, передчасних пологів.
Таким чином, оптимальні інтервали між вагітностями і пологами сприятливо впливають на стан здоров'я матерів і дітей.
За визначенням ВООЗ грудне вигодовування є біологічним засобом регуляції народжуваності, який на популяційному рівні може надати більший внесок в регулювання інтервалів між вагітностями і пологів, ніж усі разом узяті методи планування народжуваності, які використовуються в різних країнах.
МЕТОД ЛАКТАЦІЙНОЇ АМЕНОРЕЇ (МЛА).
Метод лактаційної аменореї (МЛА) є відносно новим (розроблений в кінці 80-х років) методом планування народжуваності, який застосовується в післяпологовому періоді і одночасно сприяє подовженню інтервалів між пологами та грудному вигодовуванню.
Метод лактаційної аменореї заснованний на використанні періоду лактаційного непліддя для запобігання вагітності і вказує також час початку застосування додаткових методів контрацепції. МЛА рекомендують використовувати протягом 6 місяців після пологів тим жінкам, які повністю або майже повністю годують дитину грудьми і у яких спостерігається аменорея. Цей метод заснованний також на втриманні визначеного режиму грудного годування для подовження лактаційного незапліднення, і, відповідно, для затримки відновлення менструації.
Клінічні дослідження останніх років підтвердили високу ефективність цього методу (98% і вище), а широкі обстеження підтвердили його практичну придатність.
Науково обгрунтовано, що у жінки, яка годує грудьми і має аменорею, є незначний ризик позапланове завагітніти протягом 6 місяців після пологів.
Крім того, встановлено, що у жінки, яка повністю, або майже повністю годує дитину грудьми, значно подовжується період відновлення менструального циклу, зменшується ризик запліднення в період аменореї, інакше кажучи, повне або майже повне грудне вигодовування дає змогу їй використовувати МЛА протягом 6 місяців (мал. 31).
Метод передбачає відповіді жінок на 3 запитання:
1. Чи спостерігається в неї аменорея?
2. Повністю чи майже повністю вона годує дитину грудьми?
3. Вік її дитини не більше 6 місяців?
Якщо відповіді жінки задовольняють цим 3 критеріям або доки відповідь хоча б на одне із запитань не буде негативною можна стверджувати, що ризик завагітніти в неї менше ніж 2% і їй не потрібні додаткові протизаплідні засоби.
Фізіологічне обгрунтування МЛА.
Згідно з даними, що зазначені в науковій літературі при лактогенній гіперпролактинемії пригнічується біоритм пульсуючої секреції лютропіну (ЛГ) і фолітропіну (ФСГ), знижується чутливість гіпофізу до релізинг фактору ЛГ (РГ—ЛГ), не спрацьовує естрогеновий позитивний зворотній ефект.
Інтервали не повинні перевищувати 4 години вдень і 6 годин вночі, підгодовування не повинно перевищувати 5-15% від усіх годувань, краще менше Хоча дуже часте годування грудьми сприяє подавленню фертильності, жінку слід проінформувати, що будь-яке підгодовування або зрив в режимі грудного вигодовування можуть збільшити ризик відновлення фертильності.
Механізм овуляції, як відомо, реалізується через гіпоталамус. У випадку підвищення секреції пролактину в портальні капіляри гіпофізу зразу відбувається викид додаткової кількості дофаміну. Ефективність цього короткого функціонального зв'язку порушується при пролактиномах, введенні антагоністів дофаміну і лактації, У серединній горбистості між аксонами, які несуть РГЛГ, і дофамінергічними волокнами виявлені прямі аксональні синапси, що передбачає найтоншу взаємну інформацію між найважливішими системами, які відповідають за репродуктивну функцію. Ключовим чинником в підтриманні у жінок ритмічних овуляторних циклів є пульсуюче вивільнення в портальні капіляри РГ—ЛГ, яке і пригнічується пролактином в період лактації. Результатом цього є сповільнення і дезорганізація розвитку фолікулів. При продовженні смоктання дитиною грудей вступає в дію механізм парадоксального зворотнього зв'язку — при підвищенні рівня естрогенів має місце підсилення пригнічення секреції ЛГ і ФСГ на противагу зростанню концентрації та прискоренню імпульсної секреції ЛГ і ФСГ, що має місце у жінок, в яких відсутня лактація. У жінок з інтенсивною лактацією створюються умови, які сприяють подовженню періоду відновлення менструацій або появі менструацій, але без овуляції.
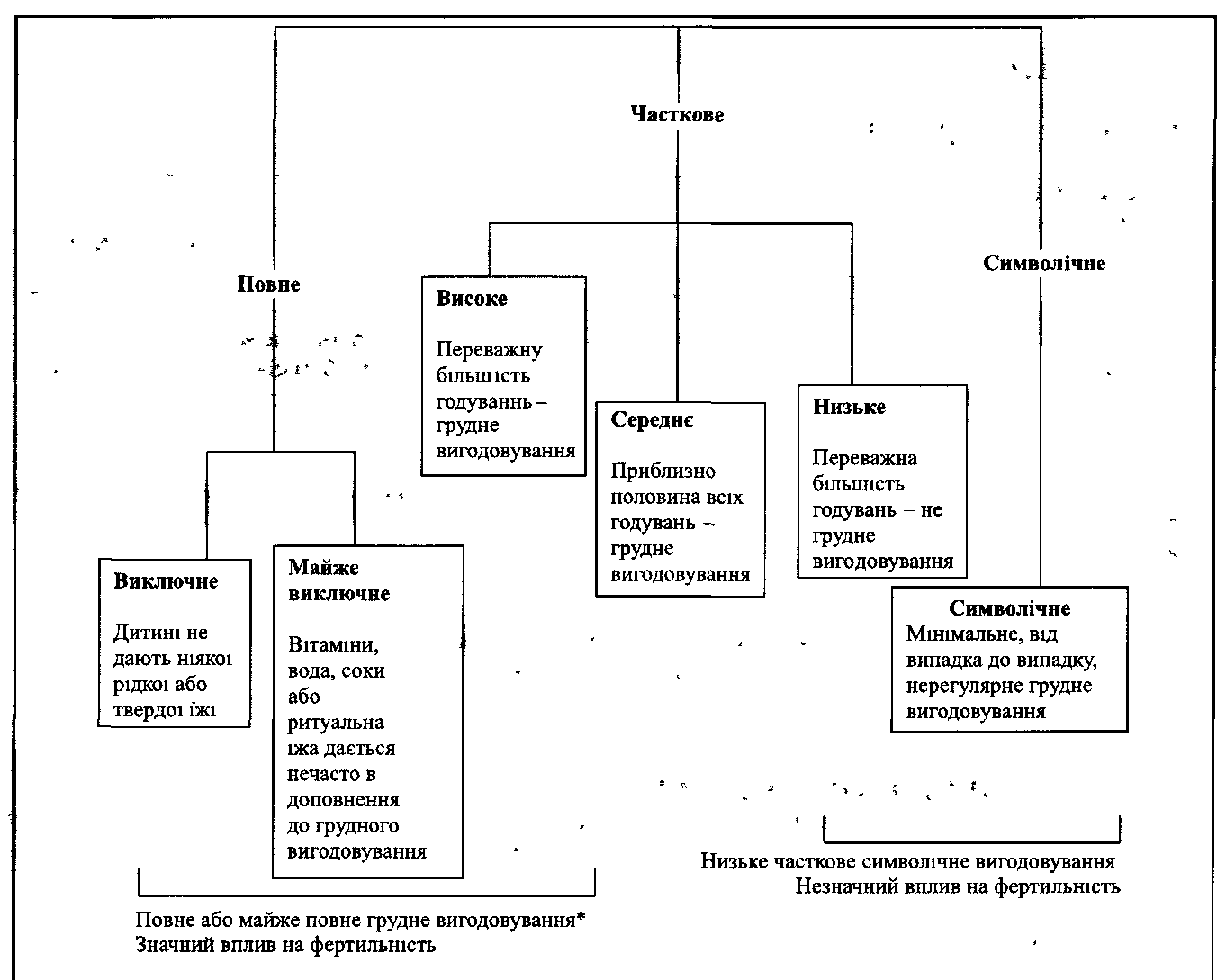
Малюнок 31. Метод лактаційної аменореї.
Значний вплив на фертильність має лише виключне, майже виключне та повне або майже повне грудне вигодовування, коли інтервали між годуваннями не перевищують 4 години вдень та 6 годин вночі, а підгодовування не перевищує 1—15 % від усіх годувань. Відновлення менструацій у жінок, які годують, є ознакою відновлення їх фертильності.
Основні принципи грудного вигодовування для використання МЛА:
І. Дати можливість жінці годувати новонародженого якомога раніше (краще у пологовому залі у перші ЗО хвилин).
2. Дати можливість матері весь час перебувати поряд із немовлям.
3. Рекомендувати матері годувати дитину так часто, як тільки дитина цього вимагає, і вдень, і вночі.
4. До закінчення перших 6 місяців життя новонародженого не давати йому ніякої іншої їжі або води, оскільки при виключно грудному годуванні дитина не має потреби в додатковому введенні їжі або рідини.
5. Після введення підгодовування (після 6 місяців) починати годування дитини із смоктання грудей, а лише потім давати призначене підгодовування. Така практика дає можливість дитині продовжувати отримувати харчові та імунні речовини з материнського організму, одночасно підтримуючи виділення молока та пригнічуючі феритильність.
6. У випадку захворювання матері чи дитини необхідно продовжувати годування грудьми, оскільки імунологічний захист, що забезпечується грудним молоком, особливо важливий для немовляти в період його хвороби або захворювання матері.
7. Уникати використання сосок, пустушок тощо, враховуючи те, що немовля швидко звикає до них і може відмовитися від грудей.
8. Мати повинна отримувати достатню кількість харчових продуктів відповідної якості під час вигодовування дитини.
За умови дотримання вищенаведених принципів, а також, якщо в жінки не з'явились менструації, а вік її дитини не перевищує 6 місяців вірогідність завагітніти для неї становить менше 2%.
Використання методу МЛА у вітчизняній практиці підтвердило високу контрацептивну ефективність МЛА (98—99%), а проведені серйозні наукові дослідження показали позитивний вплив впровадження сумасних методів ведення лактації на перебіг післяпологового періоду (зокрема, прискорення скорочувальної активності матки після пологів і зниження частоти інфекційно-запальних ускладнень) як при розродженні через природні родові шляхи, так і після операції кесарів розтин.
8.8. Медикаментозна терапія і лактація
Медикаментозна терапія і лактація*.
Оскільки грудна залоза допускає проникнення у молоко багатьох ксенобіотиків і навіть активно секретує їх, то можливо в певних умовах нанесення дитині шкоди наявними у молоці токсичними домішками. До них належать деякі медикаменти, які призначаються жінкам у зв'язку з їх захворюванням. Це перший і найбільш важливий аспект проблеми «медикаментозна терапія і лактація». Другий аспект — вплив лікарських засобів на кількість молока, тобто на інтенсивність самого процесу лактації.
Розглянемо перший аспект проблеми.
Вплив лікарських засобів, які застосовуються під час лактації, на грудну дитину
Більшість медикаментів тою чи іншою мірою проникають у молоко і потрапляють з ним до організму дитини. На процес проникнення лікарських засобів (ЛЗ) у молоко впливають такі чинники:
• концентрація препарату в крові матері (при більш високих дозах вона вища, відповідно, більш ЛЗ проникає в молоко);
• частота введення (чим частіше вводиться препарат, тим більше його проникнення в молоко);
• шлях введення (при парентеральному введенні кількість виділених з молоком ЛЗ більша, ніж при пероральному застосуванні);
• швидкість елімінації з організму матері (при порушенні функції печінки, застійній серцевій недостатності і, особливо, при нирковій недостатності проникнення ліків у молоко збільшується);
• зв'язок препарату з білками крові (чим більша частина ліків, що є в крові, пов'язана з білками, тим менше його поступає в молоко);
• фізико—хімічні властивості препарату (краще проникають у молоко жиророзчинні неіонізовані, малополярні, слабколужні молекули з відносно невеликою молекулярною масою).
Велике значення має величина відношення концентрації ЛЗ у молоці і плазмі матері (М/Пк). Фактично вона характеризує спроможність препарату проникати і накопичуватись у молоці. У таблиці 7 наведено відношення М/Пк для широко відомих лікарських ЛЗ.
Дуже мале його значення показує, що лише невелика кількість препарату, що є у крові, переходить у грудне молоко і може потрапляти до дитини (наприклад, бензилпеніцілін, цефалоспорини, каптоприл). При коефіцієнті 1,0 можна стверджувати, що цей препарат вільно шляхом дифузії проникає у молоко і цей процес зупиняється лише при досягненні рівноваги, тобто, однакової концентрації у крові та молоці (наприклад, тінідазол, сульфаметоксазол, тіопентал—натрій).
Коефіцієнт вище 1,0 вказує, що ЛЗ активно секретується молочною залозою у молоко (наприклад, вальпроат натрію, мепробамат).
Очевидно, що чим вище концентрація ліків у молоці, тим вірогідніше небезпека небажаної побічної дії їх на дитину. Разом з тим, потрібно враховувати не лише величину співвідношення М/Пк, тому що дуже велике значення мають і такі чинники як токсичність препарату, його спроможність всмоктуватись із шлунково-кишкового тракту дитини. Так, деякі ліки, які є в молоці у високій концентрації, практично не надають системного впливу на дитину, тому що не всмоктуються у кров (наприклад, аміноглікозіди). Напроти, високотоксичні препарати, які добре всмоктуються, можуть при мінімальному вмісті у молоці викликати у дитини небажані ефекти (наприклад, налідіксова кислота, особливо при нирковій недостатності у матері, може викликати гемолітичну жовтяницю у немовляти; метотрексат — призводить до пригнічення імунітету; естрогени — до розвитку гінекомастії у хлопчиків і т.д.).
Необхідно враховувати також здатність деяких препаратів накопичуватися у грудному молоці при надходженні у нього у невеликій кількості.
Таблиця 9. Співвідношення концентрацій лікарських препаратів в грудному молоці і плазмі крові матері'
Препарат |
М/Пк |
|
Препарат |
М/Пк |
Антибактеріальні засоби
|
Фенітоін (дифенін) |
0,4 |
||
Бензилпеніцилін |
0,03-0,2
|
Мепробамат |
2,0-4,0 |
|
Ампіцилін |
0,25-0,3
|
Вальпроат натрія |
1,5-2,5 |
|
Оксацилін |
не проникає в молоко
|
Аміназін |
0,3-0,5 |
|
Цефалоспоріни |
0.05-0,2
|
Імізин |
0,1-0,5 |
|
Стрептоміцин |
0,5-1,0
|
Етанол |
1 |
|
Ерітроміцин 2 |
0,5-2,52 |
|
Тіопентал-натрій |
1 |
Спіраміцин |
1
|
Інші препарати |
||
Гентаміцин |
0,3-0,35 |
|
Дігоксин |
0,8 |
Канаміцин |
0,2-0,4 |
|
Каптопріл |
0,06 |
Левоміцетін |
0,5-0,7 |
|
Теофілін |
0,7 |
Тетрацикліни |
0,5-0,75 |
|
Неодікумарин |
0-0,12 |
Рифампіцин |
0,2-0,45
|
Фолієва кислота |
0,025 |
|
Лінкоміцин |
0,15 |
|
Йод 131 |
до 65 |
Кліндаміцин |
0,1
|
Циметідін |
О5.дек |
|
Ізоніазид |
0,4-1,0
|
Аспірин |
0,7-0,9 |
|
Налідиксова кислота |
0,1-0,25
|
Індометацин |
0,15 |
|
Нітрофурани |
в молоці сліди
|
Бутадіон |
0,1 |
|
Сульфаметоксазол |
1
|
Хініна сульфат |
0,14 |
|
Сульфапірідин |
1
|
Хінщін |
0,1-0,2 |
|
Хлорвдин |
0,2-0,4 |
|
Метотрексат |
0,1 |
Метронідазол |
0,6-1,4
|
Циклосерин |
0,6-0,75 |
|
Тінідазол |
1.0 |
|
Колістин |
0,1-0,2 |
Засоби, які впершу чергу впливають на ЦНС
|
Антигістамінні препарати |
В молоці мінімальна кількість |
||
Літія карбонат |
0,5
|
|||
Карбамазепін |
0,6-0,8
|
Пропранолол |
1 |
|
Діазепам |
0,1-0,5
|
Естрогени |
0,05 |
|
Броміди |
0,06-0,25
|
Гестагени |
0,05 |
|
Фенобарбітал |
0,15-0,25 |
|
Андрогени |
0,01 |
В літературі приводяться протилежні дані відносно концентрації еритроміцина у грудному молоці - від незначної до 0,05 мг/мл, що в 2,5 раза вище, ніж в крові матері.
Ліки, які є слабколужними, дисоціюють у ньому краще і, відповідно, гірше дифундують зворотно у кров, напроти, ліки — слабкі кислоти гірше дифундують у молоко і краще зворотно у кров, у зв'язку з чим не накопичуються у молоці. Наприклад, сульфадимезин, стрептоцид, які є слабколужними, накопичуються у молоці, а сульфацил—натрій (слабка кислота) погано проникає у молоко і добре — у плазму крові. Для процесу проникнення ЛЗ у молоко і виділення його з останнім при вигодовуванні грудної дитини описані такі важливі закономірності:
• співвідношення концентрації препарату М/Пк не залежить від значення концентрації у крові, тому що для більшості препаратів це співвідношення стале, тобто, концентрація у молоці завжди пропорційна концентрації у плазмі крові;
• концентрація ЛЗ у молоці не залежить від інтенсивності процесу лактації, тобто, від обсягу виробленого молока, однак, абсолютна кількість ЛЗ, яка надходить до організму дитини, прямо пропорційна обсягу лактації;
• періоди напіввиведення із крові і молока для одного препарату однакові;
• чим більший інтервал часу від використання ЛЗ до годування, тим нижча концентрація його у молоці і тим менше його надходить до дитини (практичний висновок з цього положення - приймати ліки краще відразу після годування дитини).
Існуючі способи оцінки кількості ЛЗ, які надходять до дитини з молоком матері у повсякденній практиці, на жаль, неприйняті. Тому на підставі багатьох експериментальних досліджень та численних клінічних спостережень розроблені переліки ЛЗ, застосування яких в період лактації слід уникати (таблиця 10). Вони розподілені на дві категорії. До першої - «категорично протипоказані» - належать ті, у яких ризик потенційного негативного впливу на немовля перевиїшє можливу користь для нього материнського молока. Якщо клінічна ситуація потребує обов'язкового призначення жінці одного з ЛЗ цієї категорії, лактацію слід припинити. До другої категорії - «небажані»— належать ЛЗ, які можуть несприятливо діяти на дитину, однак, потенційниї ризик їх нижче, ніж користь грудного молока, а також користь лікування для матері. При необхідності застосовувати саме ці препарати, лактацію припиняти не слід.
Разом з тим, жінкам, які годують грудьми, можна призначати такі ЛЗ: антибіотики (пеніціліни, цефалоспорини усіх поколінь, аміноглікозіди, макроліди, лінкоміцин), протигрибкові препарати (ністатин), утеро-тонічні засоби (окситоцин, дезаміноокситоцин, пітуітрін), гепарин, дикумарин, серцеві глікозіди, ана-прилін, дібазол, папаверін, сульфат магнію, вітаміни, інсулін, замінники тиреощних гормонів (при замісній терапії, наприклад), антигістамінні препарати (в звичайних дозах), саліцілати (до 1 г на добу) антацідні препарати, місцевоанестезуючі препарати (новокаїн, лідокаїн), для досягнення діуретичного ефекту— унітіол.
Треба також підкреслити, що в грудне молоко добре проникає алкоголь (етиловий спирт) та нікотин. Вживання алкоголю матір'ю, що годує, може призвести від інтоксикації, аж до розвитку в немовляти псев-докушингощного синдрому. Отруєння никотином грудної дитини можливо при палінні жінкою десяти і більше цигарок на день.
Опіоїди, такі як героїн, метадон і морфін, надходять у грудне молоко у кількостях, потенційно достатніх для подовження стану неонатальної наркотичної залежності, якщо мати постійно приймала препарат під час вагітності.
В умовах достатнього контролю і сприятливих відношень між лікарем і матір'ю дитину можна вигодовувати грудьми, поки мати приймає метадон. Однак вона не повинна раптово припиняти вживання препарату; дитина може бути відучена від метадону, якщо мати буде поступово знижувати дозу. При цьому необхідно слідкувати за ознаками наркотичної абстіненції у дитини.
Необхідно зазначити, що в сучасних умовах, коли значна частина жінок, які вирішили стати матір'ю, страждають хронічними захворюваннями і в зв'язку з цим потребують постійної медикаментозної терапії, надмірне розширення протипоказань до грудного вигодовування через застосування жінкою ліків може мати надзвичайно серйозні наслідки в найближчому майбутньому. Переведення новонародженого на штучне вигодовування повинно здійснюватись дуже рідко і лише за суворими показаннями. До їх числа належить необхідність обов'язкового застосування жінкою препарата (препаратів) з першої частини таблиці 8. Припинення грудного вигодовування у зв'язку із застосуванням інших ЛЗ не тільки невиправдано, але й шкідливо як для дитини, так і для матері. Разом з тим прагнення мінімізувати медикаментозну терапію матері, що годує грудьми, призначати їй ліки тільки у випадках обов'язкових показань повинно бути керівним принципом дій лікаря.