Материал: Физиологическое акушерство укр
Оцінювання готовності організму вагітної до пологів.
Оцінювання біологічної готовності до пологів ґрунтується на таких основних параметрах:
стан шийки матки оцінюють за шкалою Бішопа (табл. 1). У 90 % вагітних в останній тиждень вагітності шийка матки досягає зрілості;
окситоциновий тест (тест Сміта) — поява переймів протягом перших З хв від моменту внутрішньовенного введення 1 ОД окситоцину в 100 мл 5 % розчину глюкози зі швидкістю 1 мл/хв (позитивний тест);
нестресовий тест — методом КТГ реєструють мимовільні скорочення матки протягом 40 хв. Наявність скорочень матки вказує на готовність до пологів;
мамарний тест — подразнення сосків грудних залоз вагітних протягом З хв спричинює скорочення м'язів матки, яке фіксують за допомогою КТГ;
кольпоцитологічні зміни визначають гормональний баланс вагітної перед пологами за даними співвідношень різних клітин епітелію піхви. Підвищення еозинофільного індексу до 20 % та пікнотичного індексу до 40 % свідчить про початок пологів.
Таблиця
1. Оцінювання
ступеня зрілості шийки матки за Бішопом
Параметри
Бали
|
0 |
1 |
2 |
||||
|
|
|
|
||||
|
|
|
|
||||
|
|
|
|
||||
|
|
|
|
||||
|
|
|
|
||||
Положення шийки
матки щодо провідної осі таза
Зміщена до
крижів
Між крижами і
провідною віссю таза
По вісі таза
Довжина шийки
матки, см
>2
1-2
< 1
Консистенція
шийки матки
Щільна
Розм'якшена
М'яка
Відкриття
зовнішнього вічка, см
Закритий
1
>2
Локалізація
передлежачої частини тіла плода
Рухома над
входом у малий таз
Притиснута до
входу в малий таз
Притиснута або
фіксована у вході в малий таз
Примітка:
0—2 бали — шийка незріла; 3—5 балів —
шийка недостатньо зріла; > 6 балів —
шийка зріла.
Провісники пологів
Пологам передують провісники пологів, що з'являються за 2—3 тиж. до пологів. Змінюється гормональний гомеостаз, переважає функція парасимпатичного відділу ЦНС, розгортається нижній сегмент матки, фіксується передлежача частина (при перших пологах), визначаються позитивні ознаки біологічної готовності організму до пологів.
До провісників пологів належать:
опускання дна матки;
відходження слизової пробки;
зниження маси тіла;
псевдоперейми.
Підготовчий період переходить у прелімінарний. У більшості жінок прелімінарний період протікає фізіологічно і без явищ дискомфорту. Він триває близько 6 год і характеризується нерегулярними болісними відчуттями внизу живота. Нерегулярні перейми поступово посилюються, і розпочинається регулярна пологова діяльність.
6.3. Клінічна картина, ведення і знеболення пологів.
Ознаками пологів, що почалися, є поява регулярних скорочень матки (1 — 2 перейми протягом 10 хв), які поступово посилюються, а інтервали між ними скорочуються; шийка матки згладжується і розкривається; плодовий міхур на висоті переймів "наливається"; відходить слиз, дещо забарвлений кров'ю.
Виділяють три періоди пологів — період розкриття, період зганяння плода і послідовий період.
Перший період — розкриття шийки матки — розпочинається з першими регулярними переймами і закінчується повним розкриттям шийки матки (на 10—11 см) і вставленням голівки плода в площину входу в малий таз. Перший період пологів здійснюється в три фази (за Фрідманом):
І фаза — латентна — від початку пологів до згладжування шийки матки та її розкриття до 3 см при перших пологах або до 4 см при повторних. Швидкість розкриття шийки матки — 0,5 см/год. Тривалість при перших пологах — 6—8 год, при повторних — 4—5 год;
II фаза — активна — відкриття шийки матки від 3—4 до 8 см. Мінімальна швидкість розкриття шийки матки в активній фазі становить 1 см/год як при перших, так і при повторних пологах;
III фаза — уповільнення — відкриття шийки матки від 8 до 11 см, при перших пологах триває 1—2 год, при повторних — 0,5—1 год. Уповільнення пояснюється сповзанням шийки матки з голівки плода, яка просувається.
Наприкінці першого періоду пологів голівка плода під впливом переймів просувається пологовим каналом і вставляється спочатку малим, потім великим сегментом у порожнину малого таза.
Другий період — зганяння — починається з повного відкриття маткового вічка і закінчується зганянням плода з матки. Тривалість при перших пологах — до 2 год, при повторних — до 1 год. Передлежача частина в другий період проходить широку і вузьку частини порожнини малого таза, опускаючись на тазове дно з наступним народженням.
Третій період — послідовий — характеризується відділенням і виділенням плаценти з оболонками. Тривалість не перевищує 30 хв (від народження плода до народження посліду). Після народження плода матка скорочується, відділяється плацента та виділяється послід. Відділення плаценти відбувається за центральним або крайовим типом. Якщо відділення плаценти починається в центрі, то виникає ретроплацентарна гематома, яка збільшується в розмірах і відокремлює плаценту від стінки матки. При цьому плацента виділяється назовні своєю плодовою поверхнею. Цей варіант виділення плаценти називають центральним (за Шультце). За крайовим варіантом (за Дунканом) відділення плаценти починається з краю, кров проникає між плодовими оболонками і стінкою матки та виливається назовні. Відокремлена частина плаценти зміщується донизу, тягнучи за собою інші частини посліду, який народжується материнською поверхнею плаценти.
Допустима (фізіологічна) крововтрата в середньому не перевищує 0,5 % від маси тіла роділлі. Гемостаз реалізується за рахунок скорочення матки, стиснення судин, посилення згортання крові, утворення тромбів. Після народження посліду починається післяпологовий період, який поділяється на ранній (2 год після пологів) та пізній (42 доби після пологів).
Ведення фізіологічних пологів передбачає активне спостереження за перебігом пологів, мінімальний обсяг акушерських втручань, медичних процедур і маніпуляцій, які виконуються за показаннями та включають застосування спазмолітичних і знеболювальних засобів, надання акушерської допомоги в разі народження плода в потиличному передлежанні, катетеризацію сечового міхура після народження плода (за показаннями), відділення новонародженого від породіллі (клемування та перетинання пуповини), первинний туалет новонародженого, раннє прикладання новонародженого до грудей, огляд пологових шляхів за допомогою дзеркал; спостереження за загальним станом матері, скоротливою функцією матки та кількістю кров'янистих виділень протягом 2 год після пологів у пологовій залі, огляд у наступні 2 год у післяпологовій палаті. На сьогодні застосовувати клізми та голити лобкову ділянку роділлі згідно з наказами МОЗ України не рекомендують.
Принципи ведення фізіологічних пологів:
визначення плану ведення пологів та обов’язкове поінформоване узгодження його з жінкою/сім’єю
заохочення емоційної підтримки роділлі під час пологів (організація партнерських пологів);
моніторинг стану матері, плода та прогресування пологів;
використання партограми для прийняття рішення щодо перебігу пологів, а також необхідності та об’єму втручань;
широке використання немедикаментозних засобів для знеболення пологів;
заохочення жінки до вільного пересування під час пологів та забезпечення можливості вільного вибору положення для народження дитини;
оцінка стану дитини при народженні, забезпечення контакту „шкіра-до-шкіри” між матір’ю та новонародженим, прикладання до грудей матері за появи пошукового та смоктального рефлексу;
профілактика післяпологової кровотечі, що зумовлена атонією матки, шляхом використання методики активного ведення третього періоду пологів.
6.2. Зганяльні пологові сили
До зганяльних пологових сил належать перейми та потуги. Перейми — періодично повторювані скорочення м'язів матки. Потуги — скорочення м'язів матки та приєднання ритмічних скорочень м'язів передньої черевної стінки, діаграми, м'язів тазового дна (другий і третій періоди пологів).
Скоротлива діяльність матки характеризується частотою (кількість переймів за 10 хв), тривалістю, силою (амплітуда скорочень), болісними відчуттями, які залежать від порогу больової чутливості жінки. Тривалість переймів зростає з розвитком пологової діяльності (від 10—15 на початку до 60—80 с наприкінці пологів).
Під час переймів у м'язах матки одночасно здійснюються такі процеси: контракція, ретракція і дистракція. Контракція — скорочення кожного м'язового шару, ретракція — зсув м'язових шарів відносно одне одного, дистракція — розтягування м'язів шийки матки та нижнього сегмента.
Шийка матки розкривається в основному за рахунок наведених вище м'язових змін. Додатково має значення тиснення передлежачої частини на шийку матки, підвищення внутрішньоматкового тиску, посилення тиску тіла матки при розслабленні нижнього сегмента, тиск амніотичного міхура. Під час переймів амніотичний міхур напружується, вклинюється в канал шийки матки та розширює його, сприяє згладжуванню та розкриттю шийки. При перших і повторних пологах шийка матки розкривається по-різному. При перших пологах спочатку розкривається внутрішнє вічко, шийка матки згладжується, а потім — зовнішнє (мал. 14). При повторних пологах внутрішнє і зовнішнє вічка розкриваються одночасно.
Межа між тілом матки і нижнім сегментом, який розтягується, називається контракційним кільцем. Воно визначається після відходження амніотичної
Мал.
14.
Розкриття шийки
матки при перших пологах: а
— до пологів;
б
— вкорочення шийки матки;
в
— згладжування шийки матки; г — розкриття
шийки матки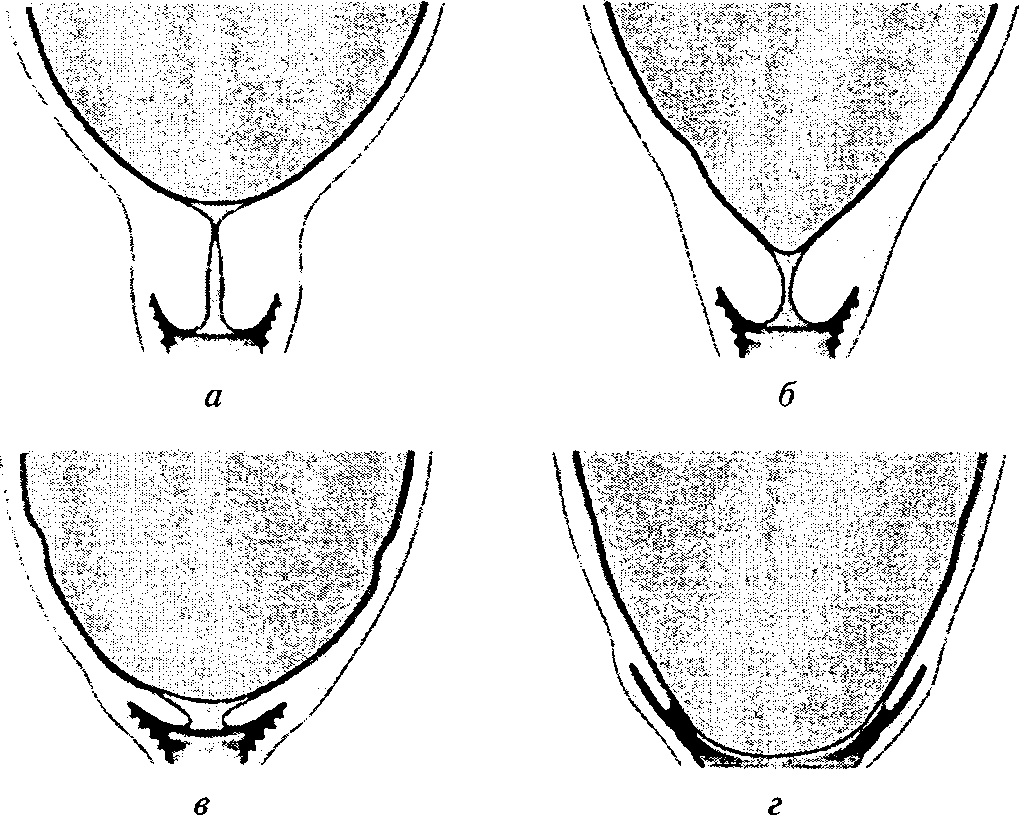
рідини. Зазвичай контракційне кільце на стільки пальців розміщене вище від лобка, на скільки розкрита шийка матки.
Нижній сегмент матки охоплює передлежачу частину плода щільним кільцем, створюючи внутрішній пояс притиснення. Завдяки цьому навколоплідні води розподіляються на передні (нижче поясу притиснення) і задні (вище поясу притиснення).
При повному розкритті шийки матки (10—11 см) амніотичний міхур розривається за рахунок підвищення внутрішньоматкового тиску, перерозтягнення плодових оболонок та відсутності опори для амніотичного міхура у вигляді шийки матки. У разі цілості амніотичного міхура внутрішньоматковий тиск на передлежачу частину плода рівномірний. При розриві амніотичного міхура внутрішньоматковий тиск перевищує атмосферний, тому відтік венозної крові з передлежачої частини утруднений, унаслідок чого на ній виникає пологова пухлина.
Вилиття навколоплідних вод класифікують як:
своєчасне — у разі розкриття шийки матки 6 см та більше;
раннє — за наявності регулярної пологової діяльності до розкриття шийки матки на 6 см;
передчасне — до початку пологів;
запізніле — при повному відкритті шийки матки і потугах, що почалися.
Контроль за станом роділлі та плода в пологах з веденням партограми не передбачає здійснення додаткових записів в історії пологів у вигляді текстових щоденників. Потреба у веденні таких записів виникає в разі розвитку ускладнень перебігу пологів.
Ведення першого періоду пологів. Результати спостереження за прогресом пологів, станом матері та плода заносяться лікарем акушер-гінекологом до партограми.
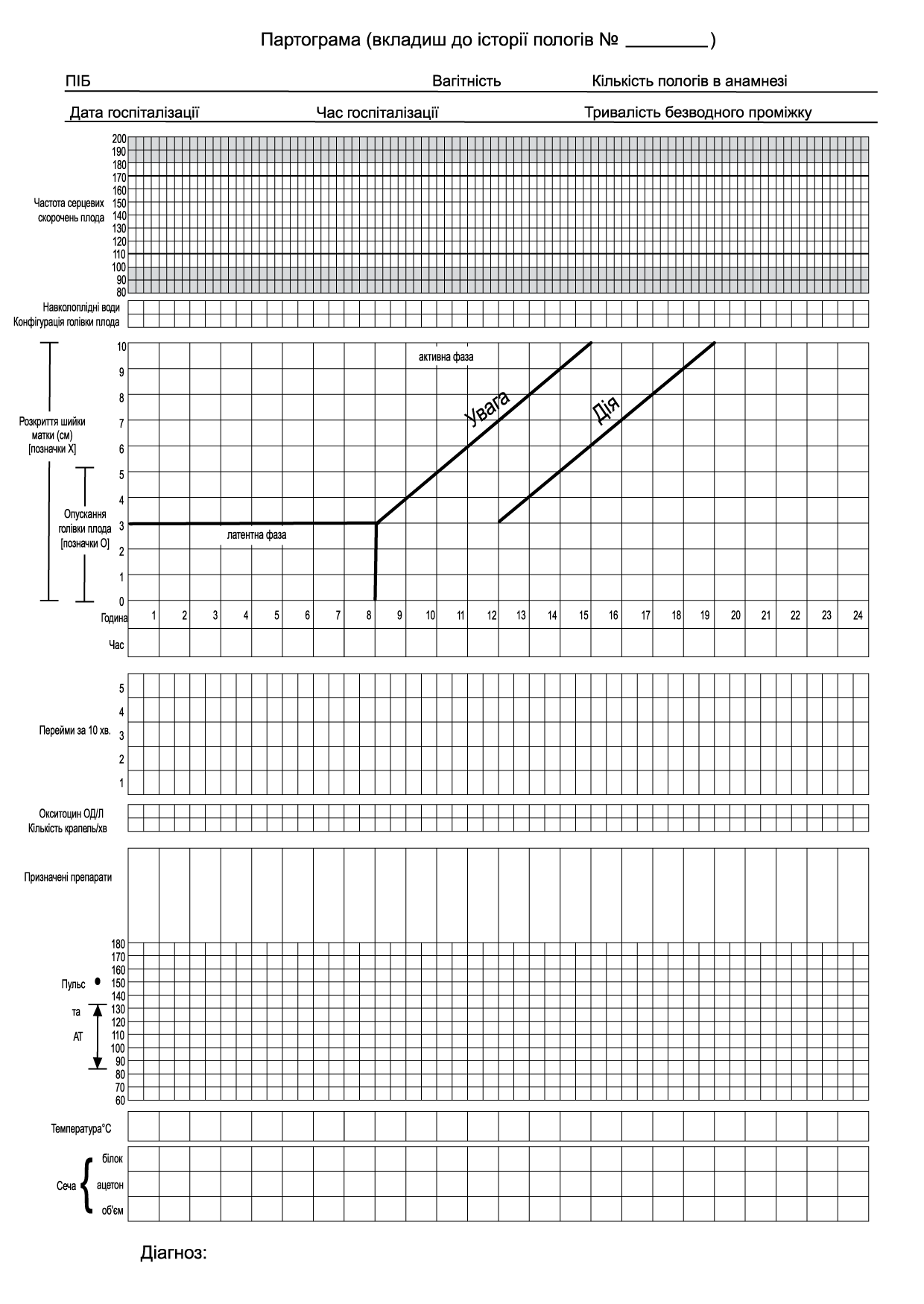
Правильне заповнення та інтерпретація партограми сприяє ранньому виявленню відхилень перебігу пологів, відхилень у стані матері чи плода та допомагає своєчасно прийняти обґрунтоване рішення щодо подальшої тактики ведення пологів та визначити обсяг необхідних втручань. Спостереження за станом роділлі і плода в І періоді пологів включає наступні рутинні процедури:
Оцінка стану плода:
Серцебиття плода в пологах реєструють шляхом:
періодичної аускультації за допомогою акушерського стетоскопу, ручного доплерівського аналізатора;
або
за показаннями - шляхом електронного фетального моніторінгу (кардіотокографія)
Для отримання достовірних результатів періодичної аускультації слід дотримуватися наступної методики:
роділля знаходиться у положенні на боці;
аускультація починається після закінчення найбільш інтенсивної фази перейми;
аускультація триває щонайменше 60 секунд.
Аускультація має проводитися кожні 15 хвилин протягом першого періоду пологів.
В нормі ЧСС плода знаходиться в межах 110-170 ударів за хвилину.
У разі зміни частоти серцевих скорочень плода, що виходять за межі норми, необхідно змінити положення тіла жінки (слід уникати положення на спині) та провести повторну аускультацію після закінчення найбільш інтенсивної фази наступної перейми, дотримуючись вище описаної методики.
Перехід від періодичної аускультації до електронного фетального моніторингу (КТГ) показаний у наступних випадках:
ЧСС плода зберігається поза межами норми після зміни положення тіла жінки;
базальна частота серцевих скорочень плода менше 110 чи більше 170 ударів за хвилину;
під час періодичної аускультації виявляються будь які епізоди брадикардії, що не зникають після зміни положення жінки;
розпочато пологопідсилення окситоцином;
вилились навколоплідні води, забарвлені меконієм.
Якщо відбувся розрив плодового міхура (спонтанний або штучний), звертається увага на колір та кількість навколоплодових вод.
Оцінка загального стану матері:
Вимірювання температури тіла - кожні 4 години; визначення параметрів пульсу - кожні 2 години; артеріального тиску - кожні 2 години; кількість сечі визначають кожні 4 години;
Оцінка прогресування пологів:
З метою оцінки прогресування пологів визначають швидкість розкриття шийки матки, частоту та тривалість перейм, а також наявність просування голівки плода у порожнину таза:
Розкриття шийки матки
Швидкість розкриття шийки матки оцінюється шляхом внутрішнього акушерського дослідження, яке проводять кожні 4 години. Додаткове внутрішнє обстеження проводять за наявності показань:
спонтанний розрив плодових оболонок;
патологічна частота серцебиття плода (менше 110 або більше 170 ударів за хвилину);
випадіння пуповини;
у разі підозри на неправильне передлежання/вставлення голівки плода;
затримки прогресу пологів;
кровотечі (огляд в умовах операційної).
Якщо після додаткового внутрішнього акушерського дослідження прийнято рішення продовжувати консервативне ведення пологів, наступне акушерське дослідження проводять через 4 години, від останнього.