Материал: file000247
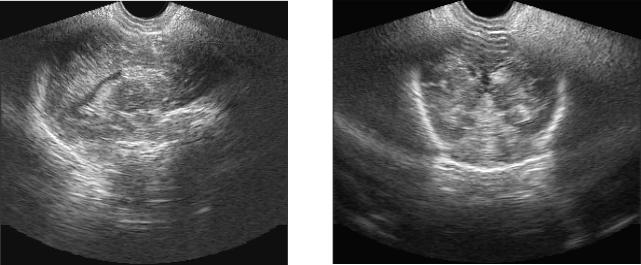
Таблица 13
Сроки ультразвуковой идентификации ПИВК (Volpe J.J., 2001)
Постнатальные дни |
Дети с ПИВК, %* |
1 |
50 |
2 |
25 |
3 |
15 |
4 |
10 |
* Приблизительно у 20–40% детей отмечается прогрессирование кровоизлияния от 3 до 5 дня жизни.
Таблица 14
Распределение обследованных недоношенных детей с ПИВК в соответствии с ультразвуковой градацией тяжести (J.J.Volpe, 2001)
Степень тяжести |
Дети с ПИВК, % |
I |
35 |
II |
40 |
III |
25 |
ПИВК с перивентрикулярным геморрагическим инфарктом |
15 |
Необходимо отметить, что у детей с массой при рождении от 500 до 700 г выявляемость III cтепени ПИВК с и без геморрагического инфаркта достигает
60–95% (Perlman J.M., и соавт., 1986).
Динамика ПИВК представлена на рис. 6–11.
а |
б |
Рис. 6 (а). ПИВК I ст. Парасагиттальный срез. Гиперэхогенное образование округлой формы, небольших размеров в области каудо-таламической вырезки (субэпендимальное кровоизлияние).
Рис. 6 (б). Тот же ребенок. Коронарный срез. Субэпендимальное кровоизлияние справа.
30
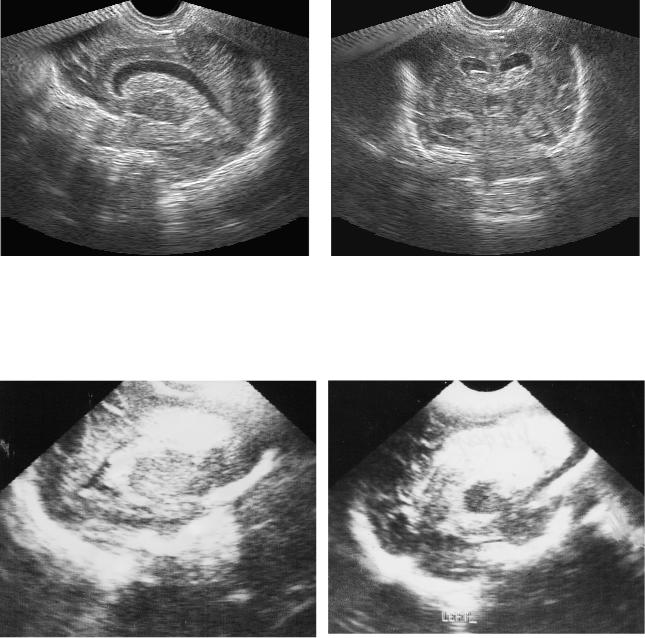
Рис. 7. ПИВК III ст. Резкое расширение боковых и III желудочков мозга («острая» постгеморрагическая гидроцефалия). Сгустки крови в просвете боковых желудочков.
Рис. 8. ПИВК II ст., осложнившееся перивен- |
Рис. 9. ПИВК III ст., осложнившееся пери- |
трикулярным геморрагическим инфарктом |
вентрикулярным геморрагическим инфарк- |
(ПИВК IV ст). Боковой желудочек не расши- |
том (ПИВК IV ст). Боковой желудочек резко |
рен. Зона ярко выраженной гиперэхогенно- |
расширен, выполнен кровяным сгустком. Зо- |
сти в области переднего рога и тела бокового |
на ярко выраженной гиперэхогенности в об- |
желудочка. |
ласти переднего рога бокового желудочка. |
31
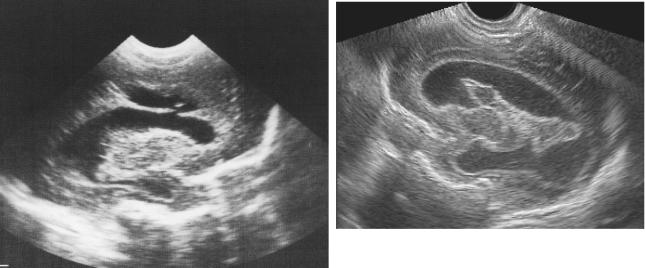
Рис. 10. Исход ПИВК IV ст. (перивентрикуляр- |
Рис. 11. Постгеморрагическая прогресси- |
ного геморрагического инфаркта). Умеренная |
рующая гидроцефалия. Резко выраженное, |
непрогрессирующая вентрикуломегалия. По- |
балонообразное расширение боковых же- |
рэнцефалическая киста. |
лудочков. Остатки кровяного сгустка в |
|
просвете желудочка. |
6.3.Другие методы нейровизуализации
Вранних работах, посвященных диагностике ПИВК аксиальная компьютерная томография (КАТ) рассматривалась как метод выбора прижизненной визуализации, поскольку метод четко показывает локализацию и размер кровоизлияния. Однако, в связи с усовершенствованием ультразвуковой диагностики, необходимости транспортировки ребенка и негативного влияния рентгеновского излучения на мозг и глаза ребенка, данный метод уступает по широте использования при ПИВК нейросонографии. Однако КАТ остается незаменимым методом диагностики при подозрении на подоболочечные кровоизлияния и кровоизлияния в заднюю черепную ямку (Volpe J.J., 2001).
Подобные замечания касаются и ядерно-магнитно-резонансной томографии
(ЯМРТ). Адекватно отображая локализацию и размеры гематомы, этот метод мало употребим в острый период ПИВК из-за необходимости транспортировки ребенка, невозможности использования в условиях наличия металлических предметов и дороговизны. Тем не менее, в первые несколько дней кровоизлияние идентифицируют как изоинтенсивный сигнал при T1-взвешенном изображении и гипоинтенсивный сигнал при Т2-взвешенном изображении, однако уже через 7–10 дней в обоих режимах сигнал становится гиперинтенсивным, при этом, естественно, гиперинтенсивность быстрее формируется при Т1взвешенном сканировании. Еще большей демонстративностью ЯМРТ обладает при паренхиматозных изменениях, то есть при перивентрикулярном геморраги-
ческом инфаркте (Barkovich A.J., 1995).
Позитронно-эмиссионная томография (ПЭТ) позволяет при ПИВК помимо визуализации кровоизлияния и изменений в первентрикулярном веществе мозга определить характер регионального мозгового кровотока (объемные показате-
32
ли) с помощью изотопа H215O. Изучение детей с ПИВК III cт. и перивентрикулярным геморрагическим инфарктом в области переднего рога боковых желудочков вследствие синдрома дыхательных расстройств и находившихся на ИВЛ, показало резкое снижение мозгового кровотока в области инфаркта, а также снижение кровотока в затылочно-височных областях этого же полушария, что не было идентифицировано на нейросонографии. Кроме того, изменение сигнала на ПЭТ было существенно более значимым, чем на нейросонографии, что позже, к сожалению, подтвердилось на аутопсии (Volpe J.J., 1983).
6.4. Электроэнцефалография
Выполнение динамических электроэнцефалографических исследований у недоношенных детей с ПИВК необходимо для интегративной оценки функционального состояния головного мозга младенцев в остром периоде инсульта, дифференциального диагноза эпилептических и неэпилептических пароксизмов, выявления эпилептиформной активности и прогнозирования отдаленных исходов нервно-психического развития детей.
Изменения базовой (фоновой) активности на ЭЭГ недоношенных в острой стадии при различных по этиологии церебральных инсультов во многом неспецифичны и отражают степень и тяжесть дисфункции головного мозга новорожденного ребенка. Увеличение средней продолжительности инактивных межвспышечных интервалов – tracé discontinu, стойкая фокальная или диффузная депрессия амплитуды ритмов, значимое уменьшение представленности на ЭЭГ транзиторных комплексов, например, « -щеток», нарушение формирования в динамике паттернов стадий цикла сон/бодрствование, присутствие эпилептиформной активности и избыточного количества «позитивных роландических и темпоральных спайков» – наиболее важные электрографические критерии церебральной дисфункции у недоношенных детей в остром периоде ишемически-геморрагических инсультов, которые нередко соотносятся с неблагоприятным исходом.
Патологоанатомические исследования недоношенных с ПИВК показали, что степень выраженности изменений на ЭЭГ отчетливо коррелирует с распространенностью поражения мозга (Aso K. и соавт., 1993). Показано так же, что выраженная депрессия активности, удлинение периодов «электрического молчания» trace discontinu (особенно более одной минуты) и эпилептиформная активность соотносятся со степенью тяжести неблагоприятных исходов при интравентрикулярных геморрагиях (Clancy R. и соавт., 1984; Greisen G. и соавт.,
1987; Benda G. и соавт., 1989).
Описанные Cukier F. (1972) «позитивные роландические и темпоральные спайки» на неонатальной ЭЭГ, превоначально соотносили с внутрижелудочковыми кровоизлияниями. Однако более поздние энцефалографические исследования в сопоставлении с данными аутопсии и нейровизуализации показали, что необычные по морфологии и характерной локализации одиночные острые волны патогномоничны для паренхиматозного (перивентрикулярного) поражения мозга недоношенных детей и напрямую не ассоциируются с изолированными интравентрикулярными кровоизлияниями (Clancy R. и соавт., 1984; Marret S. и
33
соавт., 1992). В настоящее время не установлены специфические электрографические маркеры изолированных внутрижелудочковых геморрагий.
Избыточное количество «позитивных роландических и темпоральных острых волн», стойкая унилатеральная амплитудная депрессия, уменьшение регистрации « -щеток» над одним из полушариев и фокальная эпилептиформная активность («электрографические судороги», комплексы BIRD) нередко встречаются у детей с внутрижелудочковыми геморрагиями, осложнившимися перивентрикулярным геморрагическим инфарктом (Понятишин А.Е и соавт., 2006;
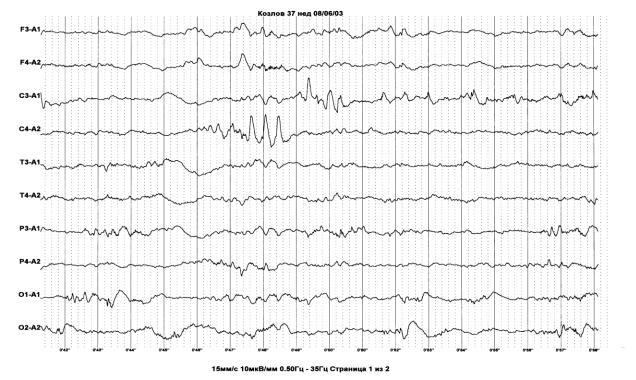
Aso K. и соавт., 1993) (рис. 12)
Рис. 12. Постменструальный возраст 37 недель. ПИВК II ст. и сопутствующая ПВЛ (кистозная стадия). На ЭЭГ в центральных отделах регистрируются «позитивные острые волны».
Разнообразные клинические пароксизмальные феномены, которые традиционно принято считать судорогами, у недоношенных детей в дебюте ПИВК отмечают в 15 50% случаев. Однако электрографическое подтверждение эпилептического происхождения «клинических приступов» при ПИВК выявляют не более чем в 60% случаев (Sheth R., 1999). С другой стороны, у недоношенных детей с обширными формами ПИВК в 60–70% случаев на ЭЭГ регистрируют эпилептиформную активность без какой-либо клинической корреляции (Clancy R. и соавт., 1984; Greisen G. и соавт., 1987; Hellström L. и соавт., 1991).
Изучение спонтанной биоэлектрической активности головного мозга с ПИВК включает определение функциональной зрелости мозга на основании характерных для этого постменструального возраста паттернов; определение паттернов, характерных для гипоксического поражения головного мозга и, наконец, выявление ЭЭГ-паттернов, типичных для детей с ПИВК. Для гипоксического поражения головного мозга характерны следующие паттерны активности:
34