Материал: file000247
90 |
|
|
|
|
|
80 |
|
|
|
|
|
70 |
|
|
|
|
|
60 |
|
|
|
|
|
50 |
|
|
|
|
|
40 |
|
|
|
|
|
30 |
|
|
|
|
|
20 |
|
|
|
|
|
10 |
|
|
|
|
|
0 |
|
|
|
|
|
1999г |
2000г |
|
2001г |
2002г |
|
|
выживаемость |
ВЖК |
ретинопатия |
ПВЛ |
БЛД |
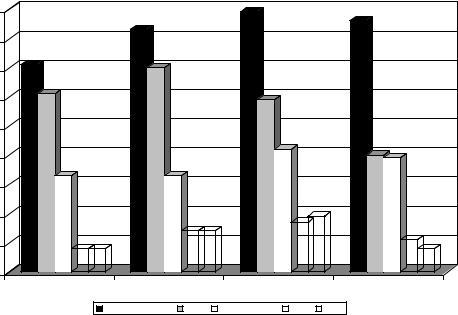
Рис.1. Выживаемость и заболеваемость недоношенных детей по данным неонатологического стационара.
Тем не менее, у выживших недоношенных детей наблюдается повышенный риск развития острого или хронического заболевания и неврологических расстройств как в неонатальном периоде, так и в отдаленном катамнезе (Ю Виктор В.Х. и соавт., 1991, Кельмансон И.А., 1999).
1.ПЕРИВЕНТРИКУЛЯРНЫЕ ПОРАЖЕНИЯ МОЗГА – СПЕЦИФИЧЕСКИЙ ТИП ПОРАЖЕНИЯ МОЗГА
УНЕДОНОШЕННЫХ ДЕТЕЙ
Классическое изложение заболеваний в руководствах по клинической медицине носит традиционный характер и включает общие понятийные вопросы, эпидемиологию, этиологию, патогенез, патоморфологию, клиническую картину, диагностику, лечение и прогноз. Одно из немногих исключений составляет описание поражений головного мозга у недоношенных детей. Причина подобного положения заключается в том, что специфичным для церебральных нарушений у этих детей является не этиология (она почти универсальна для всех новорожденных) и клиническая картина (она крайне неспецифична и непатогномонична), а патогенез и патоморфология рассматриваемых поражений. Указанные обстоятельства послужили мотивом для нетрадиционной схемы изложения материала.
В известной работе A.Hill и соавт. (1992) приводится сводная схема поражений головного мозга у недоношенных детей с преимущественной локализацией и вероятным их отдаленным исходом (табл. 3).
Ниже будут указаны основные причины, по которым перивентрикулярные поражения головного мозга являются специфическим морфологическим субстратом церебральных нарушений у недоношенных и казуистичны для доношенных детей.
5

Таблица 3
Основные патоморфологические паттерны при гипоксических поражениях головного мозга у недоношенных детей (А.Hill и соавт., 1992)
Паттерн поражения |
Локализация поражения |
|
Долгосрочный прогноз |
|||
Селективный |
некроз |
Диэнцефальная область |
|
Спастическая квадриплегия |
||
нейронов |
|
Кора головного мозга |
|
|
Поражение краниальных нер- |
|
|
|
|
|
|
вов |
|
|
|
|
|
|
Синдром дефицита внимания |
|
|
|
|
|
|
(?) |
|
Перивентрикулярная |
Перивентрикулярное |
белое |
ве- |
Спастическая диили квадри- |
||
лейкомаляция |
|
щество (обычно билатерально) |
плегия |
|
||
|
|
|
|
|
Поражения зрения |
|
|
|
|
|
|
Интеллектуальная |
недоста- |
|
|
|
|
|
точность |
|
Фокальный и |
мульти- |
Кора головного мозга |
|
|
Гемипарез |
|
фокальный церебраль- |
Подкорковое белое вещество по |
Фокальные судороги |
|
|||
ный некроз |
|
зонам кровоснабжения |
|
|
|
|
Перивентрикулярные |
Перивентрикулярное |
белое |
ве- |
Гемиплегия |
|
|
геморрагические по- |
щество (обычно унилатерально) |
Квадриплегия |
|
|||
ражения |
|
|
|
|
Интеллектуальная |
недоста- |
|
|
|
|
|
точность |
|
1.1.Особенности морфологии перивентрикулярной области
унедоношенных детей
Основными особенностями перивентрикулярной области у недоношенных новорожденных является наличие на дне передних рогов боковых желудочков субэпендимального герминального матрикса (зародышевого вещества) и терминальный тип кровоснабжения (рис. 2). Герминальный матрикс находится в области передних рогов боковых желудочков, субвентрикулярно и состоит из клеток-предшественников олигоденроглии и астроцитов (зародышевые клетки и клетки радиальной глии).
Герминальный матрикс кровоснабжается из бассейнов передней мозговой артерии посредством артерии Heubner; средней мозговой артерии (через латеральные стриарные ветви и поверхностные пенетрирующие менингеальные ветви); внутренней сонной артерии (через переднюю хориоидальную артерию). Терминальные ветви этих артерий образуют краевую зону, особо чувствительную к ишемическому поражению. Достигшие герминального матрикса артерии образуют «капиллярное дно», которое состоит из относительно крупных сосудов, неравномерно выстланных эндотелием. Эти сосуды не обладают свойствами артериол или венул, поэтому условно называются капиллярами или каналами. Данное незрелое «капиллярное дно» развивается в истинное капиллярное русло после обратного развития герминального матрикса путем более равномерной выстилки сосудов эндотелием и образованию поверхностной коллагеновой оболочки. Венозный отток из герминального матрикса осуществляется из терминальной вены, которая участвует в образовании медуллярной, хориоидальной и таламостриарной вен. Последние три вены сливаются на уровне го-
6
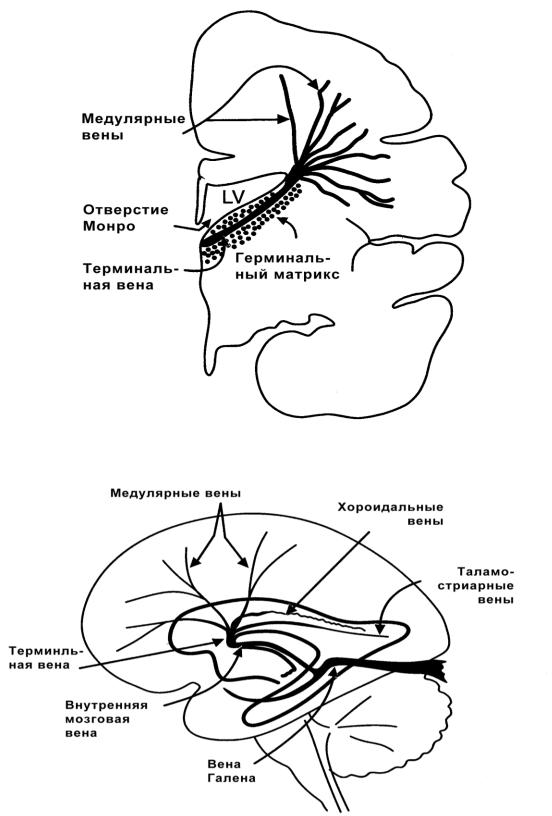
ловки хвостатого ядра. Таким образом, формируется внутренняя церебральная вена. В тех случаях, когда последняя вена не заполнена кровью, дренаж происходит в большую вену Галена. Двойной U-образный отток имеет значение в развитии поражений мозга, ассоциированных с наличием герминального матрикса (ПВЛ, кровоизлияние) (рис. 3).
Рис.2. Особенности морфологии перивентрикулярной области у недоношенных детей.
Рис. 3. Особенности венозной системы головного мозга у недоношенных детей.
7
Особенность кровоснабжения перивентрикулярного белого вещества заключается в терминальном типе кровотока в этой области. Перивентрикулярные зоны кровоснабжаются пенетрирующими артериями, проникающими с поверхности мозга. Длинные пенетрирующие артерии являются дериватами средней мозговой артерии, более короткие передней и задней мозговых артерий. Период активной васкуляризации первентрикулярной области падает на 6 10 месяцев постменструального возраста, поэтому у ряда детей, родившихся преждевременно эти зоны неваскуляризированы. От 24 до 28 недель постменструального возраста длинные пенетрирующие артерии имеют мало ветвей и анастомозов между собой и короткими пенетрирующими артериями. В этот период сосуществуют сосудистые терминальные зоны и зоны водораздела. Терминальный тип кровоснабжения способствуют особой чувствительности перивентрикулярного белого вещества к падению перфузионного давления и снижению мозгового кровотока.
После 32 недель постменструального возраста отмечено развитие коротких пенетрирующих артерий и анастомозов между короткими и длинными пенетрирующими артериями уменьшающими ранимость перивентрикулярной области.
1.2.Особенности мозгового кровотока у недоношенных детей
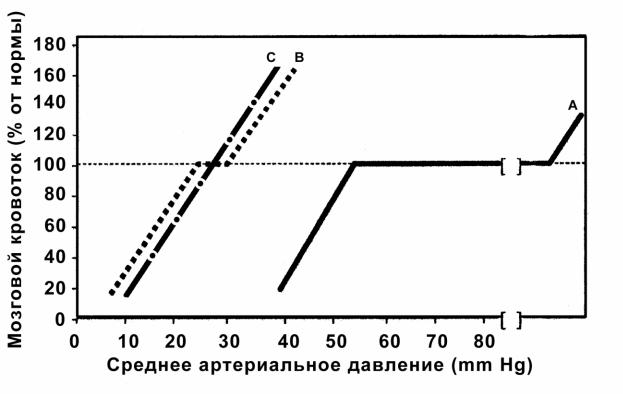
Уздорового доношенного ребенка интенсивность мозгового кровотока относительно не зависима от системного артериального давления (рис. 4).
Рис. 4. Зависимость церебральной перфузии от системного давления. А – показатели у доношенных детей низкого риска
B – показатели у «здоровых» недоношенных детей, рожденных ранее 32 недели гестации С – показатели у недоношенных детей, рожденных ранее 32 недели гестации в гипоксии
8
Значительные колебания системного давления у доношенного новорожденного низкой степени риска оставляют стабильным церебральную перфузию вследствие спазма и дилятации церебральных артериол, то есть ауторегуляции церебральных сосудов. Данный механизм формируется только на последних неделях третьего триместра беременности. У недоношенных детей низкого риска, то есть родившихся от оптимально протекавших беременности и родов, «плато» церебральной перфузии существенно меньше и любые экзо- и эндогенные факторы могут способствовать гиперемии или ишемии мозга. Подобная ситуация обусловлена низким уровнем ауторегуляции церебральных сосудов из-за отсутствия мышечного слоя в пенетрирующих сосудах. Снижение системного давления у недоношенных детей ниже 30 мм рт.ст. вызывает необходимость в интенсивной терапии. Наряду с этим, важно отметить, что объемная скорость мозгового кровотока в перивентрикулярном белом веществе существенно ниже, чем в кортикальном. Интенсивность мозгового кровотока в каротидном бассейне у взрослого человека колеблется от 40 до 60 мл/100 г ткани в мин., однако в перивентрикулярном белом веществе она составляет около 10 мл/100 г ткани в мин., у доношенных детей эти цифры составляют, соответственно, от 20 до 40 мл/100 г ткани в мин. и 5 мл/100 г ткани в мин., у глубоко недоношенных новорожденных от 10 до 20 мл/100 г ткани в мин. и 1.6 3.0
мл/100 г ткани в мин. (G.Greisen и соавт., 2001; J.J.Volpe, 2001).
1.3. Гипоксия как основной этиологический фактор перивентрикулярных поражений головного мозга у недоношенных детей
Несмотря на то, что первое описание R.Virchow перивентрикулярных поражений головного мозга у недоношенных детей – перивентрикулярную лейкомаляцию (ПВЛ), относило эти поражения с инфекционным поражением головного мозга, в настоящее время эти состояния рассматривают в большей мере в связи с гипоксически-ишемическим и гипоксически-геморрагическим поражением мозга у недоношенных детей.
Среди причин гипоксии у недоношенных детей можно упомянуть маточноплацентарную недостаточность, асфиксию в родах, постнатальную дыхательную недостаточность (вследствие синдрома дыхательных расстройств, повторных апноэ, пневмонии) и право-левого шунтирования. Кроме того, вирусная инфекция, не вызывая инфекционного поражения мозга, может послужить причиной вторичной гипоксии.
Ишемия мозга у недоношенного ребенка помимо маточно-плацентарной недостаточности, асфиксии и вирусной инфекции может возникнуть вследствие постнатальных артериальной гипотензии и сердечной недостаточности, а также нарушений гемостаза (Hill A. и соавт., 1992).
Центральным звеном в гипоксически-ишемическом механизме является анаэробный метаболизм глюкозы с закономерным снижением продукции макроэргов, нарушением активности Na+ – K+ – зависимой АТФазы на мембране, выбросом возбуждающих аминокислот, образованием свободных радикалов. Ниже схематично представлены основные звенья гипоксически-ишемического
9